I Data: 14/06//2006. II Grupo de Estudo:
|
|
|
- Marco Antônio da Fonseca de Almeida
- 7 Há anos
- Visualizações:
Transcrição
1 Parecer do Grupo Técnico de Auditoria em Saúde 28/06 Tema: Plasmaférese terapêutica em doenças hematológicas.
2 I Data: 14/06//2006 II Grupo de Estudo: Dra. Célia Maria da Silva Dra. Silvana Márcia Bruschi Kelles Dr. Lucas Barbosa da Silva Dra. Lélia Maria de Almeida Carvalho Bibliotecária: Mariza Cristina Torres Talim III Tema: Uso do procedimento hemoterápico plasmaférese terapêutica em doenças hematológicas: púrpura trombocitopênica trombótica, púrpura póstransfusional e Síndrome de hiperviscosidade plasmática. IV Especialidade(s) envolvida(s): Hemoterapia e Hematologia V Questão Clínica / Mérito: Quais são as evidências científicas para o uso da plasmaférese terapêutica nas doenças hematológicas: púrpura trombótica trombocitopênica e púrpura aloimune pós-transfusional e síndrome de hiperviscosidade plasmática? Esta prática é custo-efetiva?
3 VI Enfoque: Tratamento VII Introdução: Aférese é o procedimento caracterizado pela retirada do sangue total de um doador ou paciente, com separação dos seus componentes, por meio de centrifugação ou filtração e devolução do remanescente ao doador ou paciente. De acordo com o componente removido, a aférese pode ser classificada em plasmaférese (remoção de plasma), leucaférese (remoção de granulócitos e ou linfócitos), eritrocitaférese (remoção de eritrócitos) e plaquetaférese (remoção de plaquetas) (1). Na plasmaférese as células são reinfundidas ao mesmo tempo em que se faz a remoção do plasma. Soluções de reposição substituem o plasma removido, mantendo-se o equilíbrio volumétrico e oncótico. Conforme a patologia, pode ser usado o plasma fresco congelado (PFC), solução de albumina a 5%, soluções cristalinas, entre outras. A purificação extracorpórea do sangue é um procedimento complexo: exige tecnologia avançada, equipe técnica especializada, centros de referências habilitados para o procedimento, unidade de diálise ou banco de sangue. Acesso venoso calibroso é necessário. Não é isenta de riscos, mas de maneira geral, é um procedimento seguro e eficaz. Os eventos adversos mais comuns para o procedimento são a dificuldade de acesso, hipotensão, complicações quanto ao uso do citrato (anticoagulante), sangramentos e distúrbios hemodinâmicos. Há, ainda, que se considerar todos os efeitos adversos inerentes às transfusões de hemocomponentes e/ou derivados do sangue como a albumina (1, 2). As indicações para plasmaférese terapêutica são constituídas, na sua maioria, por doenças hematológicas e doenças neurológicas. Este parecer refere-se às plasmaféreses terapêuticas para doenças com Categoria I de indicação, de
4 acordo com a Associação Americana de Bancos de Sangue (AABB) e Associação América de Aférese (ASFA) e serão estudadas a Púrpura Trombótica Trompocitopênica (PTT) e a Púrpura pós-transfusional, além da Síndrome de hiperviscosidade plasmática. A púrpura trombótica trombocitopênica (PTT) é uma síndrome clínica rara, caracterizada por anemia hemolítica microangiopática. Na forma clássica exibe uma péntade clínica com trombocitopenia, anemia hemolítica microangiopática, sinais neurológicos flutuantes, febre e comprometimento renal. Tem curso clínico insidioso, freqüentemente, mas pode apresentar-se de forma aguda com morte súbita ou levar à morte em horas. É acompanhada por trombose microvascular que causa isquemia e infarto tecidual variáveis. Quando associada com câncer, certos tipos de drogas, infecções e transplantes de tecidos apresenta pior prognóstico. Os mecanismos fisiopatológicos ainda não estão totalmente elucidados, e recentemente a identificação da deficiência de uma metaloprotease denominada ADAMTS 13 mostrou ser a causa de muitos casos de PTT idiopática (3). O reconhecimento precoce com início imediato do tratamento é vital, havendo piora prognóstica se há atraso na instituição da terapêutica. O tratamento padrão ouro para a PTT ainda é a plasmaférese com nível de indicação I pela AABB e ASFA. Antes da sua instituição, o índice de mortalidade era acima de 90%, com queda para 20% a 30% o uso da plasmaférese terapêutica (4,5). A púrpura pós-transfusional é caracterizada por trombocitopenia aguda que ocorre aproximadamente uma semana após a transfusão de hemácias, plasma contendo plaquetas ou concentrado de plaquetas. A trombocitopenia resulta da destruição das plaquetas por aloanticorpos específicos contra antígenos plaquetários, geralmente do grupo HPA-1a. A AABB e ASFA colocam a plasmaférese terapêutica como indicação nível I para o tratamento da púrpura pós-transfusional. Entretanto, o uso da imunoglobulina IV é altamente efetiva, ficando a plasmaférese como opção para os raros casos refratários (6).
5 Categoria I para indicações de aférese terapêutica, segundo AABB e ASFA Patologia Procedimento Categoria Polineuropatia inflamatória crônica desmielinizante Plasmaférese I Polineuropatia inflamatória aguda (Guillain-Barré) Plasmaférese I Polineuropatia desmielinizante com IgG e IgA Plasmaférese I Miastenia gravis Plasmaférese I Leucocitose e trombocitose Citaférese I Púrpura trombocitopênica trombótica Plasmaférese I Púrpura pós-transfusional Plasmaférese I Anemia falciforme (STA, AVC) EST I Doença hemolítica do RN EST I Hipercolesterolemia familiar Adsorção seletiva I Doença do ac anti-membrana basal glomerular Plasmaférese I Linfoma de célula T cutâneo Fotoaférese I Categoria de indicação para aférese terapêutica I: Terapia padrão e aceitável tanto como terapia primária quanto de primeira linha em adjuvância com outras terapias iniciais. Eficácia baseada em ensaios clínicos controlados estudos bem desenhados ou em ampla base de experiência publicada (4). VIII Registro ANVISA: RDC no. 153 ANVISA/MS IX Metodologia 1. Bases de dados pesquisadas: Bireme, Cochrane Library, Pub Med, Medline, Lilacs.
6 2. Palavras-chave utilizadas: plasmaférese, aférese terapêutica, Púrpura trombocitopênica trombótica, púrpura pós-transfusional. 3. Desenhos de estudos procurados: revisão sistemática de ensaios clínicos controlados e randomizados, metanálises, estudos prospectivos, série de casos, artigos de revisão, guidelines. 4. A pesquisa bibliográfica foi realizada no período 1995 a Resultados encontrados e selecionados: 1 revisão sistemática, 1 ensaio clínico randomizado, 10 artigos de revisão, 3 séries de casos, 1 livro texto, 1 norma técnica Anvisa, 2 guidelines. 6. População incluída: pacientes com púrpura trombótica trombocitopênica, pacientes com púrpura pós-transfusional e pacientes com hiperviscosidade plasmática. X Revisão Bibliográfica: Plasmaférese em doenças hematológicas 1) Púrpura trombocitopênica trombótica Em 1924 Moschcowitz relatou o caso de uma paciente de 16 anos que desenvolveu anemia hemolítica, plaquetopenia, distúrbios neurológicos e comprometimento renal, que faleceu de infarto cerebral e insuficiência cardíaca. À autópsia foram encontrados trombos disseminados na microcirculação, principalmente nas arteríolas terminais. Casos similares estudados até 1935 foram denominados de síndrome de Moschcowitz. Mais tarde, o nome púrpura trombocitopênica trombótica (PTT) foi usado para designar a síndrome clínica que compreende cinco achados clínicos principais: anemia hemolítica, plaquetopenia, febre, insuficiência renal e distúrbios neurológicos. O quadro clássico completo, exibindo os cinco aspectos clínicos, porém, ocorre somente em 40% dos casos: a) Anemia hemolítica intravascular: com Coombs direto negativo, levando à redução da haptoglobina e, às vezes, produzindo
7 hemoglobinúria. O esfregaço sangüíneo característico exibe esquisócitos com policromasia e freqüentemente presença de eritroblastos. Aumento dos níveis da desidrogenase lática (LDH), presente no início da doença, é conseqüência da hemólise e principalmente da isquemia tecidual, secundária à obstrução da micro-circulação pelos trombos. b) Plaquetopenia: chega a níveis abaixo de plaquetas/mm 3, na maioria dos pacientes. Entretanto, a púrpura é pouco significativa, podendo ocorrer hemorragias retinianas, contudo sangramento ativo não é comum. c) Sintomas neurológicos: são comuns, ocorrendo em até 90% dos pacientes, durante o curso da doença. As manifestações neurológicas mais comuns são dor de cabeça, paralisia de nervos cranianos, afasia, hemiparesia, disartria, confusão, estupor e coma. Podem ser multifocais, transitórias, mas recorrentes. Embora o coma ou semicoma sejam preditivos de má resposta à terapêutica, os pacientes podem recuperar-se totalmente, sem apresentar seqüelas neurológicas. Apesar disso, mais da metade dos pacientes com alterações neurológicas podem manter disfunções residuais. d) Insuficiência renal: parece ser menos comum do que relatada inicialmente, tendo sido detectada até um ano após o diagnóstico em 25% de uma série de casos estudados. e) Febre baixa: pode ocorrer em um quarto dos pacientes no início da doença e pode também ser conseqüência da plasmaférese, terapia padrão para a PTT. A síndrome pode apresentar-se, menos comumente, como patologia abdominal, seja como pancreatite ou abdome agudo, além de obstrução intestinal, ou ainda se manifestar por morte súbita ou dentro de 24 a 72 horas, sem aparecimento de quaisquer sinais. Tais eventos podem ser devidos à obstrução de vasos por microtrombos
8 do miocárdio ou afetar o sistema de condução elétrica. Alguns dos aspectos clínicos podem exigir o diagnóstico diferencial com síndrome hemolítico-urêmica (SHU) ou coagulação intravascular disseminada (CIVD). Entretanto, tanto a PTT como a SHU não mostram alterações nos exames de coagulação presentes na CIVD. Além disso, aspectos epidemiológicos são importantes no diagnóstico da SHU, que acomete mais crianças, geralmente após curso de diarréia relacionada à toxina produzida pela Escherichia coli e tem a insuficiência renal como principal complicação. A PTT é rara, com ocorrência de 3 a 7casos/ano/ indivíduos. A faixa etária predominante está entre 30 e 40 anos de idade, com predomínio no sexo feminino (2:1). A maioria dos casos é idiopática e somente 15% têm fatores etiológicos identificados como gravidez, transplante de medula óssea (TMO), drogas como ticlopidine, infecções como HIV ou Bartonella, ou doenças malignas, mais comumente adenocarcinoma gástrico. Provavelmente, estes casos secundários, apresentam fisiopatologia diferente da PTT idiopática. Existe, ainda, uma rara forma familiar. Pode-se apresentar de forma aguda, intermitente e crônica recidivante. O encontro de depósito hialino nas paredes capilares, entre a face subendotelial e camadas musculares das arteríolas, são achados histopatológicos característicos na PTT. Supõe-se que estas lesões sejam derivadas dos trombos de plaquetas incorporados à parede vascular e recobertos por células endotelias neoformadas. Aceita-se, que a PTT resulta da combinação de lesão endotelial mais agregação plaquetária (8). A compreensão da fisiopatologia da PTT vem apresentando progressos e foi identificada uma protease que cliva as grandes moléculas do fator de von Willebrand (FvW). Esta protease foi isolada, seqüenciada e denominada ADAMTS 13 (a disintegrin-like and metalloprotease with thrombospondin type1). Existe a hipótese de que os multímeros anormalmente grandes de FvW, induzam à adesão plaquetária na microcirculação, em presença de turbilhonamento do fluxo sangüíneo. Em 33% a 100% dos pacientes com PTT
9 idiopática observa-se acentuada redução desta protease (<5%), bem como a presença de anticorpos dirigidos a ela. Esta redução ocorre também nos casos de PTT familiar, recidivante (9). Em estudo controlado, multicêntrico com 111 pacientes com anemia microangiopática trombótica, Veyradier e colaboradores relataram aumento dos níveis do Ag FvW, com distribuição heterogênea dos multímeros e defeito naqueles de alto peso molecular, além de formas anormalmente grandes. Mostraram que a deficiência da protease clivadora dos multímeros do FvW estava associada com a gravidade da plaquetopenia. E enfatizou que a deficiência da protease, especificamente, corresponde a um subgrupo de anemia microangiopática trombótica, a entidade púrpura trombocitopênica trombótica (10). O tratamento da PTT está baseado na plasmaterapia, sendo que antes dela a mortalidade excedia 90% dos casos. Com a instituição desta modalidade terapêutica, o índice de mortalidade fica em torno de 10% a 20%. A partir de 1991 a plasmaférese tornou-se a terapia de escolha. O uso empírico disseminado da plasmaférese originou da hipótese fisiopatológica da existência de uma substância tóxica circulante e/ou deficiência de um fator plasmático para esta doença, passíveis de serem removidos ou repostos pela plasmaférese. Os recentes conhecimentos sobre a deficiência da metaloprotease plasmática ADAMTS 13 e auto-anticorpos a ela dirigidos explicam a eficácia da infusão plasmática (reposição da protease deficitária) e remoção plasmática (retirada dos auto-anticorpos) e dos multímeros anormalmente grandes do FvW. Apesar de a plasmaférese constituir-se em importante pilar para o tratamento da PTT, ainda existem questões a serem respondidas para os vários aspectos de sua aplicação (9). Tratamento da PTT com esquema de plasmaférese: A plasmaférese deve ser iniciada dentro 24 horas após apresentação do quadro, principalmente nos casos mais graves. Se a plasmaférese não estiver disponível, deve-se usar a infusão de plasma na dose de 25ml/kg por dia, que
10 é superior a nenhuma terapêutica plasmática. Em vários centros atualmente, inicia-se com uma troca na apresentação da doença, reservando esquemas mais intensivos para os casos resistentes. Tratamento intensivo exige trocas de 1,5 vezes a volemia do paciente ou duas trocas diárias de 1,0 a 1,5 vezes do volume plasmático. É consenso que as sessões devam ser mantidas até 2 dias após a remissão. Esta, geralmente, definida como normalização dos sinais neurológicos, normalização do número de plaquetas ( ) e dos níveis de LDH e aumento do nível de hemoglobina. O número de sessões para se alcançar a remissão clínica é extremamente variável. Não há nenhum parâmetro clínico preditivo da duração da plasmaférese. A diversidade de resposta pode refletir a heterogeneidade das condições clínicas classificadas como PTT. Em alguns pacientes, o rebote de inibidores da ADAMTS 13 durante o tratamento, com deterioração clínico-laboratorial, pode ser observado. Assim a monitorizarão, após a suspensão da terapêutica, deve ser cuidadosa, pois em 18 a 86% dos casos de PTT pode ocorrer a recaída. Mesmo assim, não está indicada a redução progressiva das sessões (9). Fluído de troca: O plasma fresco congelado (PFC) é o fluído padrão para reposição na PTT aguda. Advogou-se que o uso do crio-sobrenadante plasmático seria superior, pois não contém os grandes multímeros do FvW e contém quantidade normal da protease ADAMTS 13. Entretanto, os estudos disponíveis falharam em identificar diferença significativa nos desfechos clínicos com o uso do criosobrenadante quando comparado com o PFC. O plasma de quarentena, plasma tratado com azul de metileno ou plasma tratado com solventedetergente (S/D) e o plasma tratado fotoquimicamente preservaram a atividade da ADAMTS 13. O plasma S/D contém menores quantidades dos grandes multímeros de FvW do que o PFC ou MBP (plasma/azul de metileno) e foi usado com segurança na plasmaférese para PTT. Porém, também não há nenhum estudo controlado disponível comparando o desfecho clínico dos pacientes (9).
11 Um pequeno estudo retrospectivo do Grupo de PTT Americano sugeriu que o uso de solução de albumina a 5% como fluído de troca para a primeira metade inicial da plasmaférese (fase de lavagem) e PFC para a segunda metade (fase de reposição) pode ser equivalente, ou até mesmo melhor do que o uso do PFC sozinho (11). Finalmente, não há nenhuma evidência convincente de que quaisquer alternativas de fluídos sejam superiores ao PFC para a plasmaférese na PTT (9). Efeitos adversos da plasmaférese na PTT: Os efeitos adversos associados à plasmaférese ocorrem em aproximadamente 10% dos procedimentos. O risco é maior para os pacientes que recebem plasma ao invés de soluções coloidais como fluído de troca. Como a maioria dos pacientes com PTT são submetidos a várias sessões, os eventos adversos giram em torno de 40%. A maioria dos eventos consiste de reações alérgicas e anafilactóides e reações febris. Foram relatadas em 0% a 4% para mais de procedimentos. Os casos fatais foram devido a lesões intrapulmonares relacionados à transfusão (TRALI) não reconhecida, complicações com cateter venoso central. Podem ocorrer, ainda, sangramentos e infecções (12). Tratamento suportivo da PTT: O tratamento de suporte inclui transfusão de concentrado de hemácias, ou plaquetas (em raras e criteriosas condições) e drogas inibidoras da agregação plaquetária. O conceito de doença com base fisiopatológica imune poderia apontar para uso de drogas imunomoduladoras como drogas imunosupressoras, esplenctomia ou imunoglobulinas. Entretanto, não há, no momento, evidências seguras para o uso de tratamentos, além dos produtos sangüíneos, como alternativa ou adjuvância à plasmaterapia (9). Transfusões de concentrado de hemácias devem ser indicadas com base em parâmetros clínicos. Não há estudo específico conduzido para as transfusões de concentrados de hemácias (CHM) em pacientes com PTT. Entretanto, um
12 estudo multicêntrico, randomizado e controlado sobre a necessidade transfusional em pacientes gravemente enfermos mostrou que o uso dos CHM seria melhor indicado para pacientes com níveis de hemoglobina <7 g/dl, e que os níveis de hemoglobina devem ser mantidos entre 7g/dl e 9g/dl, salvo em pacientes com síndromes coronarianas isquêmicas agudas (13). Transfusões de concentrado de plaquetas (CP) não estão indicadas em pacientes com PTT e vários autores relatam piora no desfecho clínico com o seu uso. Assim, as transfusões de CP devem ser reservadas aos pacientes com níveis muito baixos de plaquetas e que apresentam sangramento ativo ou que se submeterão a procedimentos cirúrgicos (9). Antiagregantes plaquetários não parecem adicionar benefícios e se forem usados, devem ser evitados até que os pacientes se recuperem de plaquetopenia acentuada (<50.000) (9). Outras medidas como profilaxia de fenômenos trombo-embólicos devem ser iniciadas em pacientes imobilizados, com heparina de baixo peso molecular, logo que o paciente diminua os riscos de sangramento, principalmente na presença de outros fatores de risco para eventos tromboembólicos venosos. Ácido fólico deve ser suplementado para cobrir a demanda pela eritropoiese e megacariopoiese aumentadas (9). Casos refratários e recaída: 10% a 20% dos pacientes apresentarão resposta incompleta à plasmaférese diária, ou se tornarão refratários. A refratariedade é definida como ausência de resposta à plasmaférese diária durante 7 dias. Embora a média de duração da plasmaférese, até que se alcance a remissão, seja de 7 a 20 dias, nos casos refratários deve-se, inicialmente, intensificar as sessões e, se não for suficiente, o tratamento imunossupressor ou imunomodulador deve ser considerado. As recaídas ocorrem em 21% a 64% dos pacientes e são mais freqüentes em pacientes com deficiência grave de ADAMTS 13. Para as recaídas, o tratamento de escolha é a reintrodução da plasmaférese, reservando-se o tratamento imunossupressivo adicional para os casos não responsivos (9). A plasmaférese permite que 80 a 90% dos pacientes com PTT sobrevivam a um episódio, geralmente sem lesão orgânica
13 evidente ou persistente. Baixos títulos de Ac anti-adamts 13 estão associados com melhor resposta à plasmaférese. A produção dos Ac anti- ADAMTS 13 pode ser suprimida por altas doses de corticóides, 4 a 8 doses de rituximab (anticorpo monoclonal anti-cd20 dos linfócitos B), usado semanalmente, ou remoção da produção dos auto-anticorpos por meio da esplenectomia (3). A PTT congênita (menos de 50 casos relatados na literatura) apresenta absoluta deficiência da protease ADAMTS 13 (<5% de atividade). Para estes casos o uso da infusão de plasma constitui tratamento efetivo e a plasmaférese não é necessária (5). Os cuidados suportivos, para os pacientes com PTT que se apresentam gravemente enfermos, incluem atenção ao estado neurológico, prevenção de convulsões, proteção de vias aéreas se comatosos, monitorização hemodinâmica, cuidadosa avaliação metabólica, fluidoterapia e adequação de parâmetros eletrolíticos, cuidadosa manutenção de cateteres e suporte hemoterápico, em geral (14). 2) Trombocitopenias aloimunes: A aloimunização contra antígenos plaquetários pode ocorrer durante a gravidez e após transfusão ou transplante. Os anticorpos resultantes da aloimunização se ligam aos antígenos plaquetários e pode levar à rápida captação das plaquetas incompatíveis pelo sistema retículo-endotelial. As trombocitopenias aloimunes são classificadas em trombocitopenia aloimune neonatal, púrpura pós-transfusional, trombocitopenia aloimune transplanteassociada, trombocitopenia aloimune passiva e refratariedade plaquetária transfusional. Mais de 20 antígenos plaquetários já foram descritos. Além disso, as plaquetas expressam os antígenos classe I dos leucócitos (HLA) e os antígenos ABH dos grupos sangüíneos. A trombocitopenia neonatal ocorre em 1:1000 nascimentos. Ainda não há consenso para o tratamento da trombocitopenia neonatal durante a gravidez (6).
14 Revisão sistemática realizada pela Biblioteca Cochrane concluiu que não há estudos clínicos controlados e randomizados determinando o melhor tratamento antenatal para a púrpura feto-materna aloimune. Estudos futuros deverão determinar doses intravenosas de imunoglobulina, momento de início do tratamento, monitorizarão da resposta terapêutica por coleta de amostras de sangue fetal, medidas laboratoriais para definição de gestação de alto risco para hemorragia intracraniana fetal, tratamento dos não respondedores e follow-up de longo prazo das crianças (15). Após o nascimento o tratamento mais rapidamente efetivo é a transfusão de plaquetas compatíveis. A púrpura pós-transfusional é doença caracterizada por púrpura trombocitopênica aguda que ocorre em aproximadamente uma semana após transfusão de concentrado de hemácias ou plasma contendo plaquetas. A trombocitopenia é causada por aloanticorpos específicos para os antígenos plaquetários. Os antígenos mais comumente responsáveis pela maioria dos casos são do sistema HPA-1a (PLA1). Permanece obscuro porque os aloanticorpos destroem as plaquetas infundidas e também as autólogas. A maioria dos pacientes acometidos são mulheres que tenham sido, presumivelmente, aloimunizadas durante gravidezes passadas. A plaquetopenia, geralmente, é acentuada e pode permanecer por várias semanas. O diagnóstico é confirmado pela demonstração de anticorpos para antígenos plaquetários específicos no soro do paciente. A grande maioria dos anticorpos é dirigida contra o sistema HPA-1a. O tratamento com altas doses de imunoglobulina intravenosa é altamente eficaz em quase todos os casos. Alguns pacientes podem recair com clínica menos grave e podem ser retratados com gamaglobulina intravenosa. O curso clínico de pacientes não tratados pode resultar em hemorragias fatais (6). Casos refratários podem ser tratados com plasmaférese, categoria I de indicação pela AABB e ASFA (4). 3) Síndromes de hiperviscosidade plasmática:
15 A hiperviscosidade sérica resulta de uma série de patologias que têm como traço comum a produção excessiva de paraproteínas anormais e que levam ao aumento da viscosidade plasmática. Gamopatias monoclonais: o aumento de imunoglobulinas séricas é a causa mais comum de síndrome de hiperviscosidade e pode ser vista nas discrasias de células plasmáticas, especialmente Macroglobulinemia de Waldenstrom (MW) e Mieloma Múltiplo (MM). A hiperviscosidade sintomática é mais comum na MW (10% a 30%) que no MM (2% a 6%). A hiperviscosidade resulta da combinação do aumento da concentração e das formas assimétricas, elevado peso molecular e polimerização anormal das moléculas de imunoglobulinas. Clinicamente a síndrome é caracterizada por sangramento, distúrbios visuais e distúrbios neurológicos. Os pacientes podem também se apresentar com ICC. Os distúrbios hemorrágicos geralmente se iniciam com epistaxes, equimoses e sangramentos em mucosas. Alterações retinianas com distensão tortuosa dos vasos sausage-like são achados patognomônicos da síndrome. Hemorragias, exsudatos e papiledema podem ocorrer quando há progressão da síndrome. As alterações neurológicas incluem vertigem, perda de audição, parestesias, ataxia, cefaléia, convulsões e sonolência, progredindo para estupor e coma. As manifestações clínicas dependem da oclusão de pequenos vasos. Podem também ocorrer fenômeno de Raynaud, livedo reticular, erupções tipo aranhas vasculares, infartos digitais e gangrena periférica. (17). O tratamento imediato para síndrome de hiperviscosidade é o uso da plasmaférese e o manejo clínico da doença de base para reduzir a produção das proteínas monoclonais (18,19). No MW a proteína anormal é IgM que tem alto peso molecular e a plasmaférese apresenta boa eficácia com remoção de 70% a 80% do conteúdo da proteína anômala no espaço intravascular. A plasmaférese é adequada ao tratamento da hiperviscosidade no MM, embora esta síndrome e suas manifestações clínicas sejam mais raras no mieloma. O uso concomitante da plasmaférese com a quimioterapia e indução do aumento do fluxo urinário têm sido mais efetivos na redução da paraproteína e tratamento da insuficiência renal dos pacientes com MM (17).
16 A Aférese terapêutica, em todas as suas indicações, deve seguir a normas técnicas e regulamentação da RDC 153/Anvisa/MS: H Seleção de pacientes A aférese terapêutica só deve ser efetuada mediante solicitação escrita do médico do paciente e com a concordância do hemoterapeuta. O médico hemoterapeuta responsável pelo procedimento deve determinar o volume de sangue a ser processado, a freqüência do procedimento e a necessidade de cuidados especiais. Deve existir um protocolo escrito, descrevendo a metodologia empregada nos procedimentos de aférese terapêutica. H.7.2 Registros: Devem ser mantidos registros que incluam as seguintes informações: identificação do paciente, diagnóstico, tipo de procedimento terapêutico, método empregado, volume sanguíneo extra-corpóreo, qualidade e quantidade do componente removido, qualidade e quantidade dos líquidos utilizados, qualquer reação adversa ocorrida e medicação administrada (7). XI - Análise de Custo: A análise de custos inclui: honorários do médico e enfermeiras, custos dos fluídos de reposição. Simulação do custo de plasmaférese para uma paciente com PTT 60 kg c/ hematócrito de 35% - Volemia total = ml e ml de plasma (se troco 3000 ml/por sessão diária, 7dias) Custos do plasmaférese para PTT Aférese terapêutica Por sessão Total por sessão Plasmaférese terapêutica 1 unidade de plasma (200 ml) *15 x 32,16 482,40 Kit e soluções necessárias para máquina 1 x 256,00 256,00 Fluído de troca (PFC) 15 x 11,38 170,70 Testes sorológicos 15x116, ,75 Operação de processadora automática aférese 96,48 96,48 Transfusão (honorários pelo acompanhamento) 15 x 7,20 108,00 Total por sessão 2.857,33 Total (7 sessões) ,31
17 XII - Considerações finais: A prática atual é fazer a indicação terapêutica baseada em evidência científica, determinada por ensaios clínicos controlados, se possível. Muitas das doenças, para as quais há forte indicação para a plasmaférese, são entidades raras e a realização de estudos controlados é dificultada. Assim, é importante a atuação conjunta dos especialistas que prestam assistência ao doente, junto ao hemoterapeuta na avaliação e indicação da plasmaférese. Sabendo tratar-se de um procedimento de alta tecnologia e custo elevado, praticado em centros especializados (hospitais com cuidados terciários e clínicas com recursos hemoterápicos especializados), de disponibilização escassa mesmo nos maiores centros urbanos de Minas Gerais, faz-se necessário o levantamento do problema e a adequação da oferta à demanda, com remuneração adequada aos prestadores, mantendo-se a viabilidade econômica das operadoras de saúde. Embora as indicações terapêuticas sejam bem definidas em algumas doenças e, inclusive com o respaldo da AABB e ASFA, para algumas delas com categoria I de indicação, já se dispõe de tratamento alternativo com mesma eficácia terapêutica, como o uso de imunoglobulinas. Estas apresentam custo elevado, porém, se comparado aos preços cotados junto a nossos prestadores, a plasmaférese exibe valores mais altos. Poderíamos alcançar objetivos interessantes estabelecendo-se hospitais de complexidade compatível como referência, nos quais este serviço pudesse ser oferecido de forma a racionalizar gastos e a propiciar o tratamento mais adequado ao cliente. XIII - Parecer do GTAS: 1. O GTAS é favorável ao uso da plasmaférese terapêutica no tratamento da PTT. Serão liberadas 7 (sete) sessões, através do Unidisk (call center).
18 2. O GTAS é favorável ao uso da plasmaférese terapêutica no tratamento da síndrome de hiperviscosidade sintomática, secundária a Macroglobulinemia de Waldenstrom. Serão liberada 3 (três) sessões. Se houver necessidade de mais sessões, deve ser enviado relatório circunstanciado com o quadro clínico do paciente, para pré-auditoria para a liberação de mais sessões. 3. Todas as indicações para plasmaférese terapêutica devem ser validadas por consenso entre o médico assistente e o hematologista (hemoterapeuta). Todos os procedimentos de plasmaférese devem seguir as normas e protocolos definidos pela RDC 153/Anvisa/MS. XIV Referências Bibliográficas: 1. Mendrone Junior A, Tatsui NH. Aféreses Terapêuticas. In Chamone DAF, Novaretti MCZ, Dorlhiac-Llacer PE. Manual de Transfusão Sangüíneo. Cap. 21, p São Paulo: Roca, p. 2. Bosch T. Therapeutic Apheresis Statre of The Art in the Year Ther Apher Dial 2005; 9(6): Sadler JE, Moake JL, Miyata T and George JN. Recent Advances in Thrombotic Thrombocytopenic Purpura. ASH Hematology 2004; Smith JW, Weinstein R, Hillyer KL. Therapeutic apheresis: a summary of current indication categories endorsed by the AABB and the American Society for Apheresis. Transfusion 2003;43: Guidelines on the diagnosis and management of the thrombotic microangiopathic haemolytic anaemias. British Journal of Haematology 2003; 120: ).
19 6. Salama A. Alloimune Thrombocytopenias. J Pediatr Hematol Oncol 2003; 24:S39-S RDC153 Anvisa/MS coes 8. Murrin RJA, Murray JA. Thrombotic Thrombocytopenic Purpura: aetiology, pathophysiology and treatment. Blood Reviews 2006; 20: Fontana S, Kremer Hovinga JA, Lämmle B Et Mansouri Taleghani B. Treatment of thrombotic thrombocytopenic purpura. Vox Sanguinis 2006;90: Veyradier A, Obert B, Houllier A, Meyer D, Girma J-P. Specific vonwillebrand factor cleaving protease in thrombotic microangiopathies: a study of 111 cases. Blood 2001;98: Bandarenko N, Brecher ME: United States Thrombotic Thrombocytopenic Púrpura Apheresis Group (US TTP ASG): multicenter survey and retrospective analysis of current efficacy of therapeutic plasma exchange. J Clin Apheresis 1998; 13: Rock G, Clark B, Sutton D. The Canadian apheresis registry. Transfus Apheresis Sci 2003; 29: Hebert PC, Wells G, Blajchman MA, Marshall J, Martin C, Pagliarello G, Tweeddale M, Schweitzer I, Yetisir E. A multicenter, randomized,
20 controlled clinical trial of transfusion requirements in critical care. N Eng J Med 1999; 340 (11): Linenberger ML, Price TH. Use of Cellular and Plasma Apheresis in the Critically Ill Patient: Part 1: Technical and Physiological Consideratins. J Int Care Med 2005;20 (1): R Rayment, SJ Brunskill, S Stanworth, PW Soothill, DJ Roberts, MF Murphy. Antenatal interventions for fetomaternal alloimmune thrombocytopenia. The Cochrane Database of Systematic Reviews 2006 Issue Bandarenko N, Jones H. A large university medical center delivery system for therapeutic apheresis services. Transfusion Apher Sci 2003; 28 (2003): Accorsi P, Passeri C, Onofrillo D, Iacone A. Hyperviscosity syndrome in hematological diseases an therapeutic apheresis. The International Journal of Artificial Organs 2005; 28(10): ). 18. Mehta J, Singhal S. Hyperviscosity Syndrome in plasma cell dyscrasias. Semin Thromb Hemost 2003; 29: Lindenberger ML, Price TH. Use of Cellular and Plasma Apheresis in the Critically Ill Patient: Part II: Clinical Indications and Applications. J Intens Care Med 2005; 20(2):
PAPEL DA PLASMAFÉRESE NA TERAPÊUTICA DA PÚRPURA TROMBOCITOPÊNICA TROMBÓTICA: REVISÃO SISTEMÁTICA
 PAPEL DA PLASMAFÉRESE NA TERAPÊUTICA DA PÚRPURA TROMBOCITOPÊNICA TROMBÓTICA: REVISÃO SISTEMÁTICA Ana Paula de Souza e Pinto 1 Paula Mariana Salgueiro de Souza 2 Sabrina Lessa de Andrade 2 Biomedicina ciências
PAPEL DA PLASMAFÉRESE NA TERAPÊUTICA DA PÚRPURA TROMBOCITOPÊNICA TROMBÓTICA: REVISÃO SISTEMÁTICA Ana Paula de Souza e Pinto 1 Paula Mariana Salgueiro de Souza 2 Sabrina Lessa de Andrade 2 Biomedicina ciências
INDICAÇÕES PARA USO CLÍNICO DE HEMOCOMPONENTES. Concentrado de Hemácias (CH)
 Concentrado de Hemácias (CH) A transfusão de concentrados de hemácias está indicada para aumentar rapidamente a capacidade de transporte de oxigênio em pacientes com diminuição da massa de hemoglobina.
Concentrado de Hemácias (CH) A transfusão de concentrados de hemácias está indicada para aumentar rapidamente a capacidade de transporte de oxigênio em pacientes com diminuição da massa de hemoglobina.
III Tema: Imunoglobulinas em dermatomiosite e polimiosite
 Parecer do Grupo Técnico de Auditoria em Saúde 013/06 Tema: Imunoglobulinas em Dermatomiosite e polimiosite I Data: 02/05/2006 II Grupo de Estudo: Dra. Silvana Márcia Bruschi Kelles Dra. Lélia Maria de
Parecer do Grupo Técnico de Auditoria em Saúde 013/06 Tema: Imunoglobulinas em Dermatomiosite e polimiosite I Data: 02/05/2006 II Grupo de Estudo: Dra. Silvana Márcia Bruschi Kelles Dra. Lélia Maria de
Estabelecer os critérios para transfusão de hemocomponentes, otimizar o uso e aumentar a segurança transfusional.
 Página: 1/7 1. INTRODUÇÃO A transfusão de concentrado de hemácias ou outro produto sanguíneo é comum nas unidades de terapia intensiva (UTI). Estima-se que mais de 40% dos pacientes recebam uma ou mais
Página: 1/7 1. INTRODUÇÃO A transfusão de concentrado de hemácias ou outro produto sanguíneo é comum nas unidades de terapia intensiva (UTI). Estima-se que mais de 40% dos pacientes recebam uma ou mais
Profa. Dra. Larissa Gorayb F Mota
 COAGULOPATIAS Profa. Dra. Larissa Gorayb F Mota COAGULOPATIAS Doenças hemorrágicas: alteração no mecanismo de coagulação Congênitas: hemofilia, doença de von Willebrand, deficiência de fatores de coagulação
COAGULOPATIAS Profa. Dra. Larissa Gorayb F Mota COAGULOPATIAS Doenças hemorrágicas: alteração no mecanismo de coagulação Congênitas: hemofilia, doença de von Willebrand, deficiência de fatores de coagulação
I Curso de Choque Faculdade de Medicina da UFMG INSUFICIÊNCIA DE MÚLTIPLOS ÓRGÃOS MODS
 I Curso de Choque Faculdade de Medicina da UFMG INSUFICIÊNCIA DE MÚLTIPLOS ÓRGÃOS MODS Alterações Hematológicas Anatomia. Circulação. Distribuição. Função. Adaptação x Disfunção. Alterações Hematológicas
I Curso de Choque Faculdade de Medicina da UFMG INSUFICIÊNCIA DE MÚLTIPLOS ÓRGÃOS MODS Alterações Hematológicas Anatomia. Circulação. Distribuição. Função. Adaptação x Disfunção. Alterações Hematológicas
Reação Hiperhemolítica em gestante com doença falciforme. Maria Tereza Taroni Marques de Moraes Patrícia R. S. Cardoso Vanessa Maria Fenelon da Costa
 Reação Hiperhemolítica em gestante com doença falciforme Maria Tereza Taroni Marques de Moraes Patrícia R. S. Cardoso Vanessa Maria Fenelon da Costa 1 PCCB 25 anos, diagnóstico de Anemia Falciforme Eletroforese:
Reação Hiperhemolítica em gestante com doença falciforme Maria Tereza Taroni Marques de Moraes Patrícia R. S. Cardoso Vanessa Maria Fenelon da Costa 1 PCCB 25 anos, diagnóstico de Anemia Falciforme Eletroforese:
ORGANIZADOR. Página 1 de 9
 RESIDÊNCIA MÉDICA UERJ 0 TRANSPLANTE DE MEDULA ÓSSEA (R) / 0 PROVA DISCURSIVA Página de 9 RESIDÊNCIA MÉDICA UERJ 0 TRANSPLANTE DE MEDULA ÓSSEA (R) / 0 PROVA DISCURSIVA HEMATOLOGIA E HEMOTERAPIA ) Homem
RESIDÊNCIA MÉDICA UERJ 0 TRANSPLANTE DE MEDULA ÓSSEA (R) / 0 PROVA DISCURSIVA Página de 9 RESIDÊNCIA MÉDICA UERJ 0 TRANSPLANTE DE MEDULA ÓSSEA (R) / 0 PROVA DISCURSIVA HEMATOLOGIA E HEMOTERAPIA ) Homem
Fluidoterapia. Vias de Administração. Fluidoterapia. Fluidoterapia. Fluidoterapia. Fluidoterapia. Enteral Via oral Via intra retal
 Vias de Administração Enteral Via oral Via intra retal Parenteral Via Subcutânea Via Intramuscular Via endovenosa Via Intra Óssea Via Intra Cardíaca Via Intra Traqueal Via Epidural Via Subaracnóidea Via
Vias de Administração Enteral Via oral Via intra retal Parenteral Via Subcutânea Via Intramuscular Via endovenosa Via Intra Óssea Via Intra Cardíaca Via Intra Traqueal Via Epidural Via Subaracnóidea Via
RESOLUÇÃO - ANVISA nº 10, de 23 de janeiro de 2004.
 RESOLUÇÃO - ANVISA nº 10, de 23 de janeiro de 2004. A Diretoria Colegiada da Agência Nacional de Vigilância Sanitária, no uso da atribuição que lhe confere o art. 11, inciso IV, do Regulamento da ANVISA
RESOLUÇÃO - ANVISA nº 10, de 23 de janeiro de 2004. A Diretoria Colegiada da Agência Nacional de Vigilância Sanitária, no uso da atribuição que lhe confere o art. 11, inciso IV, do Regulamento da ANVISA
Transfusão Em Cirurgia
 Transfusão Em Cirurgia Dante Mário Langhi Jr Faculdade de Ciências Médicas da Santa Casa de São Paulo 2006 Transfusão em Cirurgia Lesões traumáticas - importante causa de morte entre 1 e 44 anos de idade
Transfusão Em Cirurgia Dante Mário Langhi Jr Faculdade de Ciências Médicas da Santa Casa de São Paulo 2006 Transfusão em Cirurgia Lesões traumáticas - importante causa de morte entre 1 e 44 anos de idade
Como eu trato hiperleucocitose e leucostase
 Como eu trato hiperleucocitose e leucostase Aferese? Mônica Veríssimo Declaração de Conflito de Interesse Declaro que possuo conflito de interesse : Financiamento de Pesquisa: Apopharma Hiperleucocitose
Como eu trato hiperleucocitose e leucostase Aferese? Mônica Veríssimo Declaração de Conflito de Interesse Declaro que possuo conflito de interesse : Financiamento de Pesquisa: Apopharma Hiperleucocitose
Luiz Antonio Vane Prof. Titular do Depto de Anestesiologia da F.M. Botucatu - UNESP
 Luiz Antonio Vane Prof. Titular do Depto de Anestesiologia da F.M. Botucatu - UNESP Depto. de Anestesia HC da Faculdade de Medicina de Botucatu - UNESP Transfusão de Hemácias Até 1982 Hematócrito > 30%
Luiz Antonio Vane Prof. Titular do Depto de Anestesiologia da F.M. Botucatu - UNESP Depto. de Anestesia HC da Faculdade de Medicina de Botucatu - UNESP Transfusão de Hemácias Até 1982 Hematócrito > 30%
1) Qual translocação é característica da Leucemia mielóide crônica? a) t(14;18) b) t(9,21) c) t(9;22) d) t(22,9) e) t(7;22)
 Questões Hematologia P2 Turma B 1) Qual translocação é característica da Leucemia mielóide crônica? a) t(14;18) b) t(9,21) c) t(9;22) d) t(22,9) e) t(7;22) 2) Paciente, sexo masculino, 68 anos, encaminhando
Questões Hematologia P2 Turma B 1) Qual translocação é característica da Leucemia mielóide crônica? a) t(14;18) b) t(9,21) c) t(9;22) d) t(22,9) e) t(7;22) 2) Paciente, sexo masculino, 68 anos, encaminhando
Trombocitopenia induzida pela heparina
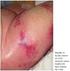 Trombocitopenia induzida pela heparina Novembro 2012 ULSM Hospital Pedro Hispano, Matosinhos Distinguir Terapêutica curta duração: Profilática Emergência Heparina via parentérica Heparinas baixo peso molecular
Trombocitopenia induzida pela heparina Novembro 2012 ULSM Hospital Pedro Hispano, Matosinhos Distinguir Terapêutica curta duração: Profilática Emergência Heparina via parentérica Heparinas baixo peso molecular
Hemocomponentes filtrados, irradiados e lavados. Fabiana Sinnott Ghaname
 Hemocomponentes filtrados, irradiados e lavados Fabiana Sinnott Ghaname Hemocomponentes filtrados Hemocomponentes filtrados Filtração: remoção de leucócitos (99,9%) < 5 x 10 6 leucócitos/ unidade atividade
Hemocomponentes filtrados, irradiados e lavados Fabiana Sinnott Ghaname Hemocomponentes filtrados Hemocomponentes filtrados Filtração: remoção de leucócitos (99,9%) < 5 x 10 6 leucócitos/ unidade atividade
HOSPITAL DE CLÍNICAS DE PORTO ALEGRE EDITAL N.º 01/2016 DE PROCESSOS SELETIVOS GABARITO APÓS RECURSOS
 HOSPITAL DE CLÍNICAS DE PORTO ALEGRE EDITAL N.º 01/2016 DE PROCESSOS SELETIVOS GABARITO APÓS RECURSOS PROCESSO SELETIVO 31 TÉCNICO DE LABORATÓRIO (Hemoterapia) 01. ANULADA 11. B 21. D 02. E 12. E 22. A
HOSPITAL DE CLÍNICAS DE PORTO ALEGRE EDITAL N.º 01/2016 DE PROCESSOS SELETIVOS GABARITO APÓS RECURSOS PROCESSO SELETIVO 31 TÉCNICO DE LABORATÓRIO (Hemoterapia) 01. ANULADA 11. B 21. D 02. E 12. E 22. A
Desvendando as Legislações
 Desvendando as Legislações (RDC 57/ 2010 e Portaria 1353/2011) Biomédica Ruth Hensel ruthzh@gmail.com RDC nº 57 (16-12-2010): Determina o Regulamento Sanitário para Serviços que desenvolvem atividades
Desvendando as Legislações (RDC 57/ 2010 e Portaria 1353/2011) Biomédica Ruth Hensel ruthzh@gmail.com RDC nº 57 (16-12-2010): Determina o Regulamento Sanitário para Serviços que desenvolvem atividades
Após um episódio de ITU, há uma chance de aproximadamente 19% de aparecimento de cicatriz renal
 Compartilhe conhecimento: Devemos ou não continuar prescrevendo antibiótico profilático após diagnóstico da primeira infecção urinária? Analisamos recente revisão sistemática e trazemos a resposta. Em
Compartilhe conhecimento: Devemos ou não continuar prescrevendo antibiótico profilático após diagnóstico da primeira infecção urinária? Analisamos recente revisão sistemática e trazemos a resposta. Em
ENFERMAGEM. DOENÇAS HEMATOLÓGICAS Parte 1. Profª. Tatiane da Silva Campos
 ENFERMAGEM DOENÇAS HEMATOLÓGICAS Parte 1 Profª. Tatiane da Silva Campos Composição do Sangue: Doenças Hematológicas Plasma = parte liquida; 55% sangue; é constituído por 90% de água, sais minerais, proteínas
ENFERMAGEM DOENÇAS HEMATOLÓGICAS Parte 1 Profª. Tatiane da Silva Campos Composição do Sangue: Doenças Hematológicas Plasma = parte liquida; 55% sangue; é constituído por 90% de água, sais minerais, proteínas
ANEMIAS HEMOLÍTICAS ADQUIRIDAS. Prof. Dr. David Cavalcanti Ferreira
 ANEMIAS HEMOLÍTICAS ADQUIRIDAS Prof. Dr. David Cavalcanti Ferreira ANEMIAS HEMOLÍTICAS IMUNES CONCEITO: SÃO CONDIÇÕES MÓRBIDAS AQUIRIDAS CAUSADAS PELA DESTRUIÇÃO PRECOCE DAS HEMÁCIAS DEVIDO À AÇÃO DA RESPOSTA
ANEMIAS HEMOLÍTICAS ADQUIRIDAS Prof. Dr. David Cavalcanti Ferreira ANEMIAS HEMOLÍTICAS IMUNES CONCEITO: SÃO CONDIÇÕES MÓRBIDAS AQUIRIDAS CAUSADAS PELA DESTRUIÇÃO PRECOCE DAS HEMÁCIAS DEVIDO À AÇÃO DA RESPOSTA
PÚRPURA TROMBOCITOPÊNICA: UMA REVISÃO INTEGRATIVA
 PÚRPURA TROMBOCITOPÊNICA: UMA REVISÃO INTEGRATIVA Jéssyca de Oliveira dos Santos 41 Lygia Maria Coimbra de Manuel 42 Ingrid Schwyzer 43 RESUMO A púrpura trombocitopênica é uma doença hematológica rara
PÚRPURA TROMBOCITOPÊNICA: UMA REVISÃO INTEGRATIVA Jéssyca de Oliveira dos Santos 41 Lygia Maria Coimbra de Manuel 42 Ingrid Schwyzer 43 RESUMO A púrpura trombocitopênica é uma doença hematológica rara
 www.saudedireta.com.br D50-D89 CAPÍTULO III : Doenças do sangue e dos órgãos Hematopoéticos e alguns transtornos imunitários D50.0 Anemia por deficiência de ferro secundária à perda de sangue (crônica)
www.saudedireta.com.br D50-D89 CAPÍTULO III : Doenças do sangue e dos órgãos Hematopoéticos e alguns transtornos imunitários D50.0 Anemia por deficiência de ferro secundária à perda de sangue (crônica)
Principais Doenças do Sistema Hematológico
 Principais Doenças do Sistema Hematológico Medula Óssea Sangue é um tecido conjuntivo liquido, responsável por carrear nutrientes e oxigênio por todo corpo. Em um adulto o volume total de sangue é 5,5
Principais Doenças do Sistema Hematológico Medula Óssea Sangue é um tecido conjuntivo liquido, responsável por carrear nutrientes e oxigênio por todo corpo. Em um adulto o volume total de sangue é 5,5
SERVIÇO O DE HEMOTERAPIA DA ACCG ENF LARISSA PEREIRA E SILVA ENF LUSINERE TAVARES DE LACERDA
 SERVIÇO O DE HEMOTERAPIA DA ACCG H-A-J ENF LARISSA PEREIRA E SILVA ENF LUSINERE TAVARES DE LACERDA HEMOTERAPIA É a ciência que estuda o tratamento das doenças através s da utilização do sangue HEMOTERAPIA
SERVIÇO O DE HEMOTERAPIA DA ACCG H-A-J ENF LARISSA PEREIRA E SILVA ENF LUSINERE TAVARES DE LACERDA HEMOTERAPIA É a ciência que estuda o tratamento das doenças através s da utilização do sangue HEMOTERAPIA
TRALI: Importância e participação dos antígenos e anticorpos leucocitários e plaquetários
 TRALI: Importância e participação dos antígenos e anticorpos leucocitários e plaquetários HEMO 2016 Antonio Fabron Jr Prof. Adjunto Doutor da Disciplina de Hematologia e Hemoterapia da Famema. (fabron@famema.br)
TRALI: Importância e participação dos antígenos e anticorpos leucocitários e plaquetários HEMO 2016 Antonio Fabron Jr Prof. Adjunto Doutor da Disciplina de Hematologia e Hemoterapia da Famema. (fabron@famema.br)
Aulas e discussão dos casos.
 Aulas e discussão dos casos http://hematofmusp.weebly.com Hematologia Clínica Objetivos do curso Sintomas e Sinais Clínicos História e Exame Físico O que não está funcionando no Sistema Raciocínio Clínico
Aulas e discussão dos casos http://hematofmusp.weebly.com Hematologia Clínica Objetivos do curso Sintomas e Sinais Clínicos História e Exame Físico O que não está funcionando no Sistema Raciocínio Clínico
Medicamentos Hemoderivados
 Medicamentos Hemoderivados Carlos Sinogas (Preparados de sangue humano) Medicamentos de Biotecnologia - Elementos figurados (lábeis) - Sangue completo - Células (eritrócitos e plaquetas) - Substâncias
Medicamentos Hemoderivados Carlos Sinogas (Preparados de sangue humano) Medicamentos de Biotecnologia - Elementos figurados (lábeis) - Sangue completo - Células (eritrócitos e plaquetas) - Substâncias
Doença dos Eritrócitos
 Doença dos Eritrócitos Os Reticulócitos Introdução... 2 Avaliação de Anemia com Presença e Ausência de Reticulocitose... 5 1 OS RETICULÓCITOS Introdução As anemias podem ser resultantes de falhas na produção
Doença dos Eritrócitos Os Reticulócitos Introdução... 2 Avaliação de Anemia com Presença e Ausência de Reticulocitose... 5 1 OS RETICULÓCITOS Introdução As anemias podem ser resultantes de falhas na produção
PEDIDO DE CREDENCIAMENTO DO SEGUNDO ANO NA ÁREA DE ATUAÇÃO HEMATOLOGIA E HEMOTERAPIA PEDIÁTRICA
 PEDIDO DE CREDENCIAMENTO DO SEGUNDO ANO NA ÁREA DE ATUAÇÃO HEMATOLOGIA E HEMOTERAPIA PEDIÁTRICA 1. JUSTIFICATIVA A solicitação do credenciamento do segundo ano na área de atuação em Hematologia e Hemoterapia
PEDIDO DE CREDENCIAMENTO DO SEGUNDO ANO NA ÁREA DE ATUAÇÃO HEMATOLOGIA E HEMOTERAPIA PEDIÁTRICA 1. JUSTIFICATIVA A solicitação do credenciamento do segundo ano na área de atuação em Hematologia e Hemoterapia
O que fazemos de melhor?
 O que fazemos de melhor? Ana Carolina de Jesus Vieira Enfermeira Chefe do Serviço de Transplante de Medula Óssea Hospital das Clínicas da Faculdade de Medicina Ribeirão Preto/SP NOSSA FILOSOFIA Serviço
O que fazemos de melhor? Ana Carolina de Jesus Vieira Enfermeira Chefe do Serviço de Transplante de Medula Óssea Hospital das Clínicas da Faculdade de Medicina Ribeirão Preto/SP NOSSA FILOSOFIA Serviço
UNIVERSIDADE FEDERAL DE OURO PRETO PROGRAMA DE PÓS-GRADUAÇÃO EM CIÊNCIAS FARMACÊUTICAS (CIPHARMA) IMUNO-HEMATOLOGIA. Doutoranda Débora Faria Silva
 UNIVERSIDADE FEDERAL DE OURO PRETO PROGRAMA DE PÓS-GRADUAÇÃO EM CIÊNCIAS FARMACÊUTICAS (CIPHARMA) IMUNO-HEMATOLOGIA Doutoranda Débora Faria Silva Prof. Drª Simone Aparecida Rezende Maio/ 2016 Produtos
UNIVERSIDADE FEDERAL DE OURO PRETO PROGRAMA DE PÓS-GRADUAÇÃO EM CIÊNCIAS FARMACÊUTICAS (CIPHARMA) IMUNO-HEMATOLOGIA Doutoranda Débora Faria Silva Prof. Drª Simone Aparecida Rezende Maio/ 2016 Produtos
Aspectos imunológicos na seleção de doadores de aférese
 Aspectos imunológicos na seleção de doadores de aférese Eugênia Maria Amorim Ubiali Médica hematologista e hemoterapeuta Mestre em Ciências Médicas pela Fac. Medicina de Ribeirão Preto-USP Coordenadora
Aspectos imunológicos na seleção de doadores de aférese Eugênia Maria Amorim Ubiali Médica hematologista e hemoterapeuta Mestre em Ciências Médicas pela Fac. Medicina de Ribeirão Preto-USP Coordenadora
TERMO DE CONSENTIMENTO LIVRE E ESCLARECIDO
 TERMO DE CONSENTIMENTO LIVRE E ESCLARECIDO O(A) paciente, ou seu responsável, declara, para todos os fins legais, especialmente do disposto no artigo 39, VI, da Lei, 8.078/90 que dá plena autorização ao
TERMO DE CONSENTIMENTO LIVRE E ESCLARECIDO O(A) paciente, ou seu responsável, declara, para todos os fins legais, especialmente do disposto no artigo 39, VI, da Lei, 8.078/90 que dá plena autorização ao
GABARITO RESIDÊNCIA MÉDICA (UERJ-FCM) 2018 PROVA DISCURSIVA PRÉ-REQUISITO R3 TRANSPLANTE DE MEDULA ÓSSEA (307)
 QUESTÃO 01) Trombocitopenia da gravidez (TG) OU trombocitopenia incidental da gravidez; Púrpura trombocitopênica imunológica (PTI); Trombocitopenia espúria OU erro laboratorial; Doença de von Willebrand;
QUESTÃO 01) Trombocitopenia da gravidez (TG) OU trombocitopenia incidental da gravidez; Púrpura trombocitopênica imunológica (PTI); Trombocitopenia espúria OU erro laboratorial; Doença de von Willebrand;
PROTOCOLO TRANSFUSIONAL EM OBSTETRÍCIA
 PROTOCOLO TRANSFUSIONAL EM OBSTETRÍCIA OBSTETRÍCIA Rotinas Assistenciais da Maternidade Escola da Universidade Federal do Rio de Janeiro INTRODUÇÃO Com o objetivo de uniformizar as condutas obstétricas
PROTOCOLO TRANSFUSIONAL EM OBSTETRÍCIA OBSTETRÍCIA Rotinas Assistenciais da Maternidade Escola da Universidade Federal do Rio de Janeiro INTRODUÇÃO Com o objetivo de uniformizar as condutas obstétricas
 www.printo.it/pediatric-rheumatology/br/intro Doença de Kawasaki Versão de 2016 2. DIAGNÓSTICO E TRATAMENTO 2.1 Como é diagnosticada? A DK é uma doença de diagnóstico clínico ou de cabeceira. Isto significa
www.printo.it/pediatric-rheumatology/br/intro Doença de Kawasaki Versão de 2016 2. DIAGNÓSTICO E TRATAMENTO 2.1 Como é diagnosticada? A DK é uma doença de diagnóstico clínico ou de cabeceira. Isto significa
INTRODUÇÃO LESÃO RENAL AGUDA
 INTRODUÇÃO Pacientes em tratamento imunossupressor com inibidores de calcineurina estão sob risco elevado de desenvolvimento de lesão, tanto aguda quanto crônica. A manifestação da injuria renal pode se
INTRODUÇÃO Pacientes em tratamento imunossupressor com inibidores de calcineurina estão sob risco elevado de desenvolvimento de lesão, tanto aguda quanto crônica. A manifestação da injuria renal pode se
T E R M O D E C O N S E N T I M E N T O E S C L A R E C I D O TRANSPLANTE DE MEDULA ÓSSEA TRANSPLANTE AUTÓLOGO
 Clínica: Unidade de Transplante Considerando o artigo 22 do Código de Ética Médica (Resolução CFM 1931/2009) e os artigos 6 III e 39 VI da Lei 8.078/90 (Código de Defesa do Consumidor), que garantem ao
Clínica: Unidade de Transplante Considerando o artigo 22 do Código de Ética Médica (Resolução CFM 1931/2009) e os artigos 6 III e 39 VI da Lei 8.078/90 (Código de Defesa do Consumidor), que garantem ao
Evaluation of the use of whole blood bags or blood components in dogs in veterinary clinics in Ribeirão Preto and region.
 1) TÍTULO Avaliação da utilização de bolsas de sangue total ou hemocomponentes em cães nas clínicas veterinárias de Ribeirão Preto e região. Evaluation of the use of whole blood bags or blood components
1) TÍTULO Avaliação da utilização de bolsas de sangue total ou hemocomponentes em cães nas clínicas veterinárias de Ribeirão Preto e região. Evaluation of the use of whole blood bags or blood components
SELEÇÃO DE MÉDICOS RESIDENTES PARA 2017 ÁREA DE ATUAÇÃO COM PRÉ-REQUISITO GABARITO
 SELEÇÃO DE MÉDICOS RESIDENTES PARA 2017 ÁREA DE ATUAÇÃO COM PRÉ-REQUISITO PROGRAMA:. PRÉ-REQUISITO: Hematologia e Hemoterapia. GABARITO QUESTÃO A B C D 1 2 3 4 5 6 7 8 9 10 Comissão de Residência Médica
SELEÇÃO DE MÉDICOS RESIDENTES PARA 2017 ÁREA DE ATUAÇÃO COM PRÉ-REQUISITO PROGRAMA:. PRÉ-REQUISITO: Hematologia e Hemoterapia. GABARITO QUESTÃO A B C D 1 2 3 4 5 6 7 8 9 10 Comissão de Residência Médica
12/03/2018 GRANDES ANIMAIS
 1 2 3 GRANDES ANIMAIS Manutenção da Vida Volume : 45% células sangüíneas 55% plasma Células : hemácias, leucócitos, plaquetas Plasma : 90% água 1% (potássio, sódio, ferro, cálcio) 7% (albumina, imunoglobulinas,
1 2 3 GRANDES ANIMAIS Manutenção da Vida Volume : 45% células sangüíneas 55% plasma Células : hemácias, leucócitos, plaquetas Plasma : 90% água 1% (potássio, sódio, ferro, cálcio) 7% (albumina, imunoglobulinas,
Branco Azul Amarelo Questão nº Teor da reclamação A maioria dos candidatos argumenta que a alínea onde se refere que Análise
 Questão nº 4 24 84 Teor da reclamação A maioria dos candidatos argumenta que a alínea onde se refere que apenas raros doentes com talassémia desenvolvem deficiências endócrinas deve ser considerada verdadeira
Questão nº 4 24 84 Teor da reclamação A maioria dos candidatos argumenta que a alínea onde se refere que apenas raros doentes com talassémia desenvolvem deficiências endócrinas deve ser considerada verdadeira
Protocolo Transfusional do Hospital São Vicente de Paulo (HSVP)
 Protocolo Transfusional do Hospital São Vicente de Paulo (HSVP) Módulo: Aférese Terapêutica 1 Edição, 2015 Comitê Transfusional 1 SUMÁRO 1. DESCRÇÃO E MODALDADES 1.1 Descrição 1.2 ndicação e contra - indicações
Protocolo Transfusional do Hospital São Vicente de Paulo (HSVP) Módulo: Aférese Terapêutica 1 Edição, 2015 Comitê Transfusional 1 SUMÁRO 1. DESCRÇÃO E MODALDADES 1.1 Descrição 1.2 ndicação e contra - indicações
FAURGS HCPA Edital 01/2010 PS 04 BIOMÉDICO I Hemoterapia Pág. 1
 Pág. 1 HOSPITAL DE CLÍNICAS DE PORTO ALEGRE EDITAL Nº 01/20 /2010 0 DE PROCESSOS SELETIVOS GABARITO APÓS RECURSOS PROCESSO SELETIVO 04 BIOMÉDICO I - Hemoterapia 01. A 11. B 21. A 31. A 02. C 12. E 22.
Pág. 1 HOSPITAL DE CLÍNICAS DE PORTO ALEGRE EDITAL Nº 01/20 /2010 0 DE PROCESSOS SELETIVOS GABARITO APÓS RECURSOS PROCESSO SELETIVO 04 BIOMÉDICO I - Hemoterapia 01. A 11. B 21. A 31. A 02. C 12. E 22.
HEMOCENTRO RP PROCEDIMENTO OPERACIONAL TRANSFUSÃO MACIÇA
 P.: 01/07 1. OBJETIVO Estabelecer uma regulamentação para a aplicação do processo de transfusão maciça na Unidade de Emergência do HC RP. 2. APLICAÇÃO Situações em que haja indicação de transfusão maciça.
P.: 01/07 1. OBJETIVO Estabelecer uma regulamentação para a aplicação do processo de transfusão maciça na Unidade de Emergência do HC RP. 2. APLICAÇÃO Situações em que haja indicação de transfusão maciça.
Caixa de Primeiros Socorros
 Primeiros Socorros em Medicina Veterinária Objetivos: Vias de administração de drogas nas diferentes espécies Noções básicas de fluidoterapia Noções básicas de transfusão sanguínea Objetivos Prática: Avaliação
Primeiros Socorros em Medicina Veterinária Objetivos: Vias de administração de drogas nas diferentes espécies Noções básicas de fluidoterapia Noções básicas de transfusão sanguínea Objetivos Prática: Avaliação
ENFERMAGEM. DOENÇAS HEMATOLÓGICAS Parte 2. Profª. Tatiane da Silva Campos
 ENFERMAGEM DOENÇAS HEMATOLÓGICAS Parte 2 Profª. Tatiane da Silva Campos ALTERAÇÕES DA COAGULAÇÃO Púrpuras (Trombocitopênica Imunológica): doença adquirida; os anticorpos destroem as plaquetas. Sintomas:
ENFERMAGEM DOENÇAS HEMATOLÓGICAS Parte 2 Profª. Tatiane da Silva Campos ALTERAÇÕES DA COAGULAÇÃO Púrpuras (Trombocitopênica Imunológica): doença adquirida; os anticorpos destroem as plaquetas. Sintomas:
Choque hipovolêmico: Classificação
 CHOQUE HIPOVOLÊMICO Choque hipovolêmico: Classificação Hemorrágico Não-hemorrágico Perdas externas Redistribuição intersticial Choque hipovolêmico: Hipovolemia Fisiopatologia Redução de pré-carga Redução
CHOQUE HIPOVOLÊMICO Choque hipovolêmico: Classificação Hemorrágico Não-hemorrágico Perdas externas Redistribuição intersticial Choque hipovolêmico: Hipovolemia Fisiopatologia Redução de pré-carga Redução
UNIVERSIDADE DE SÃO PAULO ESCOLA DE ENFERMAGEM DE RIBEIRÃO PRETO. Enfa. Dra. Livia Maria Garbin
 UNIVERSIDADE DE SÃO PAULO ESCOLA DE ENFERMAGEM DE RIBEIRÃO PRETO Enfa. Dra. Livia Maria Garbin Sangue Composição Indicações básicas para transfusão Restaurar: A capacidade de transporte de oxigênio A capacidade
UNIVERSIDADE DE SÃO PAULO ESCOLA DE ENFERMAGEM DE RIBEIRÃO PRETO Enfa. Dra. Livia Maria Garbin Sangue Composição Indicações básicas para transfusão Restaurar: A capacidade de transporte de oxigênio A capacidade
HEMOCENTRO RP PROCEDIMENTO OPERACIONAL USO DE HEMOCOMPONENTES ESPECIAIS
 P. 1/8 1. OBJETIVO *2 Assegurar ao paciente politransfundido a transfusão de hemocomponentes lavado, irradiado e/ou leucorreduzidos conforme a sua necessidade. 2. APLICAÇÃO *2 Ambulatório transfusional
P. 1/8 1. OBJETIVO *2 Assegurar ao paciente politransfundido a transfusão de hemocomponentes lavado, irradiado e/ou leucorreduzidos conforme a sua necessidade. 2. APLICAÇÃO *2 Ambulatório transfusional
Distúrbios da Coagulação
 Distúrbios da Coagulação Hemofilias HEMOFILIAS Doenças hemorrágicas resultantes da deficiência quantitativa e/ou qualitativa do fator VIII ou fator IX da coagulação Genética (cromossomo X) / adquirida
Distúrbios da Coagulação Hemofilias HEMOFILIAS Doenças hemorrágicas resultantes da deficiência quantitativa e/ou qualitativa do fator VIII ou fator IX da coagulação Genética (cromossomo X) / adquirida
HEMATÓCRITO e HEMOSSEDIMENTAÇÃO. Prof. Carolina Vicentini
 HEMATÓCRITO e HEMOSSEDIMENTAÇÃO Prof. Carolina Vicentini HEMATÓCRITO É O PERCENTUAL DE CÉLULAS VERMELHAS NO SANGUE. VALORES PARA MULHERES: 38-48% VALORES PARA HOMENS: 40-50% FATORES INFLUENCIADORES. ALTITUDE
HEMATÓCRITO e HEMOSSEDIMENTAÇÃO Prof. Carolina Vicentini HEMATÓCRITO É O PERCENTUAL DE CÉLULAS VERMELHAS NO SANGUE. VALORES PARA MULHERES: 38-48% VALORES PARA HOMENS: 40-50% FATORES INFLUENCIADORES. ALTITUDE
Data Versão/Revisões Descrição Autor 06/06/ Proposta inicial F.A.A.C; M.C.V, S.R.P.T
 UTIPrCL06 1 de 6 Histórico de Revisão / Versões Data Versão/Revisões Descrição Autor 1.00 Proposta inicial F.A.A.C; M.C.V, S.R.P.T 1 Objetivo Fornecer um sistema seguro de administração de heparina por
UTIPrCL06 1 de 6 Histórico de Revisão / Versões Data Versão/Revisões Descrição Autor 1.00 Proposta inicial F.A.A.C; M.C.V, S.R.P.T 1 Objetivo Fornecer um sistema seguro de administração de heparina por
Hemocentro de Ribeirão Preto
 Hemocentro de Ribeirão Preto Hemocentro de Ribeirão Preto Hemocentro de Ribeirão Preto Hemocentro de Ribeirão Preto Roteiro Introdução Arsenal Terapêutico Transfusão de Concentrado de Glóbulos Vermelhos
Hemocentro de Ribeirão Preto Hemocentro de Ribeirão Preto Hemocentro de Ribeirão Preto Hemocentro de Ribeirão Preto Roteiro Introdução Arsenal Terapêutico Transfusão de Concentrado de Glóbulos Vermelhos
Análise Crítica de Diretrizes para PTI
 Análise Crítica de Diretrizes para PTI Dra. Ana Clara Kneese Florianópolis- HEMO 2016 Declaração de Conflitos de Interesse De acordo com a resolução do Conselho Federal de Medicina no 1595/2000 e Resolução
Análise Crítica de Diretrizes para PTI Dra. Ana Clara Kneese Florianópolis- HEMO 2016 Declaração de Conflitos de Interesse De acordo com a resolução do Conselho Federal de Medicina no 1595/2000 e Resolução
10ª edição do Curso Continuado em Cirurgia Geral do CBCSP. Estado Atual do Tratamento da Hemorragia Digestiva Alta devida a Hipertensão Portal
 10ª edição do Curso Continuado em Cirurgia Geral do CBCSP Estado Atual do Tratamento da Hemorragia Digestiva Alta devida a Hipertensão Portal Tratamento Clínico Roberto Gomes Jr. Médico assistente do serviço
10ª edição do Curso Continuado em Cirurgia Geral do CBCSP Estado Atual do Tratamento da Hemorragia Digestiva Alta devida a Hipertensão Portal Tratamento Clínico Roberto Gomes Jr. Médico assistente do serviço
Transfusão de sangue. Informação para os pacientes sobre os benefícios, riscos e alternativas
 Transfusão de sangue Blood Transfusion Portuguese Informação para os pacientes sobre os benefícios, riscos e alternativas Quais são os benefícios da transfusão de sangue? A transfusão de sangue pode ajudar
Transfusão de sangue Blood Transfusion Portuguese Informação para os pacientes sobre os benefícios, riscos e alternativas Quais são os benefícios da transfusão de sangue? A transfusão de sangue pode ajudar
UNISALESIANO. Profª Tatiani
 UNISALESIANO Profª Tatiani CARACTERÍSTICAS FÍSICO- QUÍMICAS DO SANGUE O sangue constitui o líquido corporal que se encontra dentro dos vasos sanguíneos e que através do sistema circulatório participa da
UNISALESIANO Profª Tatiani CARACTERÍSTICAS FÍSICO- QUÍMICAS DO SANGUE O sangue constitui o líquido corporal que se encontra dentro dos vasos sanguíneos e que através do sistema circulatório participa da
1. INTRODUÇÃO. 2. OBJETIVO Os objetivos desse protocolo são:
 Página: 1/5 1. INTRODUÇÃO A anticoagulação é um procedimento frequente em unidades de terapia intensiva e sua utilização implica em riscos para o paciente. Assim, é importante que esse procedimento seja
Página: 1/5 1. INTRODUÇÃO A anticoagulação é um procedimento frequente em unidades de terapia intensiva e sua utilização implica em riscos para o paciente. Assim, é importante que esse procedimento seja
HEMOCENTRO RP PROCEDIMENTO OPERACIONAL SANGRIA TERAPÊUTICA
 P.: 01/05 1. OBJETIVO Padronizar o atendimento de solicitação de Sangria Terapêutica, ST, nas Agências Transfusionais do HCRP. *1 2. APLICAÇÃO Na realização de Sangria Terapêutica ou flebotomia terapêutica.
P.: 01/05 1. OBJETIVO Padronizar o atendimento de solicitação de Sangria Terapêutica, ST, nas Agências Transfusionais do HCRP. *1 2. APLICAÇÃO Na realização de Sangria Terapêutica ou flebotomia terapêutica.
Outras Anemias: Vamos lá? NAC Núcleo de Aprimoramento científico Hemograma: Interpretação clínica e laboratorial do exame. Jéssica Louise Benelli
 Outras Anemias: A anemia por si só não é uma doença, e sim uma consequência de algum desequilíbrio entre os processos de produção e perda de eritrócitos, que leva a diminuição de hemoglobina. A inúmera
Outras Anemias: A anemia por si só não é uma doença, e sim uma consequência de algum desequilíbrio entre os processos de produção e perda de eritrócitos, que leva a diminuição de hemoglobina. A inúmera
PÚRPURA TROMBOCITOPÊNICA: AUTO-IMUNE E TROMBÓTICA.
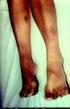 PÚRPURA TROMBOCITOPÊNICA: AUTO-IMUNE E TROMBÓTICA. Thais Nogueira de Lima¹ Joyce Beira Miranda da Silva² Aline Gritti Rodrigues³ 1- Aluna do 8ºsemestre de Biomedicina do Centro Universitário Amparense-UNIFIA
PÚRPURA TROMBOCITOPÊNICA: AUTO-IMUNE E TROMBÓTICA. Thais Nogueira de Lima¹ Joyce Beira Miranda da Silva² Aline Gritti Rodrigues³ 1- Aluna do 8ºsemestre de Biomedicina do Centro Universitário Amparense-UNIFIA
Urgência e Emergência
 Urgência e Emergência CHOQUE Choque Um estado de extrema gravidade que coloca em risco a vida do paciente. Dica: Em TODOS os tipos de choques ocorre a queda da pressão arterial e, consequentemente, um
Urgência e Emergência CHOQUE Choque Um estado de extrema gravidade que coloca em risco a vida do paciente. Dica: Em TODOS os tipos de choques ocorre a queda da pressão arterial e, consequentemente, um
PÚRPURAS TROMBOCITOPÊNICAS E DIAGNÓSTICO DIFERENCIAL DAS TROMBOCITOPENIAS
 PÚRPURAS TROMBOCITOPÊNICAS E DIAGNÓSTICO DIFERENCIAL DAS TROMBOCITOPENIAS Emerson Célio da Nóbrega Casimiro 1, Maria do Socorro Lopes Casimiro 2, Lucas Ian Sousa Queiroz 3 Janine Florêncio de Souza 5 1
PÚRPURAS TROMBOCITOPÊNICAS E DIAGNÓSTICO DIFERENCIAL DAS TROMBOCITOPENIAS Emerson Célio da Nóbrega Casimiro 1, Maria do Socorro Lopes Casimiro 2, Lucas Ian Sousa Queiroz 3 Janine Florêncio de Souza 5 1
SERVIÇO DE CONTROLE DE INFECÇÃO HOSPITALAR PROTOCOLO DENGUE
 PROTOCOLO DENGUE 1 2 CRITÉRIOS DE INTERNAÇÃO PARA DENGUE A identificação precoce dos casos é de vital importância para tomar decisões e implementar medidas de maneira oportuna, visando principalmente o
PROTOCOLO DENGUE 1 2 CRITÉRIOS DE INTERNAÇÃO PARA DENGUE A identificação precoce dos casos é de vital importância para tomar decisões e implementar medidas de maneira oportuna, visando principalmente o
Púrpura Trombocitopênica Idiopática ( PTI ) em crianças
 Púrpura Trombocitopênica Idiopática ( PTI ) em crianças Conceito Doença hematológica freqüente que se caracteriza pela produção de auto-anticorpos dirigidos contra glicoproteínas da membrana plaquetária
Púrpura Trombocitopênica Idiopática ( PTI ) em crianças Conceito Doença hematológica freqüente que se caracteriza pela produção de auto-anticorpos dirigidos contra glicoproteínas da membrana plaquetária
REAÇÕES DE HIPERSENSIBILIDADE. Prof. Dr. Helio José Montassier
 REAÇÕES DE HIPERSENSIBILIDADE Prof. Dr. Helio José Montassier Ppais. OBJETIVOS da Aula de Hipersensibilidades:- 1- Compreender a classificação de reações de hipersensibilidade 2- Conhecer as doenças associadas
REAÇÕES DE HIPERSENSIBILIDADE Prof. Dr. Helio José Montassier Ppais. OBJETIVOS da Aula de Hipersensibilidades:- 1- Compreender a classificação de reações de hipersensibilidade 2- Conhecer as doenças associadas
Doença de Addison DOENÇA DE ADDISON
 Enfermagem em Clínica Médica Doença de Addison Enfermeiro: Elton Chaves email: eltonchaves76@hotmail.com DOENÇA DE ADDISON A insuficiência adrenal (IA) primária, também denominada doença de Addison, geralmente
Enfermagem em Clínica Médica Doença de Addison Enfermeiro: Elton Chaves email: eltonchaves76@hotmail.com DOENÇA DE ADDISON A insuficiência adrenal (IA) primária, também denominada doença de Addison, geralmente
USO DE HEMOCOMPONENTES NA EMERGÊNCIA MÉDICA
 USO DE HEMOCOMPONENTES NA EMERGÊNCIA MÉDICA Mariana Ibaldi Rodrigues Maisa Carla Campos Liana Elias Fernandes Mariza Schaan UNITERMOS TRANSFUSÃO DE COMPONENTES SANGUÍNEOS/utilização; TRANSFUSÃO DE COMPONENTES
USO DE HEMOCOMPONENTES NA EMERGÊNCIA MÉDICA Mariana Ibaldi Rodrigues Maisa Carla Campos Liana Elias Fernandes Mariza Schaan UNITERMOS TRANSFUSÃO DE COMPONENTES SANGUÍNEOS/utilização; TRANSFUSÃO DE COMPONENTES
Síndromes Coronarianas Agudas. Mariana Pereira Ribeiro
 Síndromes Coronarianas Agudas Mariana Pereira Ribeiro O que é uma SCA? Conjunto de sintomas clínicos compatíveis com isquemia aguda do miocárdio. Manifesta-se principalmente como uma dor torácica devido
Síndromes Coronarianas Agudas Mariana Pereira Ribeiro O que é uma SCA? Conjunto de sintomas clínicos compatíveis com isquemia aguda do miocárdio. Manifesta-se principalmente como uma dor torácica devido
DISCIPLINA DE HEMATOLOGIA HEMATÓCRITO
 DISCIPLINA DE HEMATOLOGIA HEMATÓCRITO Profª.: Aline Félix HEMATÓCRITO Indica a porcentagem do volume de glóbulos vermelhos presente em uma certa quantidade de sangue. Faz parte de um exame chamado de Hemograma
DISCIPLINA DE HEMATOLOGIA HEMATÓCRITO Profª.: Aline Félix HEMATÓCRITO Indica a porcentagem do volume de glóbulos vermelhos presente em uma certa quantidade de sangue. Faz parte de um exame chamado de Hemograma
INFLUÊNCIA DO TEMPO DE ARMAZENAMENTO DA AMOSTRA SOBRE OS PARÂMETROS HEMATOLÓGICOS DE CÃES
 INFLUÊNCIA DO TEMPO DE ARMAZENAMENTO DA AMOSTRA SOBRE OS PARÂMETROS HEMATOLÓGICOS DE CÃES Liamara A. LEIDENTZ, Daiane LAZAROTTO. Orientador: Wanderson A. B. Pereira. Introdução O hemograma é um dos exames
INFLUÊNCIA DO TEMPO DE ARMAZENAMENTO DA AMOSTRA SOBRE OS PARÂMETROS HEMATOLÓGICOS DE CÃES Liamara A. LEIDENTZ, Daiane LAZAROTTO. Orientador: Wanderson A. B. Pereira. Introdução O hemograma é um dos exames
HEMOCENTRO RP PROCEDIMENTO OPERACIONAL
 P. 1/5 1. OBJETIVO Realizar o atendimento médico-ambulatorial hematológico e hemoterápico de pacientes portadores de Doença Falciforme. 2. APLICAÇÃO Nos ambulatórios transfusional e de anemias hereditárias
P. 1/5 1. OBJETIVO Realizar o atendimento médico-ambulatorial hematológico e hemoterápico de pacientes portadores de Doença Falciforme. 2. APLICAÇÃO Nos ambulatórios transfusional e de anemias hereditárias
Farmacoterapia aplicada em grupos alvo. Profa. Fernanda Datti
 armacoterapia aplicada em grupos alvo Profa. ernanda Datti atores associados com variação na resposta farmacológica Idade Gravidez Doença Idade Recém-nascidos: menos de 1 mês Bebês: 1 mês a 1 ano. Crianças:
armacoterapia aplicada em grupos alvo Profa. ernanda Datti atores associados com variação na resposta farmacológica Idade Gravidez Doença Idade Recém-nascidos: menos de 1 mês Bebês: 1 mês a 1 ano. Crianças:
ESPECÍFICO DE ENFERMAGEM PROF. CARLOS ALBERTO
 ESPECÍFICO DE ENFERMAGEM PROF. CARLOS ALBERTO CONCURSO HOSPITAL UNIVERSITÁRIO ESPECÍFICO DE ENFERMAGEM TEMA 11 PROGRAMA NACIONAL DE IMUNIZAÇÃO DESENVOLVIMENTO DE VACINAS O que faz uma vacina? Estimula
ESPECÍFICO DE ENFERMAGEM PROF. CARLOS ALBERTO CONCURSO HOSPITAL UNIVERSITÁRIO ESPECÍFICO DE ENFERMAGEM TEMA 11 PROGRAMA NACIONAL DE IMUNIZAÇÃO DESENVOLVIMENTO DE VACINAS O que faz uma vacina? Estimula
Anexo III. Alterações à informação do medicamento
 Anexo III Alterações à informação do medicamento Nota: Estas alterações às secções relevantes da informação do medicamento são o resultado do processo de arbitragem. A informação do medicamento pode ser
Anexo III Alterações à informação do medicamento Nota: Estas alterações às secções relevantes da informação do medicamento são o resultado do processo de arbitragem. A informação do medicamento pode ser
LOCAL: CENTRO DE EDUCAÇÃO EM SAÚDE ABRAM SZAJMAN (CESAS) BLOCO A 1ºSS 26 DE JUNHO DE 2018, TERÇA-FEIRA
 Programação Preliminar LOCAL: CENTRO DE EDUCAÇÃO EM SAÚDE ABRAM SZAJMAN (CESAS) BLOCO A 1ºSS 26 DE JUNHO DE 2018, TERÇA-FEIRA I SIMPÓSIO MULTIDISCIPLINAR EM ONCOLOGIA PEDIÁTRICA *Atividade simultânea ao
Programação Preliminar LOCAL: CENTRO DE EDUCAÇÃO EM SAÚDE ABRAM SZAJMAN (CESAS) BLOCO A 1ºSS 26 DE JUNHO DE 2018, TERÇA-FEIRA I SIMPÓSIO MULTIDISCIPLINAR EM ONCOLOGIA PEDIÁTRICA *Atividade simultânea ao
Conduta médica na Anemia Aguda. Luciana Carlos
 Conduta médica na Anemia Aguda Luciana Carlos HEMORRAGIA E MORTALIDADE A hemorragia severa ou suas consequências está associada a 40% de mortalidade em pacientes com sangramento, sendo a principal causa
Conduta médica na Anemia Aguda Luciana Carlos HEMORRAGIA E MORTALIDADE A hemorragia severa ou suas consequências está associada a 40% de mortalidade em pacientes com sangramento, sendo a principal causa
Cronograma das Atividades Didáticas FCFRP/USP 1º semestre de 2019 Integral / _X Noturno
 Cronograma das Atividades Didáticas FCFRP/USP 1º semestre de 019 Integral / _X Noturno Nome da Disciplina ou Módulo: Atenção Diagnóstica em Doenças Hematológicas, Imunológicas, Metabólicas e Endocrinológicas
Cronograma das Atividades Didáticas FCFRP/USP 1º semestre de 019 Integral / _X Noturno Nome da Disciplina ou Módulo: Atenção Diagnóstica em Doenças Hematológicas, Imunológicas, Metabólicas e Endocrinológicas
DISCURSIVA FACULDADE DE CIÊNCIAS MÉDICAS HOSPITAL UNIVERSITÁRIO PEDRO ERNESTO PEDIATRIA MED. ADOLESCENTE NEONATOLOGIA CARDIOLOGIA PEDIÁTRICA
 HOSPITAL UNIVERSITÁRIO PEDRO ERNESTO FACULDADE DE CIÊNCIAS MÉDICAS HOSPITAL UNIVERSITÁRIO PEDRO ERNESTO DISCURSIVA PEDIATRIA MED. ADOLESCENTE NEONATOLOGIA CARDIOLOGIA PEDIÁTRICA ATIVIDADE DATA LOCAL Divulgação
HOSPITAL UNIVERSITÁRIO PEDRO ERNESTO FACULDADE DE CIÊNCIAS MÉDICAS HOSPITAL UNIVERSITÁRIO PEDRO ERNESTO DISCURSIVA PEDIATRIA MED. ADOLESCENTE NEONATOLOGIA CARDIOLOGIA PEDIÁTRICA ATIVIDADE DATA LOCAL Divulgação
Diagnóstico de TEV Perspetiva do Laboratório: o papel dos D-Dímeros no diagnóstico. Luísa Lopes dos Santos IPO-Porto
 Diagnóstico de TEV Perspetiva do Laboratório: o papel dos D-Dímeros no diagnóstico Luísa Lopes dos Santos IPO-Porto Tema Impacto do diagnóstico de TEV. Probabilidade pré- teste. Diagnóstico de TEV e formação
Diagnóstico de TEV Perspetiva do Laboratório: o papel dos D-Dímeros no diagnóstico Luísa Lopes dos Santos IPO-Porto Tema Impacto do diagnóstico de TEV. Probabilidade pré- teste. Diagnóstico de TEV e formação
RESUMO SEPSE PARA SOCESP INTRODUÇÃO
 RESUMO SEPSE PARA SOCESP 2014 1.INTRODUÇÃO Caracterizada pela presença de infecção associada a manifestações sistêmicas, a sepse é uma resposta inflamatória sistêmica à infecção, sendo causa freqüente
RESUMO SEPSE PARA SOCESP 2014 1.INTRODUÇÃO Caracterizada pela presença de infecção associada a manifestações sistêmicas, a sepse é uma resposta inflamatória sistêmica à infecção, sendo causa freqüente
João Carlos de Campos Guerra, Dirceu Hamilton Cordeiro Campêlo
 TROMBOCITOPENIAS E TROMBOCITOPATIAS João Carlos de Campos Guerra, Dirceu Hamilton Cordeiro Campêlo INTRODUÇÃO O desenvolvimento da medicina nos últimos anos impôs a realização do hemograma como exame de
TROMBOCITOPENIAS E TROMBOCITOPATIAS João Carlos de Campos Guerra, Dirceu Hamilton Cordeiro Campêlo INTRODUÇÃO O desenvolvimento da medicina nos últimos anos impôs a realização do hemograma como exame de
TROMBOCITOPENIA NA GRAVIDEZ
 TROMBOCITOPENIA NA GRAVIDEZ Ricardo Oliveira Santiago Francisco Herlânio Costa Carvalho INTRODUÇÃO: - Trombocitopenia pode resultar de uma variedade de condições fisiológicas e patológicas na gravidez.
TROMBOCITOPENIA NA GRAVIDEZ Ricardo Oliveira Santiago Francisco Herlânio Costa Carvalho INTRODUÇÃO: - Trombocitopenia pode resultar de uma variedade de condições fisiológicas e patológicas na gravidez.
HEMOSTASIA E COAGULAÇÃO. Instituto de Hematologia e Oncologia Curitiba
 HEMOSTASIA E COAGULAÇÃO Instituto de Hematologia e Oncologia Curitiba 1.Petéquias: DISTÚRBIOS DA COAGULAÇÃO O PACIENTE QUE SANGRA alteração dos vasos ou plaquetas 2.Equimoses, melena, hematúria, hematêmese,
HEMOSTASIA E COAGULAÇÃO Instituto de Hematologia e Oncologia Curitiba 1.Petéquias: DISTÚRBIOS DA COAGULAÇÃO O PACIENTE QUE SANGRA alteração dos vasos ou plaquetas 2.Equimoses, melena, hematúria, hematêmese,
Sangue Prof. Dr. Ricardo Santos Simões Prof. Dr. Leandro Sabará de Mattos
 Sangue Prof. Dr. Ricardo Santos Simões Prof. Dr. Leandro Sabará de Mattos 1 Funções do sangue Local de formação do sangue Medula óssea (adulto) O sangue é um tecido conjuntivo líquido que circula pelo
Sangue Prof. Dr. Ricardo Santos Simões Prof. Dr. Leandro Sabará de Mattos 1 Funções do sangue Local de formação do sangue Medula óssea (adulto) O sangue é um tecido conjuntivo líquido que circula pelo
Plaquetopenia. Felippe Schirmer
 Recapitulando... Plaquetopenia Felippe Schirmer plaquetopenia iniciar com investigação para anemia plaquetas< 150.000 e maisde 3 meses de idade anemia e trombocitopenia hemograma e esfregaço de sangue
Recapitulando... Plaquetopenia Felippe Schirmer plaquetopenia iniciar com investigação para anemia plaquetas< 150.000 e maisde 3 meses de idade anemia e trombocitopenia hemograma e esfregaço de sangue
Nome do Paciente: Data de nascimento: / / CPF: Procedimento Anestésico: I. O que é?
 1/5 O presente Termo de Ciência de Consentimento para Procedimento Anestésico tem o objetivo de informar ao paciente e/ou responsável, quanto ao procedimento anestésico ao qual será submetido, complementando
1/5 O presente Termo de Ciência de Consentimento para Procedimento Anestésico tem o objetivo de informar ao paciente e/ou responsável, quanto ao procedimento anestésico ao qual será submetido, complementando
Informações de Impressão
 Questão: 360120 Em relação à terapia de compressão de membros inferiores, de acordo com a Sociedade Brasileira de Angiologia e Cirurgia Vascular, o enfermeiro deve saber que a 1) meia de suporte, preventiva
Questão: 360120 Em relação à terapia de compressão de membros inferiores, de acordo com a Sociedade Brasileira de Angiologia e Cirurgia Vascular, o enfermeiro deve saber que a 1) meia de suporte, preventiva
Sistema Urinário. Patrícia Dupim
 Sistema Urinário Patrícia Dupim Insuficiência Renal Ocorre quando os rins não conseguem remover os resíduos metabólicos do corpo. As substância normalmente eliminadas na urina acumulam-se nos líquidos
Sistema Urinário Patrícia Dupim Insuficiência Renal Ocorre quando os rins não conseguem remover os resíduos metabólicos do corpo. As substância normalmente eliminadas na urina acumulam-se nos líquidos
EMERGÊNCIA NO PRONTO ATENDIMENTO: MANEJO DOS PACIENTES COM LEUCEMIA PROMIELOCÍTICA AGUDA
 EMERGÊNCIA NO PRONTO ATENDIMENTO: MANEJO DOS PACIENTES COM LEUCEMIA PROMIELOCÍTICA AGUDA Reunião de atualização em temas relevantes na prática clínica Dra Isabela Assis de Siqueira Residente Hematologia
EMERGÊNCIA NO PRONTO ATENDIMENTO: MANEJO DOS PACIENTES COM LEUCEMIA PROMIELOCÍTICA AGUDA Reunião de atualização em temas relevantes na prática clínica Dra Isabela Assis de Siqueira Residente Hematologia
ENFERMAGEM EXAMES LABORATORIAIS. Aula 4. Profª. Tatiane da Silva Campos
 ENFERMAGEM EXAMES LABORATORIAIS Aula 4 Profª. Tatiane da Silva Campos As principais causas de erro e de resultados falsos do exame de urina estão relacionadas à preparo do paciente, coleta, transporte
ENFERMAGEM EXAMES LABORATORIAIS Aula 4 Profª. Tatiane da Silva Campos As principais causas de erro e de resultados falsos do exame de urina estão relacionadas à preparo do paciente, coleta, transporte
Abordagem da sepse na emergência Rodrigo Antonio Brandão Neto
 Abordagem da sepse na emergência Rodrigo Antonio Brandão Neto Perguntas as serem respondidas Esse paciente tem choque? Quais os critérios de sepse? Qual abordagem inicial ao choque neste paciente? Quais
Abordagem da sepse na emergência Rodrigo Antonio Brandão Neto Perguntas as serem respondidas Esse paciente tem choque? Quais os critérios de sepse? Qual abordagem inicial ao choque neste paciente? Quais
Patrícia Santos Resende Cardoso 2012
 Patrícia Santos Resende Cardoso 2012 Estudo de seguimento de coorte mista: Retrospectivo de DEZ/2007 a AGO/2009 Prospectivo de SET/2009 a NOV/ 2011 População estudada: gestantes com DF Referenciadas: Hemominas,
Patrícia Santos Resende Cardoso 2012 Estudo de seguimento de coorte mista: Retrospectivo de DEZ/2007 a AGO/2009 Prospectivo de SET/2009 a NOV/ 2011 População estudada: gestantes com DF Referenciadas: Hemominas,
Cada ml de Piridoxina Labesfal, 150 mg/ml, Solução injectável, contém 150 mg de cloridrato de piridoxina como substância activa.
 FOLHETO INFORMATIVO Leia atentamente este folheto antes de tomar o medicamento. Conserve este folheto. Pode ter necessidade de o reler. Caso tenha dúvidas, consulte o seu médico ou farmacêutico. Este medicamento
FOLHETO INFORMATIVO Leia atentamente este folheto antes de tomar o medicamento. Conserve este folheto. Pode ter necessidade de o reler. Caso tenha dúvidas, consulte o seu médico ou farmacêutico. Este medicamento
Sugerimos manter-se a grelha proposta
 Questão nº 1 21 81 Teor da reclamação Um candidato argumenta que a alínea 3 é também falsa com base numa forma familiar rara de policitemia e consequentemente a alínea 4 não deve ser considerada verdadeira
Questão nº 1 21 81 Teor da reclamação Um candidato argumenta que a alínea 3 é também falsa com base numa forma familiar rara de policitemia e consequentemente a alínea 4 não deve ser considerada verdadeira
Peculiaridades do Hemograma. Melissa Kayser
 Peculiaridades do Hemograma Melissa Kayser melissa.kayser@ifsc.edu.br Introdução Simplicidade Baixo custo Automático ou manual Muita informação Introdução eritrócitos Componentes celulares plaquetas linfócitos
Peculiaridades do Hemograma Melissa Kayser melissa.kayser@ifsc.edu.br Introdução Simplicidade Baixo custo Automático ou manual Muita informação Introdução eritrócitos Componentes celulares plaquetas linfócitos
31/10/2013 HEMOGRAMA. Prof. Dr. Carlos Cezar I. S. Ovalle. Introdução. Simplicidade. Baixo custo. Automático ou manual.
 3//3 HEMOGRAMA Prof. Dr. Carlos Cezar I. S. Ovalle Introdução Simplicidade Baixo custo Automático ou manual Muita informação 3//3 Introdução Componentes celulares eritrócitos plaquetas linfócitos leucócitos
3//3 HEMOGRAMA Prof. Dr. Carlos Cezar I. S. Ovalle Introdução Simplicidade Baixo custo Automático ou manual Muita informação 3//3 Introdução Componentes celulares eritrócitos plaquetas linfócitos leucócitos
