A T U A L I Z A Ç Ã O SÍDROMES ISQUÊMICAS AGUDAS
|
|
|
- Carolina Álvares Pinto
- 7 Há anos
- Visualizações:
Transcrição
1 A T U A L I Z A Ç Ã O SÍDROMES ISQUÊMICAS AGUDAS
2 C A P Í T U L O 48 SÍNDROMES ISQUÊMICAS AGUDAS IRAN CASTRO, LUIZ MARIA YORDI, GLÓRIA YORDI, JUAREZ ORTIZ, JADER FELDMAN, JOÃO RICARDO MICHIELIN SANT ANNA INFARTO AGUDO DO MIOCÁRDIO Diretriz da SBC 2000 TRATAMENTO DA FASE AGUDA AVALIAÇÃO E TRATAMENTO APÓS A FASE AGUDA E APÓS A ALTA HOSPITALAR REABILITAÇÃO NO INFARTO AGUDO DO MIOCÁRDIO DIRETRIZ SOBRE TRATAMENTO DO INFARTO AGUDO DO MIOCÁRDIO GRUPO I - TRATAMENTO DA FASE AGUDA Coordenação: José Carlos Nicolau Leopoldo Soares Piegas Participantes: Ari Timerman César Cardoso Oliveira Expedito E. Ribeiro José Antonio Marin-Neto Luiz Alberto Mattos Luiz Antonio Machado César Miguel Antonio Moretti Noedir A. G. Stolf Otávio Rizzi Coelho Roberto Bassan Roberto Kalil Filho INTRODUÇÃO A mortalidade por infarto agudo do miocárdio (IAM), em pacientes que chegavam vivos ao hospital, situava-se ao redor de 30% na década de 50. Com o advento das Unidades Coronárias, na década seguinte, esta mortalidade caiu aproximadamente pela metade, fundamentalmente por conta de um melhor controle das arritmais. Na década de 80, às custas basicamente do uso dos fibrinolíticos e dos novos processos de intervenção percutânea, a incidência de óbitos em pacientes com IAM atingiu os atuais 8-10%. Apesar disso, o IAM continua sendo uma causa líder de óbito no mundo ocidental, por conta da sua alta prevalência nesta população. Por outro lado, conceitualmente o IAM tem sido dividido naqueles em que novas ondas Q se desenvolvem (IAM com Q) e naqueles que evoluem sem o aparecimento das mesmas (IAM sem Q), com evidentes implicações terapêuticas e prognósticas. Entretanto, a proposta mais recente é a de se dividir os pacientes entre aqueles que chegam com ou sem supradesnível do segmento ST ao Hospital pois, como será visto, este é o grande diferencial quanto ao tratamento destes pacientes. Por conta de que a conduta terapêutica nos IAM sem supradesnível do segmento ST, de maneira geral, se aproxima muito daquela adotada na angina instável, as recomendações da presente Diretriz vão se ater apenas aos IAM com supradesnível do segmento ST. MEDIDAS NA FASE PRÉ-HOSPITALAR O conceito de atendimento pré-hospitalar do infarto agudo do miocárdio (IAM) foi introduzido na década de 60 por conta do grande número de óbitos que ocorriam antes que o paciente pudesse ser admitido ao hospital. Naquela época, 60% dos pacientes faleciam na primeira hora e muitos não chegavam ao hospital nas primeiras 12 horas de evolução. Mais recentemente tem sido demonstrado que 50% dos óbitos no IAM ocorrem na primeira hora de evolução, chegando este percentual próximo a 80% nas primeiras 24 horas. Estes dados sugerem que, apesar da significativa redução da mortalidade nos pacientes que chegam ao hospital, houve pouca mudança na mortalidade pré-hospitalar. 3
3 A importância da fibrilação ventricular como mecanismo de óbito precoce e a habilidade na ressuscitação e na desfibrilação, foram os fatores que propiciaram o desenvolvimento, fundamentalmente nos Estados Unidos e na Europa, dos programas de tratamento pré-hospitalar do IAM. Entretanto, inúmeras dificuldades logísticas dificultaram a implementação destes programas de uma maneira mais abrangente, ficando assim restritos a uma proporção pequena do universo de infartados. O recente reconhecimento da importância da fibrinólise, principalmente quando realizada precocemente, renovou o interesse no manuseio pré-hospitalar do IAM. Análises de custo/benefício são atualmente mais favoráveis, por conta do grande número de pacientes que pode potencialmente ser beneficiado com tais condutas, embora muitos dos problemas logísticos continuem. Esta Comissão entende que deve haver um esforço por parte da comunidade em geral, e da cardiológica em especial, no sentido de serem desenvolvidos programas que permitam: a) educar a população sobre os sinais/sintomas de IAM, inclusive com a possibilidade de acesso a um telefone de emergência à menor suspeita; b) treinar pessoal especializado e propiciar aos mesmos material adequado para tratamento das emergências médicas ainda dentro das ambulâncias. O programa ACLS seguramente é um excelente instrumento neste sentido. Finalmente, é importante salientar que todas as propostas de tratamento incluídas neste documento devem levar em consideração as contra-indicações a cada um dos mesmos, que constam de anexos específicos (Gilson, a idéia é a de que estes anexos, ao final do texto, incluiam as contra-indicações constantes nas bulas dos diversos medicamentos foram incluídas no texto somente as referentes aos fibrinolíticos e angioplastia). Recomendações - Oxigênio: Classe A para pacientes com congestão pulmonar e/ou desaturação de oxigênio (SaO2 <90%). Classe B1 para administração rotineira em todos os pacientes com IAM não complicado nas primeiras 2-3 horas. Classe B2 para administração rotineira em todos os pacientes com IAM não complicado após 3-6 horas. - Ácido acetil salicílico (AAS): Classe A como rotina para todos os pacientes com suspeita de IAM, eventualmente pelo próprio indivíduo. O modo de utilização é o mesmo de quando da utilização intra-hospitalar. - Analgesia: Classe A, de preferência morfina IV. - Nitratos: Classe A na formulação sublingual, para reversão de eventual espasmo e/ou para alívio de sintoma doloroso. - Fibrinolíticos: Classe B2. As indicações e contra-indicações são as mesmas de quando da utilização intra-hospitalar. - Betabloqueadores: Classe B2. As indicações e contraindicações são as mesmas de quando da utilização intra-hospitalar. - Heparina: não há indicação rotineira (Classe C). - Antiarrítmicos: não há indicação rotineira (Classe C). De uma maneira geral, existem poucos estudos que testaram, de maneira metodologicamente correta, condutas na fase pré-hospitalar do IAM. Assim sendo, a utilização de fibrinolítico se baseia em evidência nível 3 (Tabela I), betabloqueador e AAS em nível 6. Todas as outras indicações têm nível 7 de evidência. O fibrinolítico deve ser lembrado principalmente quando o tempo estimado até a chegada ao hospital for maior que 90 minutos. Tabela I Mortalidade de estudos randomizados com fibrinolíticos utilizados na fase pré-hospitalar Estudo N o óbitos/n o total Pré-hospitalar Hospitalar P PMcNeil 27 3/30 0,7 Castaigne 3/50 2/50 0,6 Barbash 1/43 3/44 0,35 Schofer 1/40 2/38 0,5 Great 11/163 17/148 0,14 0,14 McAleer 1/43 12/102 0,07 EMIP 266/ /2719 0,08 MITI 10/175 15/185 0,4 Total 295/ /3316 0,01 Finalmente, dois pontos importantes a serem salientados: a) Dois estudos (Assent-2 e InTime-2) com mais de pacientes incluídos em cada um testaram, respectivamente, os novos fibrinolíticos TNK-PA e n-pa (lanoteplase). Estes medicamentos são derivados do t-pa, através de engenharia genética, e podem ser utilizados em bolus. Nos estudos referidos, ambos se mostraram equivalentes ao t-pa em relação à meta principal, mortalidade para 30 dias. Apesar destes fibrinolíticos serem promissores para tratamento préhospitalar, pela possibilidade de utilização em bolus, os mesmos não foram testados especificamente nesta situação. b) Há que se recordar a perigosa interação entre nitratos e sidenafil, fazendo com que esta associação seja absolutamente contra-indicada (Gilson, não sei se aqui é o melhor local para incluir este alerta). MEDIDAS NA FASE HOSPITALAR Antiplaquetários - Classe A: ácido acetil salicílico. - Classe B1: trifusal quando houver contra-indicação para o AAS. 4
4 - Classe B2: ticlopidina quando houver contra-indicação para AAS e trifusal. O AAS é o antiplaquetário de eleição a ser utilizado no IAM (nível de evidência 1), tendo sido demonstrado pelo estudo ISIS- 2 que diminui a mortalidade, isoladamente, quase tanto quanto a estreptoquinase. Além disso, tem ação sinérgica com o próprio fibrinolítico, levando a associação de ambos os medicamentos a decréscimo >40% na mortalidade. A dose recomendada é a de 200 mg/dia, devendo os primeiros 200 mg serem utilizados de forma macerada quando da chegada do paciente ao hospital, ainda antes da realização do ECG. Mais recentemente, o estudo TIM demonstrou que o trifusal é pelo menos tão eficaz quanto o AAS no tratamento de pacientes com IAM (nível de evidência 2), sendo o medicamento de segunda escolha nesta situação. Em relação à ticlopidina, esta é útil no tratamento de pacientes com angina instável, não havendo estudos definitivos no IAM (nível de evidência 7). Finalmente, dados preliminares sugerem que os bloqueadores do complexo glicoproteico IIb/IIIa podem ser úteis no tratamento do IAM, principalmente em pacientes submetidos a terapêuticas intervencionistas, porém não existem dados que permitam sua indicação rotineira no momento. O estudo GUSTO IV está testando, em mais de pacientes, a associação de reteplase (metade da dose convencional) com abxicimab (dose plena). Fibrinolíticos - Classe A: - Paciente com dor sugestiva de IAM, com duração >20 minutos e <12 horas, não responsiva a nitrato SL, com supradesnível do segmento ST >1 mm em pelo menos duas derivações que explorem a mesma parede nas derivações periféricas, e/ou com supradesnível >2 mm em pelo menos 2 derivações contíguas no plano horizontal. Para indicação do medicamento, não é necessária a presença de dor quando da avaliação do paciente. - Paciente com dor sugestiva de IAM, com duração >20 minutos e <12 horas, não responsiva a nitrato SL, e com bloqueio de ramo que dificulte a análise do segmento ST. - Classe B2 - Paciente com dor sugestiva de IAM, com duração entre 12 e 24 horas, não responsiva a nitrato SL, com supradesnível do segmento ST >1 mm em pelo menos duas derivações que explorem a mesma parede nas derivações periféricas, e/ou com supradesnível >2 mm em pelo menos 2 derivações contíguas no plano horizontal. - Paciente com dor sugestiva de IAM, com duração entre 12 e 24 horas, não responsiva a nitrato SL, e com bloqueio de ramo que dificulte a análise do segmento ST. - Pressão sistólica >180 mmhg e/ou diastólica >110 mmhg quando da avaliação do paciente, associada a IAM de alto risco. - Classe C - Paciente sem dor precordial quando da avaliação, e que tenha >24 horas de evolução. - Depressão isolada do segmento ST. As indicações de Classe A são baseadas em nível 1 de evidência, fazendo destas indicações obrigatórias na ausência de contra-indicações, ou da opção por angioplastia primária. Tabela II - Contra-indicações absolutas ao uso de fibrinolíticos - Sangramento interno em atividade (exceto catamênio) - Dissecção aguda da aorta - Ressuscitação cardiorespiratória traumática (fratura de costelas, pneumotórax, intubação oro-traqueal traumática, etc.) - Traumatismo craniano recente. - Neoplasia intracraniana - Acidente vascular cerebral (AVC) hemorrágico a qualquer tempo, ou AVC isquêmico no último ano. - Gravidez - Outras doenças que cursem com aumento de risco de sangramento. - Doenças que diminuam importantemente a expectativa de vida do paciente (coma, septicemia, etc.). Tabela III - Contra-indicacões relativas ao uso de fibrinolíticos - Hipertensão arterial grave mantida apesar do alívio da dor e das medidas iniciais (>180 mmhg de sistólica e/ou >110 mmhg de diastólica). - Trauma ou grande cirurgia (inclusive neurocirurgia) nas últimas 4 semanas. - Uso de dicumarínicos. - Insuficiência hepática ou renal. - Ressuscitação cardiopulmonar prolongada (>10 minutos) não traumática. - História de hipertensão arterial grave. - Punção de vasos não passíveis de compressão. Tabela IV - Sub-grupos de alto risco no infarto agudo do miocárdio - Dt >4 horas - Localização anterior - Idade >65 anos - Sexo feminino - Supradesnível de ST em >6 derivações - Bloqueio de ramo adquirido - Infarto prévio 5
5 - Pressão arterial <100 mmhg - Frequência cardíaca >100 bpm - Diabetes Mellitus - Insuficiência cardíaca - Choque Cardiogênico Tipos de fibrinolíticos: em nosso meio existem apenas o t-pa e a estreptoquinase. O estudo GUSTO-1 demonstrou a superioridade do primeiro em relação ao segundo, porém às custas de um preço significativamente maior. Apesar de que a escolha do composto a ser utilizado é de responsabilidade do médico assistente, recomenda-se a utilização preferencial de t-pa em pacientes submetidos previamente à estreptoquinase, pela possibilidade de inativação da mesma pelos altos títulos de anticorpos anti-estreptoquinase circulantes. Por outro lado, por conta do aumento importante na incidência de AVC hemorrágico em idosos, principalmente acima de 75 anos e submetidos ao t-pa, recomenda-se uma avaliação mais cuidadosa do custo-benefício do tratamento fibrinolítico acima desta idade, e a utilização de estreptoquinase, cuja incidência de AVC hemorrágico se correlaciona menos com a faixa etária. A estreptoquinase deve ser utilizada na dose de 1,5 milhão de unidades em minutos de infusão. Por outro lado o t-pa deve ser utilizado de forma acelerada, conforme preconizado por Neuhaus: 15 mg em bolus, 50 mg em 30 minutos e 35 mg nos 60 minutos subsequentes. Estas doses devem ser ajustadas pelo peso, não devendo ultrapassar 100 mg, a ser infundido em um tempo total de 1,5 hora. Existem outros fibrinolíticos comercializados no mercado internacional, como o APSAC e a uroquinase, que não apresentam vantagens adicionais em relação aos já citados. Mais recentemente, o r-pa, utilizado em duplo bolus, começou também a ser disponibilizado no exterior. Finalmente, conforme citado anteriormente, o TNK-PA e o n-pa, ambos derivados do t-pa, foram testados em grandes estudos e se demonstraram equivalentes ao t-pa, no que se refere à mortalidade precoce. A grande vantagem destes novos compostos é a facilidade de administração, em um único bolus. C- Angioplastia primária Esta Diretriz, baseada em levantamentos nacionais, principalmente do CENIC, sugere como Classe A as seguintes exigências mínimas para centros e hemodinamicistas que se disponham a realizar angioplastia primária (nível de evidência 7): Exigências mínimas para realização de angioplastia primária. - Volume do centro: >150 intervenções/ano. - Volume do hemodinamicista: >50 intervenções/ano. - Disponibilidade de cirurgia de emergência. Além de preencherem as condições acima, é importante que se mantenha um banco de dados que permita uma avaliação permanente dos resultados obtidos. Indicações para angioplastia primária - Classe A - Como alternativa ao fibrinolítico, desde que possa ser realizada em até 90 minutos de retardo intra-hospitalar, por operadores e centros experientes (ver exigências mínimas). - Em pacientes com contra-indicação ao uso de fibrinolíticos. CHOQUE CARDIOGÊNICO - Classe B1 - Quadro clínico/radiológico de disfunção ventricular esquerda, desde que possa ser realizado em até 90 minutos de retardo intra-hospitalar, por operadores e centros experientes (ver exigências mínimas). Apesar de não haver unanimidade em relação ao assunto, cada vez mais esta indicação ganha espaço, sendo seu nível de evidência 3. Os critérios de exclusão para a realização da angioplastia primária são angiográficos, constatados após a cinecoronariografia. Os mesmos são observados em <10% dos IAM tratados de forma percutânea: - Impossibilidade de definir com clareza a artéria relacionada ao IAM. - IAM relacionado a oclusão de ramos responsáveis pela irrigação de pequenas áreas do miocárdio. - Lesão grave de tronco de coronária esquerda (obstrução >50%) não protegido por anastomose cirúrgica prévia, associado a oclusão de artéria descendente anterior ou circunflexa. Na prática atual, com o uso de stents, muitos consideram esta uma contra-indicação relativa. - Constatação de artéria relacionada ao IAM com fluxo sanguíneo TIMI-3 e ausência de lesão obstrutiva importante (>50% do diâmetro). - Associação do ítem anterior com a presença de múltiplas lesões coronárias, configurando forte indicação para cirurgia de revascularização miocárdica. Existem evidências a favor do stent em relação à angioplastia convencional, principalmente em subgrupos de pacientes que incluem aqueles com artérias nativas de diâmetro >3,0 mm, submetidos a angioplastia convencional sem sucesso (estenose residual >30% e dissecções), com extensão do segmento lesado inferior a 30 mm. Estas características compõem, em média, 50% a 70% das artérias tratadas percutaneamente no IAM.
6 Tabela V: Resultados imediatos e tardios dos principais estudos randomizados de stents primários no IAM. Varíaveis/ Estudo GRAMI FRESCO PASTA ZWOLLE STENT PAMI ( % ) Stent/ATC Stent/ATC Stent/ATC Stent/ATC Stent/ATC Sucesso Imediato Crossover stent nr dias Reinfarto 0 7,6* ,4 1,1 Óbito 2,1 4, ,9 11, ,5 1,8 Isquemia Recorrente 0 11,5* 3 15* 2,5 16,2 * 2,2 8,5* 0,9 3,5* 06 meses Reestenose * * 20,3 32,5* RLA * 14 38* 4 17* 7,5 17* Eventos Maiores 17 35* 9 28* * 12 20* Combinados * = p < 0,05; nr = não relatado ; RLA = novos procedimentos de revascularização da lesão alvo Por outro lado, estudos iniciais sugerem que os bloqueadores do complexo IIb/IIIa são úteis como adjuvantes à angioplastia primária, porém trabalhos com casuísticas maiores e análise de custo/benefício/efetividade são necessários antes que se possa indicar os mesmos como rotina. D - Antitrombínicos Heparina IV - Classe A: intervenção coronária percutânea primária - Classe B1 - Como adjuvante ao t-pa - Presença de trombos com características emboligênicas (trombo séssil, pediculado, etc). - Embolia prévia, fibrilação atrial, infartos extensos, presença de trombo intraventricular independentemente da extensão do IAM em pacientes submetidos ou não a tratamento fibrinolítico. O antitrombínico testado nas situações acima é a heparina não fracionada de forma intravenosa, com controle do TTPa. No caso das intervenções primárias, o nível de evidência é 7, e a heparina IV deve ser administrada durante o procedimento na dose de 100 UI/kg, com controle do TCa (tempo de coagulação ativado), que deve ser mantido acima de 300 segundos. Como adjuvante ao t-pa, existem evidências de que a heparina IV é importante no sentido de manter os resultados iniciais no que se refere à patência da artéria coronária relacionada ao IAM (nível de evidência 2). Entretanto, nenhum estudo analisou o papel do medicamento tendo como meta principal mortalidade. Nas indicações relacionadas ao último ítem (embolia prévia, fibrilação atrial, etc.), o nível de evidência para pacientes não submetidos a tratamento fibrinolítico é mais forte (nível 2) do que para aqueles submetidos a fibrinolítico (nível 7). Em pacientes com imobilização prolongada está indicada a heparina SC profilática, no sentido de evitar-se tromboembolismo venoso. Evidências iniciais sugerem que a heparina de baixo peso molecular e os antitrombínicos diretos podem ser úteis como adjuvantes ao fibrinolítico, porém não existem dados definitivos sobre o assunto. HEPARINA DE BAIXO PESO MOLECULAR E-Anti-isquêmicos e inibidores da ECA Nitratos IV - Classe A: na presença de falência de bomba e/ou IAM extenso e/ou isquemia persistente e/ou hipertensão arterial sistêmica. - Classe B2 - De rotina nas primeiras horas, afastado clínica e eletrocardiograficamente comprometimento de ventrículo direito, hipotensão, bradicardia ou taquicardia. - Após 48 horas em pacientes com disfunção ventricular esquerda, podendo substituir-se a formulação intravenosa pela oral ou tópica. As indicações de Classe A se baseiam em evidência 7. A utilização rotineira do produto foi testada em dois grandes estudos (ISIS-4 e GISSI-3), sem que fosse demonstrada vantagem nesta utilização, sendo esta recomendação também baseada em nível de evidência 7. Por outro lado, em pacientes com disfunção ventricular esquerda após 48 horas, o nível de evidência é 6. A nitroglicerina deve ser utilizada diluída em 250 ml ou 500 ml de SG a 5% ou SF a 0,9%, acondicionados necessariamente em soro de vidro, e administrada em infusão contínua, com doses progressivas a cada 5-10 minu- 7
7 tos, até a dose anterior àquela que reduziu a PA do paciente em >20 mmhg ou para <100 mmhg e/ou aumentou a frequência cardíaca para >10% do basal. No caso de se optar pelo mononitrato de isosorbida, este deve ser utilizado de forma IV também diluído (não há necessidade do frasco de vidro) na dose de 2,5 mg/kg/dia em infusão contínua. Betabloqueadores - Classe A: de rotina em pacientes tratados nas primeiras 12 horas de evolução do IAM. No paciente não submetido a tratamento fibrinolítico, o medicamento deve ser utilizado inicialmente de forma IV seguido da formulação oral (nível de evidência 1). O betabloqueador intravenoso disponível em nosso meio é o metoprolol, que deve ser manuseado da seguinte maneira: 5 mg IV lento, seguido de 5 mg adicionais após 10 minutos caso a frequência cardíaca permaneça >60 bpm. Em seguida, qualquer dos betabloqueadores orais disponíveis podem ser utilizados, no sentido de se manter a frequência cardíaca do paciente <60 bpm. No paciente submetido a tratamento fibrinolítico o nível de evidência é menos pronunciado (nível 6), havendo dúvidas quanto à superioridade do tratamento inicial intravenoso sobre a utilização oral. Nestes pacientes, o betabloqueador deve ser iniciado minutos após o término da infusão do fibrinolítico. Antagonistas dos canais de cálcio - Classe B1: verapamil ou diltiazem como substitutos ao betabloqueador em pacientes com contra-indicação para o mesmo. - Classe B2: de rotina com adjuvante ao fibrinolítico em pacientes sem sinais/sintomas de falência de bomba. - Classe C: nifedipina isolada. A indicação de Classe B1 se baseia em nível de evidência 7, e a de Classe B2 em nível 3, demonstrando-se melhora de diversos parâmetros em pacientes submetidos concomitantemente a tratamento fibrinolítico, inclusive da função sistólica do ventrículo esquerdo, específicamente com o uso do diltiazem. Há que se tomar cuidado com a interação deste medicamento com o betabloqueador, que aumenta a incidência de bloqueios atrioventriculares, principalmente nos IAM de parede inferior. O diltiazem deve ser utilizado junto com o fibrinolítico (se possível antes), e o betabloqueador, conforme já referido, minutos após do término da infusão. Inibidores da ECA - Classe A: de rotina em todos os pacientes com IAM extensos e disfunção ventricular esquerda, sintomáticos ou não, nas primeiras 24 horas de evolução. - Classe B1: de rotina em todos os pacientes com IAM nas primeiras 24 horas de evolução. - Classe B2: de rotina em pacientes com ausência de disfunção ventricular esquerda, nas primeiras 24 horas de evolução. As recomendações de Classe A e Classe B1 se baseiam em nível de evidências 1. Entretanto, em pacientes nos quais se demonstre objetivamente ausência de disfunção ventricular esquerda, não existem dados conclusivos (Classe B2, nível de evidência 7). O uso do medicamento deve ser iniciado com doses pequenas e incrementos sucessivos, caso o paciente suporte, até que se atinjam as doses testadas nos grandes estudos, ou até que a dose máxima suportada pelo paciente seja alcançada. Instabilidade clínica - Hemorragia: fazer reposição quando a hemoglobina estiver <10 (nível de evidência 7). - Reações alérgicas: anti-histamínicos como medicamentos de primeira escolha, reservando-se os corticosteróides para casos refratários (nível de evidência 7). - Hiperatividade adrenérgica em pacientes com contraindicação ao uso de betabloqueador: sulfato de morfina (nível de evidência 7). - Agitação motora por abstinência a nicotina ou álcool: ansiolíticos. Em caso de delírio, haloperidol (nível de evidência 5). - Pericardite: aspirina em doses de até 650 mg 6/6 horas (nível de evidência 3). - Pacientes com sintomas e alterações eletrocardiográficas sugestivas de isquemia miocárdica persistente: havendo disponibilidade de sala de hemodinâmica, o paciente deve ser estudado invasivamente. Em caso contrário, otimizar o tratamento clínico e encaminhar para o centro terciário apenas os de alto risco (nível de evidência 7). - Angina com menos de 30 minutos de duração, com ou sem alteração de ECG, na ausência de elevação enzimática, e que cede com o uso de nitrato SL (isquemia recurrente): otimizar o tratamento clínico e, se não houver controle do sintoma, encaminhar para coronariografia (nível de evidência 5). - Reinfarto: coronariografia imediata, se disponível, com revascularização miocárdica se indicada anatomicamente. Se não houver possibilidade de coronariografia, utilizar fibrinolítico, de preferência o t-pa naqueles submetidos previamente à estreptoquinase (nível de evidência 7). Instabilidade hemodinâmica Serão utilizados os dados de congestão pulmonar e de hipoperfusão periférica, avaliados clinicamente ou através da inserção de cateter de Swan-Ganz (ver indicações de monitorização invasiva). Além disso, lembrar que a correção de
8 eventuais distúrbios metabólicos e/ou eletrolíticos deve ser realizada de rotina e criteriosamente em qualquer dos subgrupos. Congestão pulmonar assintomática sem hipoperfusão periférica - Classe A: inibidor da ECA, nitroglicerina IV, diurético, oxigênio. O inibidor da ECA é obrigatório nestes casos (nível de evidência 1), devendo-se ficar atento para a possibilidade de hipotensão, principalmente com o uso associado do nitrato (nível de evidência 6) e do diurético (nível de evidência 6). O oxigênio (nível de evidência 7) pode ser útil nesta situação, não existindo dados definitivos sobre o assunto. Congestão pulmonar sintomática sem hipoperfusão periférica -Classe A: inibidor da ECA, nitroglicerina IV, diurético, oxigênio, balão intra-aórtico. -Classe B1: dobutamina IV. Como se nota, aqui as recomendações de Classe A são similares às do ítem anterior (os níveis de evidência são iguais), acrescentando-se o uso do balão intra-aórtico (nível de evidência 6), útil na estabilização destes pacientes. Como estes pacientes se apresentam com pressão arterial mantida e sem sinais de hipoperfusão periférica, a dobutamina deve ser considerada como de utilização secundária (nível de evidência 6). Hipoperfusão periférica sem congestão pulmonar -Classe A -Infusão rápida de volume com controle hemodinâmico adequado. -Dopamina e, se necessário, dobutamina associada. -Balão intra-aórtico se houver comprometimento concomitante de ventrículo esquerdo. -Manter sincronismo AV, se necessário com o uso de marcapasso sequencial, e frequência cardíaca adequada. - Avaliar a possibilidade de coronariografia e revascularização miocárdica. Os níveis de evidência para todos os ítens acima descritos são 6. Estes pacientes quase sempre se apresentam com IAM de parede inferior e comprometimento ventricular direito. Por vezes, são indivíduos apenas hipovolêmicos, não raramente por uso exagerado de diuréticos. Saliente-se que, se o paciente não responder rapidamente a volume, deve imediatamente ser submetido a terepêutica com cardiotônico IV afim de ter restabelecida sua pressão arterial, no sentido de não prejudicar a perfusão de órgãos como o cérebro, fígado e rins, que não raramente entram em falência nestes casos. Congestão pulmonar e hipoperfusão periférica, incluíndo-se choque cardiogênico Deve-se otimizar as medidas já descritas para pacientes com congestão pulmonar sintomática, além do descrito na sequência. - Classe A - Dopamina/dobutamina - Nor-adrenalina se a resistência periférica permanecer persistentemente baixa (afastar a possibilidade de processo infeccioso associada choque misto). - Nitroprussiato de sódio se a resistência periférica permanecer persistentemente alta. - Coronariografia e revascularização miocárdica urgente. As evidências para o uso destes medicamentos são de nível 6. Importante salientar que este tipo de paciente deve ser transferido para centro capacitado, caso esteja em local sem facilidades de hemodinâmica/revascularização miocárdica (nível 2). Recentemente o estudo SHOCK (Congresso do Colégio Americano de Cardiologia comunicação pessoal) demonstrou, em uma população com choque cardiogênico randomizada para conduta agressiva ou conservadora, que a agressiva foi mais eficaz que a conservadora. Tabela VI: Recomendações para a utilização de monitorização hemodinâmica invasiva à beira do leito (baseadas nas recomendações norte-americanas publicadas em Gilson, note que as recomendações da Task Force norteamericana atual para IAM estão bem mais simples, e talvez possam ser as utilizadas). Condições nas quais existem uma concordância geral a favor da utilização da técnica - Diferenciação entre choque cardiogênico ou hipovolêmico quando a terapêutica inicial com expansão volumétrica e baixas doses de inotrópicos são ineficazes. - Orientação no manuseio do choque cardiogênico com suporte farmacológico e/ou mecânico em pacientes com ou sem terapêuticas de reperfusão. - Orientação a curto prazo no manuseio farmacológico e/ou mecânico da insuficiência mitral aguda (com ou sem rutura da válvula mitral) antes da correção cirúrgica. - Avaliação da gravidade do shunt esquerdo->direito e orientação a curto prazo da terapêutica farmacológica e/eu mecânica da comunicação interventricular antes da correção cirúrgica. - Orientação no manuseio do infarto de ventrículo direito com hipotensão e/ou sinais de baixo débito cardíaco não responsivo a expansão volumétrica intravascular, baixas doses de inotrópicos e/ou restauração da frequência cardíaca e do sincronismo atrioventricular. 9
9 - Orientação no manuseio de edema agudo de pulmões não responsivo a tratamento com diuréticos, nitroglicerina, outros agentes vasodilatadores e baixas doses de inotrópicos. Condições nas quais não existe uma concordância geral quanto à utilização da técnica - Orientação no manuseio de hipotensão após resposta à terapêutica inicial com expansão volumétrica intravascular e/ou baixas doses de inotrópicos. - Orientação a curto prazo no manuseio farmacológico e/ou mecânico da insuficiência mitral aguda se a cirurgia for postergada ou não for ser realizada. - Estabelecimento do shunt esquerdo->direito e orientação a curto prazo de procedimentos farmacológicos e/ ou mecânicos na comunicação interventricular no caso da cirurgia ser postergada ou não for ser realizada. - Orientação no manuseio do infarto de ventrículo direito após a correção da hipotensão e/ou dos sinais de baixo débito através de expansão volumétrica intravascular, baixas doses de inotrópicos e/ou restauração da frequência cardíaca e da sincronia atrioventricular. - Orientação no manuseio do edema agudo de pulmão com vasodilatadores e/ou drogas inotrópicas, após falência no tratamento inicial com diuréticos e nitroglicerina. - Confirmação de tamponamento pericárdico subsequente a rutura cardíaca sub-aguda quando a avaliação ecocardiográfica é inconclusiva. Condições nas quais não existe indicação para a utilização da técnica - Orientação no manuseio da angina pós-iam. - Orientação no manuseio de edema pulmonar que responde prontamente a diurético e nitroglicerina. - Tamponamento pericárdico com importante instabilidade hemodinâmica, quando o diagnóstico é certo ou provável através de dados clínicos e/ou ecocardiográficos e a inserção do cateter de Swan-Ganz poderá postergar o tratamento definitivo. Instabilidade elétrica Assim como ocorria na instabilidade hemodinâmica, também na instabilidade elétrica a verificação e o controle cuidadosos de eventuais alterações eletrolíticas e/ou metabólicas são fundamentais na prevenção e sucesso do tratamento. Prevenção - Classe A: betabloqueador na prevenção de taquicardia e fibrilação ventriculares. Os betabloqueadores são os únicos medicamentos indicados de rotina na prevenção de arritmias ventriculares potencialmente fatais (nível de evidência 6), além de outras ações, não havendo indicação para o uso rotineiro de anti-arrítmicos. TRATAMENTO 1- Arritmias ventriculares - Classe A - Cardioversão elétrica para fibrilação ventricular, taquicardia ventricular sustentada polimórfica, taquicardia ventricular sustentada monofórfica associada a instabilidade clínica e/ou hemodinâmica. - Lidocaína, amiodarona e procainamida, nesta ordem e de forma intravenosa, para reversão de taquicardia ventricular sustentada monomórfica sem instabilidade clínica ou hemodinâmica. Na ausência de efetividade destes medicamentos, realizar cardioversão elétrica sincronizada sob anestesia geral. As recomendações acima se baseiam em níveis de evidência 6, e devem ser implementadas rapidamente, de forma emergencial nos pacientes com instabilidade clínica ou hemodinâmica. - Classe B1: anti-arrítmico IV pós-fibrilação ou taquicardia ventricular cardiovertidas, por 6-12 horas (nível de evidência 6). - Classe C - Medicamentos em extrassistolia supraventricular ou taquicardia ventricular não sustentada sem instabilidade clínica e/ou hemodinâmica. - Utilização profilática de anti-arrítmicos, com exceção do betabloqueador. 2- Fibrilação atrial paroxística - Classe A -Cardioversão elétrica se com instabilidade clínica ou hemodinâmica. Caso houver frequência ventricular baixa, instalar previamente marcapasso provisório (nível de evidência 6). - Digital ou betabloqueador para redução da frequência ventricular (nível de evidência 6). Classe B1 - Verapamil ou diltiazem IV para redução da frequência ventricular. - Amiodarona IV ou quinidina VO para cardioversão química (nível de evidência 6). - Cardioversão elétrica entre 24 e 48 horas pós início da fibrilação atrial nos casos de falência na tentativa de cardioversão química (nível de evidência 7). - Heparina para prevenção de tromboembolismo (nível de evidência 3). Importante recordar que as arritmias acima referidas, tanto ventriculares quanto supraventriculares, principalmente quando incidentes após as primeiras horas de evolução do IAM, guardam relação com a função ventricular es-
10 querda. Assim, seu controle passa por uma melhora nas condições clínicas/hemodinâmicas do paciente. 3- Bradiarritmias - Classe A - Atropina em bradicardia sinusal com instabilidade clínica e/ou hemodinâmica, BAV de 2 o grau Mobitz 1 ou de 3 o grau com QRS estreito e instabilidade clínica e/ou hemodinâmica em IAM inferiores (nível de evidência 6). - Marcapasso temporário profilático: bradicardia sinusal com instabilidade clínica e/ou hemodinâmica não responsiva à atropina; BAV de 2 o grau Mobitz II; BAV de 3 o grau com QRS alargado ou com QRS estreito não responsivo à atropina; bloqueio de ramo alternante; no IAM de parede anterior, presença de bloqueio de ramo novo ou indeterminado (dar preferência à estimulação transdérmica em pacientes submetidos a terapêuticas de reperfusão); bloqueio de ramo + bloqueio fascicular; bloqueio de ramo + BAV de 1 o grau (nível de evidência 6). -Classe B1: marcapasso transcutâneo em pacientes bradicárdicos com FC <50 bpm, sem instabilidade clínica ou hemodinâmica, não responsivos à atropina (nível de evidência 7). - Classe B2 - Atropina na assistolia ventricular (nível de evidência 6). - Marcapasso temporário nos pacientes não responsivos à atropina (nível de evidência 6). - Classe C - Atropina no BAV de 3 o grau com QRS largo, em IAM anteriores. - Marcapasso temporário no BAV de 1 o grau. - Marcapasso temporário em bloqueio de ramo prévio ao IAM atual. As bradiarritmias, principalmente os bloqueios atrioventriculares, que ocorrem no IAM de parede inferior, guardam relação com comprometimento ventricular direito, sendo portanto marcadores de gravidade do IAM. De maneira similar, os bloqueios que ocorrem na presença de IAM de parede anterior guardam relação com oclusão alta da artéria descendente anterior, geralmente antes da 1 a septal e, portanto, com importante comprometimento ventricular esquerdo. Em ambas as situações, a melhoria das condições hemodinâmicas do paciente é fundamental para a melhora prognóstica, e o controle da bradiarritmia pode dar uma importante contribuição neste sentido. Revascularização percutânea eletiva e de salvamento Eletiva - Classe A: pacientes com evidência clínica ou laboratorial de isquemia miocárdica e com anatomia compatível (nível de evidência 2). - Classe B2: pacientes com lesão(ões) obstrutivas graves (>50% do diâmetro) em artéria(s) importante(s), com importante(s) área(s) em risco e evidência de viabilidade miocárdica à ventriculografia (nível de evidência 6). A presença de viabilidade e isquemia da região passível de revascularização no pós-iam cada vez mais se impõem como importantes variáveis na tomada de decisão, já que guardam relação com o resultado imediato e tardio do procedimento. Salvamento - Classe B1: instabilidade clínica e/ou hemodinâmica apesar do uso de fibrinolítico (nível de evidência 6). Principalmente em locais que dispõem de facilidades de hemodinâmica, o encaminhamento de pacientes com falência de bomba nos quais não se consegue uma estabilização rápida do quadro se impõe como uma conduta eficaz, face à alta morbi-mortalidade demonstrada em tais pacientes. TRATAMENTO CIRÚRGICO Revascularização cirúrgica primária - Classe A: choque cardiogênico com evidência de isquemia e anatomia desfavorável para angioplastia transcutânea coronária (nível de evidência 3). - Classe B1: paciente que apresenta IAM dentro do hospital esperando cirurgia, desde que possa ser instalada a circulação extra-corpórea em até 90 minutos a partir do início do quadro doloroso (nível de evidência 7). - Classe B2 - Paciente submetido a tentativa de angioplastia de resgate com insucesso, desde que com anatomia favorável para abordagem cirúrgica (nível de evidência 7). - Paciente com IAM extenso e lesão de tronco de coronária esquerda (nível de evidência 7). Revascularização cirúrgica eletiva pós-fibrinolítico com sucesso: as indicações cirúrgicas preferenciais são as mesmas utilizadas para a cirurgia eletiva em pacientes crônicos. Revascularização cirúrgica pós-angioplastia sem sucesso - Classe A: instabilidade clínica e/ou hemodinâmica em paciente com importante área em risco, e com anatomia favorável para abordagem cirúrgica (nível de evidência 7). Revascularização cirúrgica em pacientes com IAM secundário a angioplastia eletiva - Classe A: instabilidade clínica e/ou hemodinâmica em paciente com importante área em risco, e com anatomia favorável para abordagem cirúrgica (nível de evidência 7). 11
11 Uso de assistência circulatória mecânica no IAM, exceto balão intra-aórtico (já referido anteriormente em instabilidade hemodinâmica ) - Classe B2: choque cardiogênico não responsivo às medidas descritas anteriormente (ver instabilidade hemodinâmica ). O tipo de assistência circulatória a ser empregado dependerá da disponibilidade e das condições circulatórias do paciente (nível de evidência 6). Tratamento cirúrgico nas complicações mecânicas - Classe A - Rutura de parede livre de ventrículo esquerdo. - Comunicação interventricular. - Rutura de músculo papilar. - Disfunção de músculo papilar com grave repercussão hemodinâmica. As evidências nas indicações acima são de nível 6. Nestas situações, a cirurgia deve ser desencadeada com a máxima urgência, tentando-se a melhor estabilização possível, inclusive com a utilização do balão intra-aórtico, durante o preparo. Considerações finais Esta Diretriz reinforça o proposto na Diretriz sobre Dislipidemias da SBC, no sentido de que todo paciente com IAM deve ter seu perfil lipídico avaliado ainda nas primeiras 24 horas de evolução, e tratado se com LDL >130 mg/dl. A utilização de medicamentos ou dieta nesta fase inicial fica a critério do médico assistente, que deverá levar em consideração os níveis encontrados e os hábitos alimentares do paciente. Importante recordar que nesta fase o perfil lipídico está deprimido, podendo-se esperar que o basal do paciente seja significativamente mais elevado do que o encontrado. Pacientes diabéticos em uso de hipoglicemiante oral cronicamente, deve suspender tal uso, durante a fase inicial do IAM, controlando-se a glicemia através do uso de insulina. No IAM por uso de cocaina, deve-se evitar o uso de betabloqueadores e, no diagnóstico enzimático, deve-se dar preferência à troponina, se disponível. Fibrinolíticos e AAS são úteis nesta situação. Sugestão para evitar-se problemas jurídicos Esta Diretriz representa apenas uma possível conduta para tratamento de pacientes com infarto agudo do miocárdio. Cada médico e Instituição necessitará exercer o seu julgamento profissional no sentido de criar ou adaptar protocolos de tratamento ou diretrizes, assim como a conduta ideal e individual para cada paciente. Gilson, sobre o assunto saiu um task force report no Eur Heart J 1999;20: No mesmo número tem um editorial comentando o artigo (pg ). Leituras recomendadas Dados epidemiológicos - Tunstall-Pedoe H, Kuulasmaa K, Amouyel P, Arveiler D, Rajakangas A-M, Pajak A. Myocardial infarction and coronary deaths in the World Health Organisation MONICA project. Registration procedures, event rates, and case-fatality rates in 38 populations from 21 countries in four continents. (WHO MONICA project). Circulation 1994;90: Tratamento pré-hospitalar - Pantridge JF, Geddes JS. A mobile intensive-care unit in the management of myocardial infarction. Lancet 1967;ii: Fath-Ordoubadi F, Beatt KJ. Prehospital treatment of acute myocardial infarction. In Topol EJ. Acute Coronary Syndromes, Marcel Dekker Inc. New York 1998; National Heart, Lung and Blood Institute. Patient/bystander recognition and action: rapid identification and treatment of acute myocardial infarction. National Heart Attack Alert Program (NHAAP). Bethesda; National Institutes of Health, NIH Publication No Weaver WD, Cobb LA, Hallstrom AP, Fahrenbruch C, Copass MK, Ray R. Factors influencing survival after outof-hospital cardiac arrest. J Am Coll Cardiol 1986;7: Cerqueira M, Hallstrom AP, Litwin PE, et al. Prehospital-initiated vs hospital-initiated thrombolytic therapy. JAMA 1993;270: Fath-Ordoubadi F. Prehospital therapy for myocardial infarction. N Engl J Med 1994;330: Fibrinolítico - ISIS-2 (Second International Study of Infarct Survival) Collaboration Group. Randomised trial of intravenous streptokinase, oral aspirin, both, or neither among cases of acute myocardial infarction. Lancet 1988, II: GISSI (Gruppo Italiano per lo studio della Streptokinasi nell Infarto Miocardico). Effectiveness of intravenous thrombolytic treatment in acute myocardial infarction. Lancet 1986; i: GUSTO Investigators. An international randomised trial comparing four thrombolytic strategies for acute myocardial infarction. N Engl J Med 1993;329: GUSTO Angiographic Investigators. The effects of tissue plasminogen activator, streptokinase, or both on coronary-artery patency, ventricular function, and survival after acute myocardial infarction. N Engl J Med 1993;329: Califf RM, White HD, Van der Werf F, et al. One-year results from the Global Utilization of Streptokinase and tpa for Occluded Coronary Arteries (GUSTO I) Trial. Circulation 1996;94:
12 - Neuhaus KL, Essen RV, Tebbe U, Vogt A, Roth M, Riess M. Improved thrombolysis in acute myocardial infarction with front-loaded administration of alteplase: results of the rt-pa-apsac patency study (TAPS). J Am Coll Cardiol 1992;19: Fibrinolytic Therapy Trialists (FTT) Collaborative Group. Indication for fibrinolytic therapy in suspected acute myocardial infarction: collaborative overview of early mortality and major morbidity results from all randomised trials of more than patients. Lancet 1994;343: ISIS-3 (Third International Study of Infarct Survival) Collaboration Group. A randomised comparison of streptokinase vs tissue plasminogen activator vs anistreplase and of aspirin plus heparin vs aspirin alone among 41,299 cases of suspected acute myocardial infarction. Lancet 1992;339: GISSI International Study Group. In-hospital mortality and clinical course of 20,891 paients with suspected acute myocardial infarction randomised between alteplase and streptokinase with or without heparin. Lancet 1990;336: Angioplastia primária/stent -Brener SJ, Barr LA, Burchenal JEB, Katz S, George BS,Jones AA,Cohen ED, Gainey PC, White HJ, Cheek HB, Moses JW, Moliterno DJ, Effron MB, Topol EJ on behalf of the Reopro and Primary PTCA Organization and Randomized Trial (RAPPORT) Investigators. Randomized, placebocontrolled trial of platelet glycoprotein IIb/IIIa blockade with primary angioplasty for Acute Myocardial Infarction. Circulation 1998;98: Mattos LA, Cano MN, Maldonado G, et al. Emprego da angioplastia coronária no infarto agudo do miocárdio sem o uso prévio de agentes trombolíticos. Análise de 201 pacientes. Arq Bras Cardiol 1990;55/5: Weaver WD, Simes J, Betriu A, et al. Comparison of primary coronary angioplasty and intravenous thrombolytic therapy for acute myocardial infartion. JAMA 1997;278: Neumann FJ, Blasini R, Schmitt C, et al. Effect of glycoprotein IIb/IIIa receptor blockade on recovery of coronary flow and left ventriculat function after the placement of coronary-artery stents in acute myocardial infarction. Circulation 1998;98: Serruys PW, Van Hout B, Bonnier H, et al. Randomized comparison of implantation of heparin-coated stents with balloon angioplasty in selected patients with coronary artery disease. Lancet 1998;352: Stone GW, Brodie BR, Griffin JJ, et al. Prospective, multicenter study of the safety and feasibility of primary stenting in acute myocardial infarction : In-hospital and 30- day results of the PAMI Stent Pilot Trial. J Am Coll Cardiol 1998;31: Antoniucci D, Santoro G, Bolognese L, et al. A clinical trial comparing primary stenting of the infarct-related artery with optimal primary angioplasty for acute myocardial infarction. Results form the Florence Randomized Elective Stenting in Acute Coronary Occlusions (FRESCO) trial. J Am Coll Cardiol 1998;31: Suryapranata H, Vant Hoff AWJ, Hoorntje JCA, et al. Randomized comparison of coronary stenting with balloon angioplasty in selected patients with acute myocardial infarction. Circulation 1998;97: Rodriguez A, Bernardi V, Fernandez M, et al. Inhospital and late results of coronary stents versus conventional balloon angioplasty in acute myocardial infarction ( GRA- MI trial ). Am J Cardiol 1998;81: Mattos LA, Sousa AGMR, Sousa JE. Angioplastia primária para el tratamiento del infarto agudo do miocárdio : resultados inmediatos en 601 pacientes. Rev Latino Americana de Hemodinamia, Angiografia y Terapeutica por Cateterismo 1995;1: Antiplaquetários - ISIS-2 (Second International Study of Infarct Survival) Collaboration Group. Randomised trial of intravenous streptokinase, oral aspirin, both, or neither among cases of acute myocardial infarction. Lancet 1988, II: Antiplatelet Trialist Collaboration. Collaborative overview of randomized trials of antiplatelet therapy - I: prevention of death, myocardial infarction, and stroke by prolonged antiplatelet therapy in various categories of patients. Br Med J 1994;308: Roux S, Christeller S, Ludin E. Effects of aspirin on coronary reoclusion and recurrent ischemia after thrombolysis: a meta-analysis. J Am Coll Cardiol 1992;19: Adgey AAJ. An overview of the results of clinical trials with glycoprotein IIb/IIIa inhibitors. Eur Heart J 1998;19 (Suppl D):D10-D12. - Braunwald E, Maseri A, Armstrong PW et al. Rationale and clinical evidence for the use of GP IIb/IIIa inhibitors in acute coronary syndromes. Eur Heart J 1998;19 (Suppl D):D22-D30. - Salame M, Verheye S, More R, King III SB, Chronos N. GPIIb/IIIa inhibitors as adjunctive therapy in acute myocardial infarction. Int J Cardiol 1999;69: Califf RM. Glycoprotein IIb/IIIa blockade and thrombolytics: Early lessons from the SPEED and GUSTO IV trials. Am Heart J 1999;138: Fernandez JMC, Aranda VLG, Montoya FM, et al. Managing acute myocardial infarction: clinical implications of the TIM study. Eur Heart J Supplements 1999; 1(suppl F): F12-F18. Betabloqueadores - ISIS-1 Study Group. Randomised trial of intravenous atenolol among cases of suspected acute myocardial infarction: ISIS-1. Lancet 1986; ii:
13 - Yusuf S, Peto R, Lewis J, Collins R, Sleight P. Beta blockade during and after myocardial infarction: an overview of the randomised trials. Progr Cadiovasc Dis 1985;27: Roberts R, Rogers WJ, Mueller HS, et al. Immediate versus deferred B-blockade following thrombolytic therapy in patients with acute myocardial infarction: results of the thrombolysis in myocardial infarction (TIMI) IIB study. Circulation 1991;83: Pfisterer M., Cox JL, Granger CB, et al. Atenolol use and clinical outcomes after thrombolysis for acute myocardial infarction: the GUSTO-I experience. J Am Coll Cardiol 1998;32: Antagonistas dos canais de cálcio - Nicolau JC, Ramires JÁ, Maggioni AP, et al. Diltiazem improves left ventricular systolic function following acute myocardial infarction treated with streptokinase. The Calcium Antagonist in Reperfusion Study (CARES) Group. Am J Cardiol, 1996;78: Théroux P, Grégoire J, Chin C, Pelletier Y, de Guise P, Juneau C. Intravenous diltiazem in acute myocardial infarction. Diltiazem as Adjunctive Therapy to Activase (DATA) Trial. J Am Coll Cardiol 1998;32: Nitratos - ISIS-IV. Collaborative Group: ISIS-IV. A randomised factorial trial assessing early oral captopril, oral mononitrate and intravenous magnesium sulphate in patients with suspected acute myocardial infarction. Lancet 1995;345: GISSI-3. Gruppo Italiano per lo Studio della sopravivenza nell Infarto Miocardico: GISSI-3. Effects of lisinopril and transdermal glycerin trinitrate singly and together on 6 week mortality and ventricular function after acute myocardial infarction. Lancet 1994:343: Mahmarian JJ, Moyé LA, Chinoy DA, et al. Transdermal nitroglycerin patch therapy improves left ventricular function and prevents remodeling after acute myocardial infarction: results of a multicenter prospective randomized, doubleblind, placebo-controlled trial. Circulation, 1998;97: Inibidores da ECA - ISIS-IV. Collaboative Group: ISIS-IV. A randomised factorial trial assessing early oral captopril, oral mononitrate and intravenous magnesium sulphate in patients with suspected acute myocardial infarction. Lancet 1995;345: GISSI-3. Gruppo Italiano per lo Studio della sopravivenza nell Infarto Miocardico: GISSI-3. Effects of lisinopril and transdermal glycerin trinitrate singly and together on 6 week mortality and ventricular function after acute myocardial infarction. Lancet 1994:343: Latini R, Maggioni AP, Zuanetti G. Myocardial infarction: when and how should we initiate treatment with ACE inhibitors? GISSI-3 Investigators. Cardiology, 1996;87: Pfeffer MA, Greaves SC, Arnold JM, et al. Early versus delayed angiotensin-converting enzyme inhibition therapy in acute myocardial infarction. The healing and early afterload reducing therapy trial. Circulation, 1997;95: ACE inhibitor myocardial infarction collaborative group. Indications for ACE inhibitors in the early treatment of acute myocardial infarction: systematic overview of individual data from 100,000 patients in randomized trials. Circulation 1998;97: Heparina - ISIS-3 (Third International Study of Infarct Survival) Collaboration Group. A randomised comparison of streptokinase vs tissue plasminogen activator vs anistreplase and of aspirin plus heparin vs aspirin alone among 41,299 cases of suspected acute myocardial infarction. Lancet 1992;339: GISSI International Study Group. In-hospital mortality and clinical course of 20,891 paients with suspected acute myocardial infarction randomised between alteplase and streptokinase with or without heparin. Lancet 1990;336: De Bono DP, Simoons ML, Tijssen J, et al. Effect of early intravenous heparin on coronary patency, infarct size, and bleeding complications after alteplase thromboysis: results of a randomised double blind European Cooperative Study Group trial. Br Heart J 1992;67: Collins R, McMahon S, Flather M, et al. Clinical effects of anticoagulant therapy in suspected acute myocardial infarction. Br Med J 1996;313: Chalmers TC, Matta RJ, Smith H, et al. Evidence favoring the use of anticoagulants in the hospital phase of acute myocardial infarction. N Engl J Med 1997;297: Collins R, Peto R, Baigent C, Sleight P. Aspirin, heparin, and fibrinolytic therapy in suspected myocardial infarction. N Engl J Med 1997;336: Zed PJ, Tisdale JE, Borzak S. Low-molecular-weight heparins in the management of acute coronary syndromes.arch Intern Med, 1999; 159:16, Pineo GF; Hull RD. Thrombin inhibitors as anticoagulant agents.curr Opin Hematol, 1999;6:5, Turpie AG. Anticoagulants in acute coronary syndromes. Am J Cardiol 1999;84(5A):2M-6M. -Hardman SM, Cowie MR. Fortnightly review: anticoagulation in heart disease. BMJ 1999;318:7178, Angioplastia não primária - Ellis S,Money M, George BS, Ribeiro da Silva E, Talley JD,et al. Randomized Trial of Late Elective Angioplasty Versus Conservative Management for Patients with Residual
Tratamento da fase aguda
 Tratamento da fase aguda Introdução A mortalidade hospitalar por infarto agudo do miocárdio (IAM) situava-se ao redor de 30% na década de 50. Com o advento, na década seguinte, das Unidades de Tratamento
Tratamento da fase aguda Introdução A mortalidade hospitalar por infarto agudo do miocárdio (IAM) situava-se ao redor de 30% na década de 50. Com o advento, na década seguinte, das Unidades de Tratamento
ENFERMAGEM DOENÇAS CRONICAS NÃO TRANMISSIVEIS. Doença Cardiovascular Parte 2. Profª. Tatiane da Silva Campos
 ENFERMAGEM DOENÇAS CRONICAS NÃO TRANMISSIVEIS Doença Cardiovascular Parte 2 Profª. Tatiane da Silva Campos Para a avaliação do risco cardiovascular, adotam-se: Fase 1: presença de doença aterosclerótica
ENFERMAGEM DOENÇAS CRONICAS NÃO TRANMISSIVEIS Doença Cardiovascular Parte 2 Profª. Tatiane da Silva Campos Para a avaliação do risco cardiovascular, adotam-se: Fase 1: presença de doença aterosclerótica
DOENÇA ARTERIAL CORONARIANA
 DOENÇA ARTERIAL CORONARIANA FMRPUSP PAULO EVORA DOENÇA ARTERIAL CORONARIANA FATORES DE RISCO Tabagismo Hipercolesterolemia Diabetes mellitus Idade Sexo masculino História familiar Estresse A isquemia é
DOENÇA ARTERIAL CORONARIANA FMRPUSP PAULO EVORA DOENÇA ARTERIAL CORONARIANA FATORES DE RISCO Tabagismo Hipercolesterolemia Diabetes mellitus Idade Sexo masculino História familiar Estresse A isquemia é
Síndromes Coronarianas Agudas. Mariana Pereira Ribeiro
 Síndromes Coronarianas Agudas Mariana Pereira Ribeiro O que é uma SCA? Conjunto de sintomas clínicos compatíveis com isquemia aguda do miocárdio. Manifesta-se principalmente como uma dor torácica devido
Síndromes Coronarianas Agudas Mariana Pereira Ribeiro O que é uma SCA? Conjunto de sintomas clínicos compatíveis com isquemia aguda do miocárdio. Manifesta-se principalmente como uma dor torácica devido
ARRITMIAS CARDÍACAS. Dr. Vinício Elia Soares
 ARRITMIAS CARDÍACAS Dr. Vinício Elia Soares Arritmias cardíacas classificações freqüência cardíaca sítio anatômico mecanismo fisiopatológico da gênese ocorrência em surtos duração do evento 1 CONDIÇÕES
ARRITMIAS CARDÍACAS Dr. Vinício Elia Soares Arritmias cardíacas classificações freqüência cardíaca sítio anatômico mecanismo fisiopatológico da gênese ocorrência em surtos duração do evento 1 CONDIÇÕES
Choque hipovolêmico: Classificação
 CHOQUE HIPOVOLÊMICO Choque hipovolêmico: Classificação Hemorrágico Não-hemorrágico Perdas externas Redistribuição intersticial Choque hipovolêmico: Hipovolemia Fisiopatologia Redução de pré-carga Redução
CHOQUE HIPOVOLÊMICO Choque hipovolêmico: Classificação Hemorrágico Não-hemorrágico Perdas externas Redistribuição intersticial Choque hipovolêmico: Hipovolemia Fisiopatologia Redução de pré-carga Redução
Curso Preparatório para Concursos- Enfermeiro 2012 Infarto Agudo do Miocárdio
 Curso Preparatório para Concursos- Enfermeiro 2012 Infarto Agudo do Miocárdio Prof. Fernando Ramos-Msc IAM: definição É a necrose da célula miocárdica resultante da oferta inadequada de oxigênio ao músculo
Curso Preparatório para Concursos- Enfermeiro 2012 Infarto Agudo do Miocárdio Prof. Fernando Ramos-Msc IAM: definição É a necrose da célula miocárdica resultante da oferta inadequada de oxigênio ao músculo
Curso Avançado em Gestão Pré-Hospitalar e Intra-Hospitalar Precoce do Enfarte Agudo de Miocárdio com Supradesnivelamento do Segmento ST
 Curso Avançado em Gestão Pré-Hospitalar e Intra-Hospitalar Precoce do Enfarte Agudo de Miocárdio com Supradesnivelamento do Segmento ST Perante a suspeita clínica de Síndrome coronária aguda (SCA) é crucial
Curso Avançado em Gestão Pré-Hospitalar e Intra-Hospitalar Precoce do Enfarte Agudo de Miocárdio com Supradesnivelamento do Segmento ST Perante a suspeita clínica de Síndrome coronária aguda (SCA) é crucial
INFARTO AGUDO DO MIOCÁRDIO. Dr Achilles Gustavo da Silva
 INFARTO AGUDO DO MIOCÁRDIO Dr Achilles Gustavo da Silva II Simpósio Médico de Fernandópolis 2009 Hospitalizations in the U.S. Due to Acute Coronary Syndromes (ACS) Acute Coronary Syndromes* 1.57 Million
INFARTO AGUDO DO MIOCÁRDIO Dr Achilles Gustavo da Silva II Simpósio Médico de Fernandópolis 2009 Hospitalizations in the U.S. Due to Acute Coronary Syndromes (ACS) Acute Coronary Syndromes* 1.57 Million
CONDUTAS NO IAM COM INSTABILIDADE ELÉTRICA. Sérgio Luiz Zimmermann
 CONDUTAS NO IAM COM INSTABILIDADE ELÉTRICA Sérgio Luiz Zimmermann Mecanismos das Arritmias Necrose e isquemia teciduais Ativação do sistema nervoso autônomo Distúrbios eletrolíticos ticos Distúrbios ácido
CONDUTAS NO IAM COM INSTABILIDADE ELÉTRICA Sérgio Luiz Zimmermann Mecanismos das Arritmias Necrose e isquemia teciduais Ativação do sistema nervoso autônomo Distúrbios eletrolíticos ticos Distúrbios ácido
Programação Científica do Congresso 10 de setembro, quarta-feira
 08:30-09:15h COMO EU FAÇO Auditório 10(114) (5995) Abordagem do paciente com insuficiência cardíaca descompensada 08:30-08:45h Uso racional dos diuréticos, vasodilatadores e beta-bloqueadores 08:45-09:00h
08:30-09:15h COMO EU FAÇO Auditório 10(114) (5995) Abordagem do paciente com insuficiência cardíaca descompensada 08:30-08:45h Uso racional dos diuréticos, vasodilatadores e beta-bloqueadores 08:45-09:00h
URGÊNCIA E EMERGÊNCIA. Prof. Adélia Dalva
 URGÊNCIA E EMERGÊNCIA Prof. Adélia Dalva 1. O tratamento emergencial da hipovolemia grave, em uma unidade de pronto atendimento, causada por choque hemorrágico, compreende as seguintes condutas terapêuticas,
URGÊNCIA E EMERGÊNCIA Prof. Adélia Dalva 1. O tratamento emergencial da hipovolemia grave, em uma unidade de pronto atendimento, causada por choque hemorrágico, compreende as seguintes condutas terapêuticas,
Síndrome Coronariana Aguda
 Síndrome Coronariana Aguda Wilson Braz Corrêa Filho Rio de Janeiro, 2010 Curso de Capacitação de Urgência e Emergência Objetivos: Apresentar a epidemiologia da síndrome coronariana aguda nas unidades de
Síndrome Coronariana Aguda Wilson Braz Corrêa Filho Rio de Janeiro, 2010 Curso de Capacitação de Urgência e Emergência Objetivos: Apresentar a epidemiologia da síndrome coronariana aguda nas unidades de
Revisão de Cardiologia Parte III. IAM ântero lateral. CV elétrica com 200 J. Angina Estavel. Dr. Rafael Munerato de Almeida
 Dr. Rafael Munerato de Almeida Coordenador Pedagógico Médico do SINAAM Diretor Médico Regional SP DASA Diretor técnico do Hospital Santa Paula, São Paulo, SP, por 4,5 anos Médico assistente do departamento
Dr. Rafael Munerato de Almeida Coordenador Pedagógico Médico do SINAAM Diretor Médico Regional SP DASA Diretor técnico do Hospital Santa Paula, São Paulo, SP, por 4,5 anos Médico assistente do departamento
ENFERMAGEM DOENÇAS CRONICAS NÃO TRANMISSIVEIS. Doença Cardiovascular Parte 3. Profª. Tatiane da Silva Campos
 ENFERMAGEM DOENÇAS CRONICAS NÃO TRANMISSIVEIS Doença Cardiovascular Parte 3 Profª. Tatiane da Silva Campos - A identificação de indivíduos assintomáticos portadores de aterosclerose e sob risco de eventos
ENFERMAGEM DOENÇAS CRONICAS NÃO TRANMISSIVEIS Doença Cardiovascular Parte 3 Profª. Tatiane da Silva Campos - A identificação de indivíduos assintomáticos portadores de aterosclerose e sob risco de eventos
Estratificação de risco cardiovascular no perioperatório
 Estratificação de risco cardiovascular no perioperatório André P. Schmidt, MD, PhD, TSA/SBA Co-responsável pelo CET do Serviço de Anestesia e Medicina Perioperatória do Hospital de Clínicas de Porto Alegre.
Estratificação de risco cardiovascular no perioperatório André P. Schmidt, MD, PhD, TSA/SBA Co-responsável pelo CET do Serviço de Anestesia e Medicina Perioperatória do Hospital de Clínicas de Porto Alegre.
BRADIARRITMIAS E BLOQUEIOS ATRIOVENTRICULARES
 Página: 1 de 8 1. Diagnóstico - História clínica + exame físico - FC
Página: 1 de 8 1. Diagnóstico - História clínica + exame físico - FC
14 de setembro de 2012 sexta-feira
 14 de setembro de 2012 sexta-feira MESA-REDONDA 08:30-10:30h Síndromes coronarianas agudas Auditório 02 (Térreo) 1º Andar(500) Agudas (12127) Estado da Arte no Tratamento Contemporâneo das Síndromes Coronárias
14 de setembro de 2012 sexta-feira MESA-REDONDA 08:30-10:30h Síndromes coronarianas agudas Auditório 02 (Térreo) 1º Andar(500) Agudas (12127) Estado da Arte no Tratamento Contemporâneo das Síndromes Coronárias
Diretrizes. Editor José Carlos Nicolau. Editores Associados Ari Timerman, Leopoldo Soares Piegas, José Antonio Marin-Neto
 Diretrizes da Sociedade Brasileira de Cardiologia sobre Angina Instável e Infarto Agudo do Miocárdio sem Supradesnível do Segmento ST (II Edição, 2007) Editor José Carlos Nicolau Editores Associados Ari
Diretrizes da Sociedade Brasileira de Cardiologia sobre Angina Instável e Infarto Agudo do Miocárdio sem Supradesnível do Segmento ST (II Edição, 2007) Editor José Carlos Nicolau Editores Associados Ari
O ECG nas síndromes coronárias isquêmicas
 O ECG nas síndromes coronárias isquêmicas Prof. Dr. Paulo Jorge Moffa Importância do ECG na Estratificação de Risco no Infarto Agudo do Miocárdio ECG no Diagnóstico do Infarto Agudo do Miocárdio Papel
O ECG nas síndromes coronárias isquêmicas Prof. Dr. Paulo Jorge Moffa Importância do ECG na Estratificação de Risco no Infarto Agudo do Miocárdio ECG no Diagnóstico do Infarto Agudo do Miocárdio Papel
CHOQUE E DISTÚRBIOS HEMODINÂMICOS. Dr. Vinício Elia Soares
 CHOQUE E DISTÚRBIOS HEMODINÂMICOS Dr. Vinício Elia Soares CONCEITOS BÁSICOS metabolismo celular = MRO 2 36 ATP VO 2 < MRO 2 2 ATP repercussões sobre a SvO 2 débito Hgb SaO 2 extração DO 2 ácido lático
CHOQUE E DISTÚRBIOS HEMODINÂMICOS Dr. Vinício Elia Soares CONCEITOS BÁSICOS metabolismo celular = MRO 2 36 ATP VO 2 < MRO 2 2 ATP repercussões sobre a SvO 2 débito Hgb SaO 2 extração DO 2 ácido lático
PROTO COLO CLÍNICO ABORDAGEM INICIAL DAS TAQUICARDIAS EM SERVIÇOS DE EMERGÊNCIA. Vinício Elia Soares Coordenador Executivo da Rede de Cardiologia
 PROTO COLO CLÍNICO ABORDAGEM INICIAL DAS TAQUICARDIAS EM SERVIÇOS DE EMERGÊNCIA Vinício Elia Soares Coordenador Executivo da Rede de Cardiologia Versão 2017 2 Objetivos Sistematização, de maneira objetiva,
PROTO COLO CLÍNICO ABORDAGEM INICIAL DAS TAQUICARDIAS EM SERVIÇOS DE EMERGÊNCIA Vinício Elia Soares Coordenador Executivo da Rede de Cardiologia Versão 2017 2 Objetivos Sistematização, de maneira objetiva,
Doença Coronária Para além da angiografia
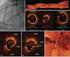 Reunião Clínica Hospital Fernando Fonseca Doença Coronária Para além da angiografia Sérgio Bravo Baptista Serviço de Cardiologia Agenda Avaliação funcional das lesões coronárias Fractional Flow Reserve
Reunião Clínica Hospital Fernando Fonseca Doença Coronária Para além da angiografia Sérgio Bravo Baptista Serviço de Cardiologia Agenda Avaliação funcional das lesões coronárias Fractional Flow Reserve
TERAPÊUTICA. Artigo de Revisão TERAPÊUTICA ADJUVANTE NO INFARTO AGUDO DO MIOCÁRDIO
 TERAPÊUTICA ADJUVANTE NO INFARTO AGUDO DO MIOCÁRDIO Artigo de Revisão TERAPÊUTICA ADJUVANTE ANTE NO INFAR ARTO AGUDO DO MIOCÁRDIO: RECOMENDAÇÕES BASEADAS EM EVIDÊNCIAS *Á. AVEZUM VEZUM,, A. B. CAVALCANTI
TERAPÊUTICA ADJUVANTE NO INFARTO AGUDO DO MIOCÁRDIO Artigo de Revisão TERAPÊUTICA ADJUVANTE ANTE NO INFAR ARTO AGUDO DO MIOCÁRDIO: RECOMENDAÇÕES BASEADAS EM EVIDÊNCIAS *Á. AVEZUM VEZUM,, A. B. CAVALCANTI
RESSUSCITAÇÃO CARDIOPULMONAR
 RESSUSCITAÇÃO CARDIOPULMONAR Conceito de PCR : interrupção súbita da atividade mecânica cardíaca. É a falência cardio-pulmonar aguda que torna insuficiente o fluxo sangüíneo para manter a função cerebral.
RESSUSCITAÇÃO CARDIOPULMONAR Conceito de PCR : interrupção súbita da atividade mecânica cardíaca. É a falência cardio-pulmonar aguda que torna insuficiente o fluxo sangüíneo para manter a função cerebral.
Síndromes Coronarianas Agudas. Profª Dra Luciana Soares Costa Santos
 Síndromes Coronarianas Agudas Profª Dra Luciana Soares Costa Santos Síndromes Coronarianas Agudas Relevância epidemiológica : o A doença arterial coronária mantém-se ainda no século XXI como primeira causa
Síndromes Coronarianas Agudas Profª Dra Luciana Soares Costa Santos Síndromes Coronarianas Agudas Relevância epidemiológica : o A doença arterial coronária mantém-se ainda no século XXI como primeira causa
TRATAMENTO DAS SINDROMES CORONARIANAS AGUDAS
 TRATAMENTO DAS SINDROMES CORONARIANAS AGUDAS CURSO NACIONAL DE RECICLAGEM EM CARDIOLOGIA DA REGIÃO SUL FLORIANÓPOLIS SET 2006 DR HARRY CORREA FILHO TERAPIA MEDICAMENTOSA Repouso no leito com monitorização
TRATAMENTO DAS SINDROMES CORONARIANAS AGUDAS CURSO NACIONAL DE RECICLAGEM EM CARDIOLOGIA DA REGIÃO SUL FLORIANÓPOLIS SET 2006 DR HARRY CORREA FILHO TERAPIA MEDICAMENTOSA Repouso no leito com monitorização
Curso de capacitação em interpretação de Eletrocardiograma (ECG) Prof Dr Pedro Marcos Carneiro da Cunha Filho
 Curso de capacitação em interpretação de Eletrocardiograma (ECG) Prof Dr Pedro Marcos Carneiro da Cunha Filho Anatomia cardíaca Coração Anatomia cardíaca Coração Coração Coração Nó Sinoatrial Coração elétrico
Curso de capacitação em interpretação de Eletrocardiograma (ECG) Prof Dr Pedro Marcos Carneiro da Cunha Filho Anatomia cardíaca Coração Anatomia cardíaca Coração Coração Coração Nó Sinoatrial Coração elétrico
Síndrome Coronariana Aguda no pós-operatório imediato de Cirurgia de Revascularização Miocárdica. Renato Sanchez Antonio
 Síndrome Coronariana Aguda no pós-operatório imediato de Cirurgia de Revascularização Miocárdica Renato Sanchez Antonio Objetivo Isquemia perioperatória e infarto após CRM estão associados ao aumento
Síndrome Coronariana Aguda no pós-operatório imediato de Cirurgia de Revascularização Miocárdica Renato Sanchez Antonio Objetivo Isquemia perioperatória e infarto após CRM estão associados ao aumento
SCA Estratificação de Risco Teste de exercício
 SCA Estratificação de Risco Teste de exercício Bernard R Chaitman MD Professor de Medicina Diretor de Pesquisa Cardiovascular St Louis University School of Medicine Estratificação Não-Invasiva de Risco
SCA Estratificação de Risco Teste de exercício Bernard R Chaitman MD Professor de Medicina Diretor de Pesquisa Cardiovascular St Louis University School of Medicine Estratificação Não-Invasiva de Risco
FUNDAÇÃO UNIVERSITÁRIA DE CARDIOLOGIA UNIDADE DE ENSINO INSTITUTO DE CARDIOLOGIA DO RIO GRANDE DO SUL / DISTRITO FEDERAL
 FUNDAÇÃO UNIVERSITÁRIA DE CARDIOLOGIA UNIDADE DE ENSINO INSTITUTO DE CARDIOLOGIA DO RIO GRANDE DO SUL / DISTRITO FEDERAL PROVA TEÓRICA CONCURSO DE SELEÇÃO DE RESIDÊNCIA MÉDICA PROGRAMA DE RESIDÊNCIA MÉDICA:
FUNDAÇÃO UNIVERSITÁRIA DE CARDIOLOGIA UNIDADE DE ENSINO INSTITUTO DE CARDIOLOGIA DO RIO GRANDE DO SUL / DISTRITO FEDERAL PROVA TEÓRICA CONCURSO DE SELEÇÃO DE RESIDÊNCIA MÉDICA PROGRAMA DE RESIDÊNCIA MÉDICA:
INSUFICIÊNCIA CARDÍACA COM FUNÇÃO VENTRICULAR PRESERVADA. Dr. José Maria Peixoto
 INSUFICIÊNCIA CARDÍACA COM FUNÇÃO VENTRICULAR PRESERVADA Dr. José Maria Peixoto Introdução A síndrome da IC poder ocorrer na presença da função ventricular preservada ou não. Cerca de 20% a 50 % dos pacientes
INSUFICIÊNCIA CARDÍACA COM FUNÇÃO VENTRICULAR PRESERVADA Dr. José Maria Peixoto Introdução A síndrome da IC poder ocorrer na presença da função ventricular preservada ou não. Cerca de 20% a 50 % dos pacientes
UNIVERSIDADE FEDERAL DE CAMPINA GRANDE CONCURSO PÚBLICO
 UNIVERSIDADE FEDERAL DE CAMPINA GRANDE CONCURSO PÚBLICO HOSPITAL UNIVERSITÁRIO ALCIDES CARNEIRO DIA - 20/12/2009 CARGO: INTENSIVISTA ADULTO C O N C U R S O P Ú B L I C O - H U A C / 2 0 0 9 Comissão de
UNIVERSIDADE FEDERAL DE CAMPINA GRANDE CONCURSO PÚBLICO HOSPITAL UNIVERSITÁRIO ALCIDES CARNEIRO DIA - 20/12/2009 CARGO: INTENSIVISTA ADULTO C O N C U R S O P Ú B L I C O - H U A C / 2 0 0 9 Comissão de
Preditores de lesão renal aguda em doentes submetidos a implantação de prótese aórtica por via percutânea
 Preditores de lesão renal aguda em doentes submetidos a implantação de prótese aórtica por via percutânea Sérgio Madeira, João Brito, Maria Salomé Carvalho, Mariana Castro, António Tralhão, Francisco Costa,
Preditores de lesão renal aguda em doentes submetidos a implantação de prótese aórtica por via percutânea Sérgio Madeira, João Brito, Maria Salomé Carvalho, Mariana Castro, António Tralhão, Francisco Costa,
Choque Cardiogêncio. Manoel Canesin ICC HC/HURNP/UEL
 Manoel Canesin Ambulatório e Clínica ICC HC/HURNP/UEL O O conceito clássico de choque cardiogênico define uma situação de hipoperfusão tecidual sistêmica decorrente de disfunção cardíaca aca primária.
Manoel Canesin Ambulatório e Clínica ICC HC/HURNP/UEL O O conceito clássico de choque cardiogênico define uma situação de hipoperfusão tecidual sistêmica decorrente de disfunção cardíaca aca primária.
Arritmias Cardíacas CLASSIFICAÇÃO. Taquiarritmias. Bradiarritmias. Supraventriculares. Ventriculares
 Arritmias Cardíacas CLASSIFICAÇÃO Bradiarritmias Taquiarritmias Supraventriculares Ventriculares Sinusal Atrial Juncional Fibrilação Atrial Flutter Atrial Paroxística Supraventricular Ventricular (Torsades
Arritmias Cardíacas CLASSIFICAÇÃO Bradiarritmias Taquiarritmias Supraventriculares Ventriculares Sinusal Atrial Juncional Fibrilação Atrial Flutter Atrial Paroxística Supraventricular Ventricular (Torsades
- Dislipidemia aumento do LDL e redução do HDL; - Idade > 45 anos no homem e 55 anos na mulher;
 Doença Isquêmica do Miocárdio Introdução A isquemia cardíaca é o resultado de um desequilíbrio entre a oferta e a demanda de O2 pelo miocárdio, tendo como causa primordial a aterosclerose coronariana.
Doença Isquêmica do Miocárdio Introdução A isquemia cardíaca é o resultado de um desequilíbrio entre a oferta e a demanda de O2 pelo miocárdio, tendo como causa primordial a aterosclerose coronariana.
Luís C. L. Correia, José Carlos Brito, Andréa C. Barbosa, Antônio M. Azevedo Jr, Mário S. Rocha, Heitor G. Carvalho, José Péricles Esteves
 Artigo Original Segurança e Eficácia da Angioplastia com Implante de Stent Intracoronariano em Pacientes com Síndromes Coronarianas Instáveis: Comparação com Síndromes Coronarianas Estáveis Luís C. L.
Artigo Original Segurança e Eficácia da Angioplastia com Implante de Stent Intracoronariano em Pacientes com Síndromes Coronarianas Instáveis: Comparação com Síndromes Coronarianas Estáveis Luís C. L.
Taquiarritmias na Sala de Urgência
 Taquiarritmias na Sala de Urgência Autores e Afiliação: João Reynaldo Abbud Chierice. Médico residente da divisão de Cardiologia do Departamento de Clínica Médica - FMRP - USP; Maria Lícia Ribeiro Cury
Taquiarritmias na Sala de Urgência Autores e Afiliação: João Reynaldo Abbud Chierice. Médico residente da divisão de Cardiologia do Departamento de Clínica Médica - FMRP - USP; Maria Lícia Ribeiro Cury
ONTARGET - Telmisartan, Ramipril, or Both in Patients at High Risk for Vascular Events N Engl J Med 2008;358:
 ONTARGET - Telmisartan, Ramipril, or Both in Patients at High Risk for Vascular Events N Engl J Med 2008;358:1547-59 Alexandre Alessi Doutor em Ciências da Saúde pela Pontifícia Universidade Católica do
ONTARGET - Telmisartan, Ramipril, or Both in Patients at High Risk for Vascular Events N Engl J Med 2008;358:1547-59 Alexandre Alessi Doutor em Ciências da Saúde pela Pontifícia Universidade Católica do
Sessão Interativa. Atualizações do Protocolo de Dor Torácica
 Sessão Interativa Atualizações do Protocolo de Dor Torácica Paciente J.D.M., masculino, 57 anos, deu entrada no Pronto Atendimento com queixa de dor torácica com irradiação para braço esquerdo e mandíbula,
Sessão Interativa Atualizações do Protocolo de Dor Torácica Paciente J.D.M., masculino, 57 anos, deu entrada no Pronto Atendimento com queixa de dor torácica com irradiação para braço esquerdo e mandíbula,
Disciplina de Enfermagem em Centro de Terapia Intensiva
 Disciplina de Enfermagem em Centro de Terapia Intensiva ARRITMIAS CARDÍACAS Prof. Fernando Ramos-Msc 1 Arritmias Cardíacas Uma arritmia cardíaca é uma anormalidade na freqüência, regularidade ou na origem
Disciplina de Enfermagem em Centro de Terapia Intensiva ARRITMIAS CARDÍACAS Prof. Fernando Ramos-Msc 1 Arritmias Cardíacas Uma arritmia cardíaca é uma anormalidade na freqüência, regularidade ou na origem
Perfil Clínico, Preditores de Mortalidade e Tratamento de Pacientes após Infarto Agudo do Miocárdio, em Hospital Terciário Universitário
 Artigo Original Perfil Clínico, Preditores de Mortalidade e Tratamento de Pacientes após Infarto Agudo do Miocárdio, em Hospital Terciário Universitário Leonardo A. M. Zornoff, Sérgio A. R. Paiva, Vanessa
Artigo Original Perfil Clínico, Preditores de Mortalidade e Tratamento de Pacientes após Infarto Agudo do Miocárdio, em Hospital Terciário Universitário Leonardo A. M. Zornoff, Sérgio A. R. Paiva, Vanessa
Medicações de Emergências. Prof.º Enfº Diógenes Trevizan Especialista em Docência
 Medicações de Emergências Prof.º Enfº Diógenes Trevizan Especialista em Docência Dopamina A Dopamina atua como neurotransmissor nos sistemas nervosos central e periférico, induzindo a efeitos hemodinâmicos.
Medicações de Emergências Prof.º Enfº Diógenes Trevizan Especialista em Docência Dopamina A Dopamina atua como neurotransmissor nos sistemas nervosos central e periférico, induzindo a efeitos hemodinâmicos.
Angina Estável: Estratificação de Risco e Tratamento Clínico. Dr Anielo Itajubá Leite Greco
 Angina Estável: Estratificação de Risco e Tratamento Clínico Dr Anielo Itajubá Leite Greco Angina Estável vel: Fisiopatologia da Insuficiência Coronária ria Isquemia de baixo fluxo ( suprimento): Redução
Angina Estável: Estratificação de Risco e Tratamento Clínico Dr Anielo Itajubá Leite Greco Angina Estável vel: Fisiopatologia da Insuficiência Coronária ria Isquemia de baixo fluxo ( suprimento): Redução
METODOS DE IMAGEM PARA DIAGNÓSTICO
 JOÃO ABECASIS Hospital Lusíadas Lisboa Pós-Graduação em Medicina de Emergência Abordagem urgente das Síndromes Coronárias Agudas (António Fiarresga, João Abecasis, Pedro Silva Cunha, Sílvio Leal) A dor
JOÃO ABECASIS Hospital Lusíadas Lisboa Pós-Graduação em Medicina de Emergência Abordagem urgente das Síndromes Coronárias Agudas (António Fiarresga, João Abecasis, Pedro Silva Cunha, Sílvio Leal) A dor
III Diretriz. sobre tratamento do infarto agudo do miocárdio. Editor Leopoldo S. Piegas
 Diretriz sobre tratamento do infarto agudo do miocárdio Editor Leopoldo S. Piegas Editores Associados Ari Timerman José Carlos Nicolau Luiz Alberto Mattos João Manoel Rossi Neto Gilson S. Feitosa Colaboradores
Diretriz sobre tratamento do infarto agudo do miocárdio Editor Leopoldo S. Piegas Editores Associados Ari Timerman José Carlos Nicolau Luiz Alberto Mattos João Manoel Rossi Neto Gilson S. Feitosa Colaboradores
Há mais de uma lesão grave, como definir qual é a culpada? Devemos abordar todas ao mesmo tempo ou tentar estratificar? O papel do USIC, OCT e FFR
 Há mais de uma lesão grave, como definir qual é a culpada? Devemos abordar todas ao mesmo tempo ou tentar estratificar? O papel do USIC, OCT e FFR Dr. Miguel A. N. Rati Serviço de Hemodinâmica Hospital
Há mais de uma lesão grave, como definir qual é a culpada? Devemos abordar todas ao mesmo tempo ou tentar estratificar? O papel do USIC, OCT e FFR Dr. Miguel A. N. Rati Serviço de Hemodinâmica Hospital
SVBOOK da SCA TRATAMENTO
 SVBOOK da SCA TRATAMENTO O Livro de Bolso Autor: Ricardo Duran Sobral Colaborador: Matheus Schwengber Gasparini Revisor técnico: Prof. Dr. Roberto Esporcatte 2016 Este ebook foi elaborado de acordo com
SVBOOK da SCA TRATAMENTO O Livro de Bolso Autor: Ricardo Duran Sobral Colaborador: Matheus Schwengber Gasparini Revisor técnico: Prof. Dr. Roberto Esporcatte 2016 Este ebook foi elaborado de acordo com
Protocolo Gerenciado. IAM c/ supra ST Atendimento Pré-Hospitalar. Unidades Avançadas Unidades Móveis
 Protocolo Gerenciado IAM c/ supra ST Atendimento Pré-Hospitalar Unidades Avançadas Unidades Móveis Revisão Dez/2010 Programa de Cardiologia Revisão 2010: Unidades avançadas e unidades móveis Pacientes
Protocolo Gerenciado IAM c/ supra ST Atendimento Pré-Hospitalar Unidades Avançadas Unidades Móveis Revisão Dez/2010 Programa de Cardiologia Revisão 2010: Unidades avançadas e unidades móveis Pacientes
Abordagem intervencionista na síndrome coronária aguda sem supra do segmento ST. Roberto Botelho M.D. PhD.
 Abordagem intervencionista na síndrome coronária aguda sem supra do segmento ST Roberto Botelho M.D. PhD. www.ict.med.br robertobotelho@mac.com 1 Objetivos Relevância do tema Para quem indicar Quando realizar
Abordagem intervencionista na síndrome coronária aguda sem supra do segmento ST Roberto Botelho M.D. PhD. www.ict.med.br robertobotelho@mac.com 1 Objetivos Relevância do tema Para quem indicar Quando realizar
DROGAS VASODILATADORAS E VASOATIVAS. Profª EnfªLuzia Bonfim.
 DROGAS VASODILATADORAS E VASOATIVAS Profª EnfªLuzia Bonfim. DROGAS VASODILATADORAS São agentes úteis no controle da cardiopatia isquêmica aguda, HAS, Insuficiência Cardíaca e outras situações que exigem
DROGAS VASODILATADORAS E VASOATIVAS Profª EnfªLuzia Bonfim. DROGAS VASODILATADORAS São agentes úteis no controle da cardiopatia isquêmica aguda, HAS, Insuficiência Cardíaca e outras situações que exigem
Câmara Técnica de Medicina Baseada em Evidências
 Câmara Técnica de Medicina Baseada em Evidências Avaliação de Tecnologias em Saúde Sumário das Evidências e Recomendações para Uso de Trombolíticos no Infarto do Miocárdio com Elevação do Segmento ST Porto
Câmara Técnica de Medicina Baseada em Evidências Avaliação de Tecnologias em Saúde Sumário das Evidências e Recomendações para Uso de Trombolíticos no Infarto do Miocárdio com Elevação do Segmento ST Porto
Condutas no IAM com Instabilidade Hemodinâmica
 Condutas no IAM com Instabilidade Hemodinâmica CURSO NACIONAL DE RECICLAGEM DA REGIÃO SUL FLORIANÓPOLIS - SC Dr. Alvaro Moura Prof. Adjunto Medicina UFPR Hemodinâmica H. N. Sra. Graças Causas de Choque
Condutas no IAM com Instabilidade Hemodinâmica CURSO NACIONAL DE RECICLAGEM DA REGIÃO SUL FLORIANÓPOLIS - SC Dr. Alvaro Moura Prof. Adjunto Medicina UFPR Hemodinâmica H. N. Sra. Graças Causas de Choque
Introdução. (António Fiarresga, João Abecassis, Pedro Silva Cunha, Sílvio Leal)
 Introdução António José Fiarresga Hospital Santa Marta, Hospital Lusíadas Lisboa Pós-Graduação em Medicina de Emergência Abordagem urgente das Síndromes Coronárias Agudas (António Fiarresga, João Abecassis,
Introdução António José Fiarresga Hospital Santa Marta, Hospital Lusíadas Lisboa Pós-Graduação em Medicina de Emergência Abordagem urgente das Síndromes Coronárias Agudas (António Fiarresga, João Abecassis,
Síndrome Coronariana Aguda (SCA) sem Supradesnivelamento do Segmento ST (SSST)
 Síndrome Coronariana Aguda (SCA) sem Supradesnivelamento do Segmento ST (SSST) Autores e Afiliação: Fábio Therezo Galliano. Médico residente de Clínica Médica - Departamento de Clínica Médica - FMRP -
Síndrome Coronariana Aguda (SCA) sem Supradesnivelamento do Segmento ST (SSST) Autores e Afiliação: Fábio Therezo Galliano. Médico residente de Clínica Médica - Departamento de Clínica Médica - FMRP -
27/04/2014. Síndrome Coronariana Aguda (IAM) Angina. Metas. Distribuição das Causas de Mortes no Estado de São Paulo. Conceitos
 Síndrome Coronariana Aguda (IAM) Profº João Aparecido - 2014 5% 6% 10% 16% 14% Distribuição das Causas de Mortes no Estado de São Paulo 16% Fonte: SIM/Fundação SEADE SES/SP-2010 33% Doenças do aparelho
Síndrome Coronariana Aguda (IAM) Profº João Aparecido - 2014 5% 6% 10% 16% 14% Distribuição das Causas de Mortes no Estado de São Paulo 16% Fonte: SIM/Fundação SEADE SES/SP-2010 33% Doenças do aparelho
Choque Cardiogênico, Evolução Clínica Imediata e Seguimento. Cardiogenic Shock, Imediate Evoluiton and Late Outcome
 Choque Cardiogênico, Evolução Clínica Imediata e Seguimento Cardiogenic Shock, Imediate Evoluiton and Late Outcome Jayro Paiva*, Mauro Gonçalves**,Sebastião Martins, José Lira**, Paulo Rego**, Paulo Medeiros**,
Choque Cardiogênico, Evolução Clínica Imediata e Seguimento Cardiogenic Shock, Imediate Evoluiton and Late Outcome Jayro Paiva*, Mauro Gonçalves**,Sebastião Martins, José Lira**, Paulo Rego**, Paulo Medeiros**,
Prova de Esforço. Ana Mota
 Prova de Esforço Ana Mota INTRODUÇÃO O exercício físico é umas das situações de stress ao qual o ser humano pode ser exposto. A prova de esforço em crianças e adolescentes difere em alguns aspetos das
Prova de Esforço Ana Mota INTRODUÇÃO O exercício físico é umas das situações de stress ao qual o ser humano pode ser exposto. A prova de esforço em crianças e adolescentes difere em alguns aspetos das
Click to edit Master title style
 GRUPO DE ESTUDOS DE HEMODINÂMICA E CARDIOLOGIA DE INTERVENÇÃO Investigadores do Registo Nacional de Cardiologia de Intervenção Grupo de Estudos de Cardiologia de Intervenção Sociedade Portuguesa de Cardiologia
GRUPO DE ESTUDOS DE HEMODINÂMICA E CARDIOLOGIA DE INTERVENÇÃO Investigadores do Registo Nacional de Cardiologia de Intervenção Grupo de Estudos de Cardiologia de Intervenção Sociedade Portuguesa de Cardiologia
Artigo Original. Métodos
 Artigo Original Angioplastia Coronariana Primária e Implante de Stents no Infarto Agudo do Miocárdio. Análise Comparativa dos Resultados Hospitalares no Registro CENIC/SBHCI Luiz Alberto Mattos, Amanda
Artigo Original Angioplastia Coronariana Primária e Implante de Stents no Infarto Agudo do Miocárdio. Análise Comparativa dos Resultados Hospitalares no Registro CENIC/SBHCI Luiz Alberto Mattos, Amanda
PROGRAMA SOCERJ. 04 a 06 de OUTUBRO Hotel Atlântico Búzios Convention Armação dos Búzios - Rio de Janeiro. Especiais: Conecte Estúdio Design
 15 PROGRAMA 04 a 06 de OUTUBRO 2018 Hotel Atlântico Búzios Convention Armação dos Búzios - Rio de Janeiro Conecte Estúdio Design Realização: SOCERJ Patrocinadores Especiais: QUINTA-FEIRA 04 DE OUTUBRO
15 PROGRAMA 04 a 06 de OUTUBRO 2018 Hotel Atlântico Búzios Convention Armação dos Búzios - Rio de Janeiro Conecte Estúdio Design Realização: SOCERJ Patrocinadores Especiais: QUINTA-FEIRA 04 DE OUTUBRO
Sumário CHRISTOPHER P. CANNON E BENJAMIN A. STEINBERG
 Sumário Prefácio... V Autores... VII 1. Cardiologia preventiva: fatores de risco para doença arterial coronariana e ensaios clínicos de prevenções primária e secundária...21 CHRISTOPHER P. CANNON E BENJAMIN
Sumário Prefácio... V Autores... VII 1. Cardiologia preventiva: fatores de risco para doença arterial coronariana e ensaios clínicos de prevenções primária e secundária...21 CHRISTOPHER P. CANNON E BENJAMIN
Jorge Yussef Afiune Divisão de Cardiologia Pediátrica.
 Diagnóstico e tratamento das principais arritmias na criança Jorge Yussef Afiune jorge.afiune@incordf.zerbini.org.br Divisão de Cardiologia Pediátrica www.paulomargotto.com.br Sistema elétrico do coração
Diagnóstico e tratamento das principais arritmias na criança Jorge Yussef Afiune jorge.afiune@incordf.zerbini.org.br Divisão de Cardiologia Pediátrica www.paulomargotto.com.br Sistema elétrico do coração
FLUXO CORONÁRIO CONTROLE EM SITUAÇÃO NORMAL E PATOLÓGICA DIMITRI MIKAELIS ZAPPI
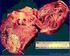 CONTROLE EM SITUAÇÃO NORMAL E PATOLÓGICA DIMITRI MIKAELIS ZAPPI Serviço de Hemodinâmica, Intervenção Cardiovascular e Ultrassonografia Intracoronária Hospital Santa Catarina/Unicardio Blumenau Curso Nacional
CONTROLE EM SITUAÇÃO NORMAL E PATOLÓGICA DIMITRI MIKAELIS ZAPPI Serviço de Hemodinâmica, Intervenção Cardiovascular e Ultrassonografia Intracoronária Hospital Santa Catarina/Unicardio Blumenau Curso Nacional
PREFEITURA MUNICIPAL DE ALIANÇA - PE DECISÃO DOS RECURSOS CONTRA GABARITO PRELIMINAR I DOS RECURSOS
 PREFEITURA MUNICIPAL DE ALIANÇA - PE DECISÃO DOS RECURSOS CONTRA GABARITO PRELIMINAR I DOS RECURSOS Trata-se de recursos interpostos pelos candidatos concorrentes ao cargo MÉDICO PSF que insurgem contra
PREFEITURA MUNICIPAL DE ALIANÇA - PE DECISÃO DOS RECURSOS CONTRA GABARITO PRELIMINAR I DOS RECURSOS Trata-se de recursos interpostos pelos candidatos concorrentes ao cargo MÉDICO PSF que insurgem contra
Processo Seletivo Unificado de Residência Médica 2017 PADRÃO DE RESPOSTAS HEMODINÂMICA E CARDIOLOGIA INTERVENCIONISTA, ECOGRAFIA
 Processo Seletivo Unificado de Residência Médica 2017 PADRÃO DE RESPOSTAS HEMODINÂMICA E CARDIOLOGIA INTERVENCIONISTA, ECOGRAFIA Situação-Problema 1 A) BAV t Bloqueio átrio ventricular total OU Bloqueio
Processo Seletivo Unificado de Residência Médica 2017 PADRÃO DE RESPOSTAS HEMODINÂMICA E CARDIOLOGIA INTERVENCIONISTA, ECOGRAFIA Situação-Problema 1 A) BAV t Bloqueio átrio ventricular total OU Bloqueio
CONJUNTO DE DADOS DUQUE PARA ENFARTE AGUDO DO MIOCÁRDIO (EAM)
 Inclusão Definições Enfarte agudo do miocárdio (EAM) Telemedicina CONJUNTO DE DADOS DUQUE PARA ENFARTE AGUDO DO MIOCÁRDIO (EAM) O enfarte agudo do miocárdio (EAM) pode ser definido de uma série de perspectivas
Inclusão Definições Enfarte agudo do miocárdio (EAM) Telemedicina CONJUNTO DE DADOS DUQUE PARA ENFARTE AGUDO DO MIOCÁRDIO (EAM) O enfarte agudo do miocárdio (EAM) pode ser definido de uma série de perspectivas
Hospital São Paulo SPDM Associação Paulista para o Desenvolvimento da Medicina Hospital Universitário da UNIFESP Sistema de Gestão da Qualidade
 DESCRITOR: Página:! 1/! 1. INTRODUÇÃO Estima-se que anualmente são realizadas cercas de 240 milhões de procedimentos cirúrgicos em todo mundo, sendo que a taxa de mortalidade para pacientes com menos de
DESCRITOR: Página:! 1/! 1. INTRODUÇÃO Estima-se que anualmente são realizadas cercas de 240 milhões de procedimentos cirúrgicos em todo mundo, sendo que a taxa de mortalidade para pacientes com menos de
Síndromes aórticas agudas. na Sala de Urgência
 Síndromes aórticas agudas na Sala de Urgência Autores e Afiliação: Isabella Parente Almeida. Ex-médica residente da clínica médica do Departamento de Clínica Médica da FMRP - USP; Antônio Pazin Filho.
Síndromes aórticas agudas na Sala de Urgência Autores e Afiliação: Isabella Parente Almeida. Ex-médica residente da clínica médica do Departamento de Clínica Médica da FMRP - USP; Antônio Pazin Filho.
Fibrilação Atrial. Revista Qualidade HC. Autores e Afiliação: Área: Objetivos: Definição / Quadro Clínico: Diagnóstico: Exames Complementares:
 Fibrilação Atrial Autores e Afiliação: José Fernandes Neto, Henrique Turin Moreira, Carlos Henrique Miranda; Divisão de Emergência Clínicas do Hospital das Clínicas de Ribeirão Preto. Área: Unidade de
Fibrilação Atrial Autores e Afiliação: José Fernandes Neto, Henrique Turin Moreira, Carlos Henrique Miranda; Divisão de Emergência Clínicas do Hospital das Clínicas de Ribeirão Preto. Área: Unidade de
Diretrizes. Editor José Carlos Nicolau. Editores associados Ari Timerman, Leopoldo Soares Piegas, José Antonio Marin-Neto
 Diretrizes da sociedade brasileira de cardiologia sobre angina instável e infarto agudo do miocárdio sem supradesnível do segmento st (ii edição, 2007) Editor José Carlos Nicolau Editores associados Ari
Diretrizes da sociedade brasileira de cardiologia sobre angina instável e infarto agudo do miocárdio sem supradesnível do segmento st (ii edição, 2007) Editor José Carlos Nicolau Editores associados Ari
Tratamento da mulher com SCA em Portugal: mais uma justificação para o programa Bem me Quero
 Tratamento da mulher com SCA em Portugal: mais uma justificação para o programa Bem me Quero Treating women with ACS in Portugal: one more reason for the Bem me Quero programme Jorge Mimoso Hospital Distrital
Tratamento da mulher com SCA em Portugal: mais uma justificação para o programa Bem me Quero Treating women with ACS in Portugal: one more reason for the Bem me Quero programme Jorge Mimoso Hospital Distrital
Marcos Sekine Enoch Meira João Pimenta
 FIBRILAÇÃO ATRIAL NO PÓS-OPERATÓRIO IMEDIATO DE CIRURGIA CARDÍACA COM CIRCULAÇÃO EXTRA-CORPÓREA. Avaliação de fatores pré-operatórios predisponentes e evolução médio prazo. Marcos Sekine Enoch Meira João
FIBRILAÇÃO ATRIAL NO PÓS-OPERATÓRIO IMEDIATO DE CIRURGIA CARDÍACA COM CIRCULAÇÃO EXTRA-CORPÓREA. Avaliação de fatores pré-operatórios predisponentes e evolução médio prazo. Marcos Sekine Enoch Meira João
FARMACOLOGIA 10 CONTINUAÇÃO DA AULA ANTERIOR
 Aula 10 CONTINUAÇÃO DA AULA ANTERIOR Prazosina e outros antagonistas dos adrenoceptores α Nitroprussiato de Sódio Bloqueadores dos adrenoceptores ß Agentes inotrópicos positivos Anticoagulantes e antiarrítmicos
Aula 10 CONTINUAÇÃO DA AULA ANTERIOR Prazosina e outros antagonistas dos adrenoceptores α Nitroprussiato de Sódio Bloqueadores dos adrenoceptores ß Agentes inotrópicos positivos Anticoagulantes e antiarrítmicos
Farmacoterapia de Distúrbios Cardiovasculares. Profa. Fernanda Datti
 Farmacoterapia de Distúrbios Cardiovasculares Profa. Fernanda Datti Circulação Batimentos cardíacos células musculares células neuromusculares Nodo sinoatrial (SA) Nodo atrioventricular (AV) Sistema Purkinje
Farmacoterapia de Distúrbios Cardiovasculares Profa. Fernanda Datti Circulação Batimentos cardíacos células musculares células neuromusculares Nodo sinoatrial (SA) Nodo atrioventricular (AV) Sistema Purkinje
AVALIAÇÃO INVASIVA, REPERFUSÃO e REVASCULARIZAÇÃO
 AVALIAÇÃO INVASIVA, REPERFUSÃO e REVASCULARIZAÇÃO Sílvio Leal Hospital Santa Cruz, CHLO - Hospital Lusíadas Lisboa Pós-Graduação em Medicina de Emergência Abordagem urgente das Síndromes Coronárias Agudas
AVALIAÇÃO INVASIVA, REPERFUSÃO e REVASCULARIZAÇÃO Sílvio Leal Hospital Santa Cruz, CHLO - Hospital Lusíadas Lisboa Pós-Graduação em Medicina de Emergência Abordagem urgente das Síndromes Coronárias Agudas
Evolução do prognóstico das síndromes coronárias agudas ao longo de 12 anos - a realidade de um centro.
 Evolução do prognóstico das síndromes coronárias agudas ao longo de 12 anos - a realidade de um centro. Glória Abreu, Sérgio Nabais, Carina Arantes, Juliana Martins, Carlos Galvão Braga, Vítor Ramos, Catarina
Evolução do prognóstico das síndromes coronárias agudas ao longo de 12 anos - a realidade de um centro. Glória Abreu, Sérgio Nabais, Carina Arantes, Juliana Martins, Carlos Galvão Braga, Vítor Ramos, Catarina
CAUSAS DE PERICARDITE AGUDA
 Doenças do pericárdio apresentações pericardite aguda efusão pericárdica tamponamento cardíaco pericardite constritiva CAUSAS DE PERICARDITE AGUDA idiopática infecção viral (coxsackie, echovirus, outros)
Doenças do pericárdio apresentações pericardite aguda efusão pericárdica tamponamento cardíaco pericardite constritiva CAUSAS DE PERICARDITE AGUDA idiopática infecção viral (coxsackie, echovirus, outros)
Taquiarritmias. Fernanda Queiroz
 Taquiarritmias Fernanda Queiroz 2015.2 Definição Alteração do ritmo cardíaco caracterizado por frequencia cardiaca alta (FC>100bpm) na presença de pulso. Pode ser Causa (FC>150bpm) Consequencia (FC
Taquiarritmias Fernanda Queiroz 2015.2 Definição Alteração do ritmo cardíaco caracterizado por frequencia cardiaca alta (FC>100bpm) na presença de pulso. Pode ser Causa (FC>150bpm) Consequencia (FC
Uso de medicamentos em situações de urgência de enfermagem. Farmácia de urgência.
 Uso de medicamentos em situações de urgência de. Farmácia de urgência. anacgcabral@esenfc.pt Urgência todas as situações clínicas de instalação súbita, desde as não graves até às graves, com risco de estabelecimento
Uso de medicamentos em situações de urgência de. Farmácia de urgência. anacgcabral@esenfc.pt Urgência todas as situações clínicas de instalação súbita, desde as não graves até às graves, com risco de estabelecimento
Programa de Cuidados Clínicos no IAMST: Indicadores e Resultados.
 Reunião de Investigadores do Projeto de Boas Práticas Clínicas em Cardiologia (BCP) 6 de Outubro de 2015 Programa de Cuidados Clínicos no IAMST: Indicadores e Resultados. Leopoldo S. Piegas, MD, FACC,
Reunião de Investigadores do Projeto de Boas Práticas Clínicas em Cardiologia (BCP) 6 de Outubro de 2015 Programa de Cuidados Clínicos no IAMST: Indicadores e Resultados. Leopoldo S. Piegas, MD, FACC,
Como selecionar o tipo de stent e antiplaquetários para cirurgias não cardíacas. Miguel A N Rati Hospital Barra D Or - RJ
 Como selecionar o tipo de stent e antiplaquetários para cirurgias não cardíacas Miguel A N Rati Hospital Barra D Or - RJ National Cardiovascular Data Registry CathPCI Registry Cath PCI Data 1.87.993 procedimentos,
Como selecionar o tipo de stent e antiplaquetários para cirurgias não cardíacas Miguel A N Rati Hospital Barra D Or - RJ National Cardiovascular Data Registry CathPCI Registry Cath PCI Data 1.87.993 procedimentos,
22 de Junho de :00-10:30 AUDITÓRIO 6 AUDITÓRIO 7
 22 de Junho de 2019 SE9 - CUIDADOS PALIATIVOS 09:00-10:30 AUDITÓRIO 6 CUIDADOS PALIATIVOS EM CARDIOLOGIA Cuidados Paliativos no século XXI: evidências e desafios Cardiopata crônico: a parceria com paliativistas
22 de Junho de 2019 SE9 - CUIDADOS PALIATIVOS 09:00-10:30 AUDITÓRIO 6 CUIDADOS PALIATIVOS EM CARDIOLOGIA Cuidados Paliativos no século XXI: evidências e desafios Cardiopata crônico: a parceria com paliativistas
Síndromas Coronários rios Agudos: Factores de Bom e Mau Prognóstico na Diabetes Mellitus
 Síndromas Coronários rios Agudos: Factores de Bom e Mau Maria João Correia, Maria Judite Oliveira, Margarida Resende, Luís Mourão em nome dos Investigadores do Registo Nacional de Síndromas S Coronários
Síndromas Coronários rios Agudos: Factores de Bom e Mau Maria João Correia, Maria Judite Oliveira, Margarida Resende, Luís Mourão em nome dos Investigadores do Registo Nacional de Síndromas S Coronários
CRONOGRAMA CARDIOAULA TEC 2019 INTENSIVO. ABRIL A SETEMBRO. PROVA: OUTUBRO. 360 horas/aulas. EM 25 SEMANAS
 CRONOGRAMA CARDIOAULA TEC 2019 INTENSIVO ABRIL A SETEMBRO. PROVA: OUTUBRO. 360 horas/aulas. EM 25 SEMANAS ENVIO DA APOSTILA VOLUME 01 (SEMIOLOGIA E FISIOLOGIA) Semiologia - Aula 10 - Sopros Especiais /
CRONOGRAMA CARDIOAULA TEC 2019 INTENSIVO ABRIL A SETEMBRO. PROVA: OUTUBRO. 360 horas/aulas. EM 25 SEMANAS ENVIO DA APOSTILA VOLUME 01 (SEMIOLOGIA E FISIOLOGIA) Semiologia - Aula 10 - Sopros Especiais /
ACIDENTE VASCULAR ISQUÊMICO. Conceitos Básicos. Gabriel Pereira Braga Neurologista Assistente UNESP
 ACIDENTE VASCULAR ENCEFÁLICO ISQUÊMICO Conceitos Básicos Gabriel Pereira Braga Neurologista Assistente UNESP Acidente Vascular Cerebral AVC = IAM EMERGÊNCIA MÉDICA COMO RECONHECER UM AVC TIME LOST IS BRAIN
ACIDENTE VASCULAR ENCEFÁLICO ISQUÊMICO Conceitos Básicos Gabriel Pereira Braga Neurologista Assistente UNESP Acidente Vascular Cerebral AVC = IAM EMERGÊNCIA MÉDICA COMO RECONHECER UM AVC TIME LOST IS BRAIN
Dra. Claudia Cantanheda. Unidade de Estudos de Procedimentos de Alta Complexidade UEPAC
 Unidade de Estudos de Procedimentos de Alta Complexidade UEPAC Dra. Claudia Cantanheda Dr. Vitor André Romão Dr. José Geraldo Amino Enfª. Quenia Dias Hugo Simas Avaliação da prevenção secundária em pacientes
Unidade de Estudos de Procedimentos de Alta Complexidade UEPAC Dra. Claudia Cantanheda Dr. Vitor André Romão Dr. José Geraldo Amino Enfª. Quenia Dias Hugo Simas Avaliação da prevenção secundária em pacientes
FIBRILAÇÃO ATRIAL E FLUTTER ATRIAL
 Página: 1 de 7 1. Diagnóstico - História clínica + exame físico. - Eletrocardiograma. Fibrilação atrial (FA) é caracterizada pela ausência de atividade elétrica, contrátil, rítmica e sincronizada dos átrios.
Página: 1 de 7 1. Diagnóstico - História clínica + exame físico. - Eletrocardiograma. Fibrilação atrial (FA) é caracterizada pela ausência de atividade elétrica, contrátil, rítmica e sincronizada dos átrios.
INSUFICIÊNCIA CORONARIANA
 INSUFICIÊNCIA CORONARIANA Paula Schmidt Azevedo Gaiolla Disciplina de Clínica Médica e Emergência Clínica Depto Clínica Médica FMB - Unesp Definição Síndrome coronariana aporte insuficiente de sangue ao
INSUFICIÊNCIA CORONARIANA Paula Schmidt Azevedo Gaiolla Disciplina de Clínica Médica e Emergência Clínica Depto Clínica Médica FMB - Unesp Definição Síndrome coronariana aporte insuficiente de sangue ao
RECOMENDAÇÕES PARA O TRATAMENTO DE DOENTES COM HEMORRAGIA DIGESTIVA ALTA DE CAUSA NÃO VARICOSA
 RECOMENDAÇÕES PARA O TRATAMENTO DE DOENTES COM HEMORRAGIA DIGESTIVA ALTA DE CAUSA NÃO VARICOSA 1. INTRODUÇÃO A hemorragia digestiva alta não varicosa (HDA) é uma causa frequente de emergência. A incidência
RECOMENDAÇÕES PARA O TRATAMENTO DE DOENTES COM HEMORRAGIA DIGESTIVA ALTA DE CAUSA NÃO VARICOSA 1. INTRODUÇÃO A hemorragia digestiva alta não varicosa (HDA) é uma causa frequente de emergência. A incidência
Mais Complicações no Enfarte com Supradesnivelamento de ST na População Diabética: Porquê?
 Mais Complicações no Enfarte com Supradesnivelamento de ST na População Diabética: Porquê? Maria João Correia, Margarida Resende, Maria Judite Oliveira, Luís Mourão em nome dos Investigadores do Registo
Mais Complicações no Enfarte com Supradesnivelamento de ST na População Diabética: Porquê? Maria João Correia, Margarida Resende, Maria Judite Oliveira, Luís Mourão em nome dos Investigadores do Registo
TAQUICARDIAS DE QRS LARGO
 Página: 1 de 9 1. Diagnóstico - Arritmias com frequência 100 bpm e QRS com duração >120 ms. - O correto diagnóstico pode ser estabelecido com o eletrocardiograma (ECG) de 12 derivações em 90% dos casos,
Página: 1 de 9 1. Diagnóstico - Arritmias com frequência 100 bpm e QRS com duração >120 ms. - O correto diagnóstico pode ser estabelecido com o eletrocardiograma (ECG) de 12 derivações em 90% dos casos,
Diretriz Assistencial. Ataque Isquêmico Transitório
 Diretriz Assistencial Ataque Isquêmico Transitório Versão eletrônica atualizada em Março- 2010 Introdução: O ataque isquêmico transitório (AIT) é definido como um episódio transitório de disfunção neurológica
Diretriz Assistencial Ataque Isquêmico Transitório Versão eletrônica atualizada em Março- 2010 Introdução: O ataque isquêmico transitório (AIT) é definido como um episódio transitório de disfunção neurológica
PROTO COLO CLÍNICO SÍNDROMES CORONÁRIAS ISQUÊMICAS AGUDAS SEM SUPRA DE ST. Vinício Elia Soares Coordenador Executivo da Rede de Cardiologia
 PROTO COLO CLÍNICO SÍNDROMES CORONÁRIAS ISQUÊMICAS AGUDAS SEM SUPRA DE ST Vinício Elia Soares Coordenador Executivo da Rede de Cardiologia Versão 2017 2 Objetivos Sistematização, de maneira objetiva, do
PROTO COLO CLÍNICO SÍNDROMES CORONÁRIAS ISQUÊMICAS AGUDAS SEM SUPRA DE ST Vinício Elia Soares Coordenador Executivo da Rede de Cardiologia Versão 2017 2 Objetivos Sistematização, de maneira objetiva, do
Seminário ME3: Choque. Orientador: Gabriel MN Guimarães
 Seminário ME3: Choque Orientador: Gabriel MN Guimarães Definição de choque Definições de choque Tema polêmico. Choque circulatório vs choque não circulatório: Hipoglicemia, hipoinsulinemia, intoxicações,
Seminário ME3: Choque Orientador: Gabriel MN Guimarães Definição de choque Definições de choque Tema polêmico. Choque circulatório vs choque não circulatório: Hipoglicemia, hipoinsulinemia, intoxicações,
JANEIRO A SETEMBRO PROVA: SETEMBRO 257 AULAS E PROVAS EM 34 SEMANAS CRONOGRAMA CARDIOAULA TEC 2018 EXTENSIVO
 JANEIRO A SETEMBRO PROVA: SETEMBRO 257 AULAS E PROVAS EM 34 SEMANAS CRONOGRAMA CARDIOAULA TEC 2018 EXTENSIVO 22/01 Aula Inaugural CardioAula 2018 e apresentação dos Professores! Como assistir suas aulas
JANEIRO A SETEMBRO PROVA: SETEMBRO 257 AULAS E PROVAS EM 34 SEMANAS CRONOGRAMA CARDIOAULA TEC 2018 EXTENSIVO 22/01 Aula Inaugural CardioAula 2018 e apresentação dos Professores! Como assistir suas aulas
Doença Arterial Coronária: O Valor do Tratamento Clínico na Era da Maturidade da ICP
 Curso Anual de Revisão em Hemodinâmica e Cardiologia Intervencionista - 2009 São Paulo, 13 e 14 de novembro de 2009. Módulo III: Intervenção Coronária Percutânea Indicações Clínicas Doença Arterial Coronária:
Curso Anual de Revisão em Hemodinâmica e Cardiologia Intervencionista - 2009 São Paulo, 13 e 14 de novembro de 2009. Módulo III: Intervenção Coronária Percutânea Indicações Clínicas Doença Arterial Coronária:
julho A SETEMBRO. PROVA: OUTUBRO. 360 horas/aulas. EM 14 SEMANAS
 julho A SETEMBRO. PROVA: OUTUBRO. 360 horas/aulas. EM 14 SEMANAS ENVIO DA APOSTILA VOLUME 01 (SEMIOLOGIA E FISIOLOGIA) ENVIO DA APOSTILA VOLUME 02 (HAS E DISLIPIDEMIAS) Semiologia - Aula 1 - Introdução
julho A SETEMBRO. PROVA: OUTUBRO. 360 horas/aulas. EM 14 SEMANAS ENVIO DA APOSTILA VOLUME 01 (SEMIOLOGIA E FISIOLOGIA) ENVIO DA APOSTILA VOLUME 02 (HAS E DISLIPIDEMIAS) Semiologia - Aula 1 - Introdução
