MANUAL DE ATENDIMENTO DE PARADA CARDO-RESPIRATÓRIA EM ADULTOS. I - Introdução...5. II - Conceitos...6. III - Diagnósticos e Procedimentos Iniciais...
|
|
|
- Leandro Lobo Cunha
- 7 Há anos
- Visualizações:
Transcrição
1 MANUAL DE ATENDIMENTO DE PARADA CARDO-RESPIRATÓRIA EM ADULTOS I - Introdução...5 II - Conceitos...6 III - Diagnósticos e Procedimentos Iniciais...6 IV - Suporte Básico de Vida...9 V - Suporte Avançado de Vida...18 VI - Medicamentos usados na PCR...26 VII - Cuidados Pós-reanimação...30 VIII - Transporte do Paciente...32 IX - Ressuscitação Cerebral...32 X - Atribuição de cada profissional na PCR...34 XI - Material e equipamento que uma Unidade Móvel deve conter...37 XII - Precauções universais no atendimento de emergência...38 XIII - Atendimento nas situações de PCR...39 XIV - Particularidades nas unidades hospitalares...40 I - INTRODUÇÃO Este manual leva em conta as características do Hospital Sírio-Libanês e destina-se a contribuir para uma melhor coordenação das ações no atendimento à Parada Cardio- Rrrespiratória (PCR) em ambiente hospitalar. Ele é dirigido ao pessoal médico, equipe de enfermagem, de fisioterapia e aos demais funcionários. Na elaboração deste manual foi considerado que as pessoas envolvidas têm um mínimo de conhecimento teórico e prático prévio, assim como habilidades para utilização de materiais e equipamentos de uso comum ou específico nas situações de PCR. A padronização tem por objetivo tornar rápido e organizado o atendimento, aumentando a chance de sucesso das manobras de Ressuscitação Cardiopulmonar (RCP), sem estresse nem desgaste dos profissionais encarregados desta função. Muitas das recomendações aqui contidas certamente serão modificadas à medida que, em futuro próximo, ocorra nova padronização internacional. Estas modificações serão sempre fruto do reconhecimento consensual da eficácia demonstrada, em trabalhos clínicos e experimentais, de novas técnicas e novas atitudes terapêuticas na ressuscitação. 1
2 II - CONCEITOS PARADA CARDIO-RESPIRATÓRIA (PCR) Interrupção súbita e brusca da circulação sistêmica e da respiração. MORTE BIOLÓGICA IRREVERSÍVEL Deterioração irreversível dos órgãos e sistemas, que se segue à PCR, quando não se instituem as manobras de circulação e oxigenação. MORTE ENCEFÁLICA Necrose do tronco e do córtex cerebral pela falta de oxigenação por mais de 5 minutos. III - DIAGNÓSTICO E PROCEDIMENTOS INICIAIS A constatação imediata da PCR, assim como o reconhecimento da gravidade da situação, é de fundamental importância, pois permite iniciar prontamente as manobras de reanimação, antes mesmo da chegada de outras pessoas e de equipamento adequado. Evita-se, dessa forma, uma maior deterioração do sistema nervoso central (SNC) e de outros órgãos nobres. A) SITUAÇÕES COM MAIOR RISCO DE EVOLUIR PARA UMA PCR Cardiopatias (destas, a doença aterosclerótica coronária é a mais importante) Hipertensão arterial Diabetes Antecedentes familiares de morte súbita Anóxia Afogamento Pneumotórax hipertensivo Hemopericárdio Choque Obstrução das vias aéreas Broncoespasmo Reação anafilática B) PRINCIPAIS SINAIS E SINTOMAS QUE PRECEDEM UMA PCR Dor torácica Sudorese Palpitações Tontura Escurecimento visual Perda de consciência Alterações neurológicas Sinais de baixo débito cardíaco 2
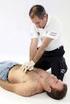
3 Sangramento C) SINAIS CLÍNICOS DE UMA PCR Inconsciência Ausência de movimentos respiratórios Solicitar ajuda / desfibrilador / monitor PROCEDIMENTOS INICIAIS APÓS O RECONHECIMENTO DE UMA PCR Colocar a vítima em decúbito dorsal horizontal, em uma superfície plana e dura Manter a cabeça e o tórax no mesmo plano Iniciar suporte básico de vida (ABCD primário) Obs.: Em algumas situações bem definidas deve-se adotar o sistema de chamar rápido e não o de chamar primeiro. São situações nas quais indica-se um minuto de RCP antes de chamar por ajuda: Obstrução de vias aéreas por corpo estranho Intoxicação por drogas Trauma Parada respiratória IV - SUPORTE BÁSICO DE VIDA Consiste em iniciar imediatamente manobras que restituam a oxigenação e a circulação em órgãos nobres (coração e cérebro), seguindo-se uma seqüência denominada ABCD primário (Algoritmo 1- ABCD primário): A) ABERTURA DAS VIAS AÉREAS Alinhamento da cabeça com o tronco Inclinação da cabeça e elevação do queixo Elevação da mandíbula Com o relaxamento da musculatura, a base da língua poderá obstruir as vias aéreas, situação comum em pessoas inconscientes (Figura 1a e 1b). Deve-se atentar para a presença de corpos estranhos (dentadura, por exemplo), que deverão ser retirados das vias aéreas, quando visíveis. Obs.: Nos casos de trauma em que pode haver acometimento da coluna cervical, deve-se ficar atento para não se mobilizar o pescoço. Nesse caso, para abrir a via aérea deve-se apenas elevar a mandíbula.(figura 2) B) RESPIRAÇÃO / VENTILAÇÃO Se, após a abertura das vias aéreas, o paciente não respirar espontaneamente VER, OUVIR e SENTIR (Figura 3), deve-se iniciar a ventilação boca-a-boca, caso não se disponha de máscara para respiração boca-máscara (fig. 4a) ou bolsa-valva-máscara (fig. 4b). [EP1] Comentário: A diretriz nova recomenda que, em não conseguindo ventilar com a tração da mandíbula, deve-se fazer inclinação da cabeça e elevação do queixo, tomando cuidado para não hiperestender. A prioridade é ventilar. Ventilação Boca-a-boca 3
4 Após ocluir as asas do nariz da vítima com a mão que mantém a extensão da cabeça, realiza-se uma inspiração normal e em seguida colocam-se os lábios ao redor da boca da vítima, insuflando, por duas vezes, um volume de ar suficiente para provocar uma expansão visível do tórax, com duração de 1 segundo. Em crianças pequenas, a insuflação de ar pode ser feita com a boca do reanimador cobrindo a boca e o nariz da vítima, também com duração aproximada de 1 segundo. Deve-se, em todas essas situações, evitar o escape de ar expirado pelo reanimador, mantendo-se uma oclusão adequada. A freqüência deve ser de 10 a 12 ventilações por minuto, se a vítima tiver circulação espontânea (presença de pulso). C) ASSISTÊNCIA CIRCULATÓRIA No paciente com ausência de pulso, deve ser aplicada a compressão torácica externa (massagem cardíaca externa), que consiste na aplicação rítmica de pressão sobre o tórax, com uma freqüência de 100 vezes por minuto. Quando bem executado, esse procedimento promoverá uma circulação de sangue adequada para os órgãos mais nobres. Para maior eficiência das compressões e menor incidência de complicações, alguns detalhes devem ser observados: a) As mãos devem ser colocadas no meio do tórax, no ponto em que a linha intermamilar cruza com o esterno. Apoiando-se com a região das eminências tenar e hipotenar de uma das mãos, colocar uma sobre a outra, evitando encostar os dedos no tórax do paciente (Figura 5); b) Exerça uma pressão (com a ajuda do peso do corpo) que proporcione uma depressão do esterno de cerca de 4 a 5 cm; c) Os braços do reanimador devem ser mantidos estendidos, mantendo-se uma pressão perpendicular sobre o tórax do paciente (Figura 6); d) Uma vez posicionadas, as mãos não devem ser afastadas do tórax ou mudadas de posição e) Deve-se permitir o retorno completo do tórax, a cada compressão. A obediência estrita a essas técnicas torna a manobra eficiente e previne ocorrências iatrogênicas como fratura de costelas, pneumotórax e hemotórax, que comprometem o sucesso da reanimação. O conjunto: ventilação/compressão torácica é denominado de manobras de ressuscitação cardiopulmonar (RCP). Independente da presença de um ou mais socorristas, ela deve ser sincronizada em 30 compressões para 2 ventilações. Em crianças com mais de 1 ano, até o início da adolescência, as compressões torácicas devem ser feitas na mesma posição do adulto, mas com apenas uma das mãos. Em crianças com menos de 1 ano, as compressões são feitas com os dedos médio e indicador, imediatamente abaixo da linha intermamilar. A relação compressão-ventilação, em qualquer uma destas faixas de idade, deve ser de 30:2 para o socorrista sozinho ou 15:2, quando houver dois profissionais de saúde treinados. Observação: Embora experimentalmente tenha sido demonstrado que a toracotomia com massagem direta no coração, aplicada precocemente, melhora a sobrevida, estudos clínicos não têm confirmado os mesmos benefícios quando esta técnica é aplicada após esforços com compressão torácica externa. Assim, não se justifica a adoção de tal técnica de reanimação, a não ser em algumas situações especiais: Trauma torácico penetrante; Hipotermia, tamponamento pericárdico, hemorragia abdominal; Deformidade torácica; Trauma penetrante de abdômen; Trauma fechado do tórax 4
5 D) DESFIBRILAÇÃO Considerado como parte integrante do suporte básico de vida, é o terceiro elo da Cadeia de Sobrevivência. Pode ser realizada com um desfibrilador manual a operação e a interpretação do ritmo é feita pelo socorrista ou com desfibrilador externo semi-automático (DEA) a operação é orientada pelo aparelho, executada pelo operador e a interpretação é feita pelo aparelho. (Figuras 7a e 7b) A desfibrilação está sempre indicada na fibrilação ventricular e na taquicardia ventricular sem pulso, o mais precoce possível. Esse é o fundamento básico do ensinamento do ACLS, antes mesmo de se iniciar qualquer manobra de ressuscitação. Em outras situações, na ausência de desfibrilador/monitor, o ABC deve ser iniciado e mantido até que se faça o diagnóstico da causa da PCR. De fácil operação, os DEAs podem ser utilizados por profissionais não médicos, leigos e até por crianças. Essas características fazem com que sua presença seja importante em locais de grande concentração de pessoas, como estádios, shoppings e até hospitais, onde, por exemplo, não se pode ter um carrinho de parada e um médico de plantão em cada andar ou em cada unidade. Cada DEA é preparado com uma tecnologia de onda elétrica diferente, de acordo com o seu fabricante, em geral com ondas bifásicas fixas ou escalonadas. Para sua operação, basta seguir as instruções (vocalizadas) dadas pelo próprio aparelho. Mais conhecidos, os desfibriladores manuais necessitam de uma pessoa treinada para a sua operação e, por enquanto, no Brasil, essa pessoa deve ser um médico. Isso pode dificultar ou atrasar a desfibrilação da vítima em PCR, enfraquecendo a Corrente de Sobrevivência. A tecnologia de onda elétrica dos desfibriladores manuais também pode ser monofásica ou bifásica. Porém, quem seleciona a carga a ser utilizada após a interpretação do ritmo, é o operador. Outros fatores que podem influenciar no sucesso da desfibrilação são: energia administrada, tamanho das pás (para adulto, 8 a 12 cm de diâmetro; para criança, 4,5 cm), tamanho do tórax do paciente, condições do miocárdio, distúrbios de ph e eletrolíticos, de oxigenação e tempo de fibrilação. No adulto, as energias recomendadas são de 360 J para desfibriladores monofásicos ou 120 a 200 J para os bifásicos, dependendo do fabricante. Na dúvida de qual nível de energia bifásica deve ser utilizado, optar por 200 J. Em crianças, utilizam-se 2 joules/kg de peso para o choque inicial e 4 joules/kg para os subseqüentes. V - SUPORTE AVANÇADO DE VIDA O suporte avançado de vida (SAV) consiste no ABCD secundário, que ocorre após o suporte básico de vida (SBV). Nele, utilizam-se equipamentos adequados para maior oxigenação e ventilação, associados ao uso de medicamentos e à busca do diagnóstico. A) ESTABELECER VIA AÉREA DEFINITIVA A ventilação boca-a-boca oferece uma concentração de oxigênio de 16 a 17%. A utilização do sistema bolsa-válvula-máscara, adequada ao tamanho do paciente e ligado a uma fonte de oxigênio com 10 l/min, permite obter uma concentração de 100% de O 2 (quando bem adaptada ao rosto do paciente, para evitar vazamentos). Quando tecnicamente bem realizado, este procedimento possibilita uma ventilação efetiva. Seu maior inconveniente é a distensão gástrica, o que dificulta a expansibilidade do diafragma, diminuindo o volume corrente e facilitando a aspiração do conteúdo gástrico. Deve-se, então, proceder à intubação oro ou nasotraqueal, ou, na dificuldade de realização desta, pode-se optar pela colocação de uma máscara laríngea ou de um combitubo. INTUBAÇÃO TRAQUEAL 5
6 A intubação traqueal deve ser realizada, quando possível, por pessoa experiente. Cada tentativa não pode exceder 30 segundos e não devem ser interrompidas as compressões torácicas. A técnica de intubação consiste em introduzir, dentro da traquéia, um tubo de tamanho adequado ao corpo do paciente. Com o laringoscópio previamente testado na mão esquerda, introduz-se a lâmina até a valécula e traciona-se o cabo do laringoscópio para cima e para frente. Com a glote aberta e visualizando as cordas vocais, pode-se introduzir na traquéia, com a outra mão, a sonda com o cuff previamente testado. (Figura 8) Vantagens da intubação traqueal a) Isola a via respiratória, prevenindo a aspiração de conteúdo gástrico; b) Permite a ventilação com pressões menos elevadas e sem necessidade de sincronismo, evitando o risco de barotraumas e de distensão gástrica; c) Funciona como via de acesso alternativa para a administração de medicamentos; o uso desta via para administração de drogas é desenfatizado em virtude da possibilidade do uso de via alternativa mais eficiente, como a via intra-óssea. B) VENTILAÇÃO Logo após a intubação deve-se testar a posição do tubo dentro da traquéia. Inicia-se a ausculta pelo epigástrio, segue-se a do pulmão esquerdo e depois do direito. Estando em posição correta, insuflar o cuff e fixar a sonda com muito cuidado. NÃO SE USA VENTILADOR MECÂNICO DURANTE AS MANOBRAS DE REANIMAÇÃO. C) CIRCULAÇÃO (ACESSO VENOSO E MONITORAÇÃO) Se o paciente não dispuser de um acesso venoso previamente à PCR, deve-se obter rapidamente esse acesso, preferencialmente periférico e nos membros superiores (veia antecubital). Em situações em que não se consegue acesso venoso periférico, a via intra-óssea (IO), colocada em região de crista ilíaca ou 2 cm abaixo da tuberosidade da tíbia, é a via alternativa de escolha. Caso não seja possível a sua implantação, a injeção imediata de medicamentos, como Narcan, Adrenalina, Lidocaína e Atropina, pode ser feita através do tubo endotraqueal, seguida de 3 a 4 ventilações amplas. Nessa situação, deve-se utilizar o dobro da dose preconizada no uso IV. Sempre lavar o tubo com 10 ml de solução salina para ajudar a difundir mais o medicamento. Se disponível, pode-se levar o medicamento através de um intracath passando-o pelo tudo traqueal até o parênquima pulmonar. A obtenção de veia central com intracath, pela jugular ou subclávia pode ser tentada durante o atendimento como medida de exceção e após o esgotamento das todas as tentativas de estabelecimento de outras vias para administração de drogas (intra-óssea ou pelo tubo traqueal). A monitoração deve ser feita, inicialmente, com as duas pás do desfibrilador, o que permite a desfibrilação imediata. Após este momento, e com o equipamento apropriado, procede-se imediatamente à monitoração do ritmo cardíaco, seguindo-se a orientação do fabricante do monitor utilizado. Através da monitorização pode-se identificar a modalidade elétrica da PCR, essa diferenciação implica condutas ligeiramente diferentes (Algoritmos 2, 3 e 4), principalmente no item D do ABCD (tanto primário quanto secundário). As modalidades elétricas da PCR são: a) Fibrilação Ventricular (FV) Nesta arritmia o traçado eletrocardiográfico apresenta-se ondulante, assimétrico e de amplitude variável. Deve-se ter o cuidado de não confundir interferência elétrica com fibrilação ventricular. A constatação de fibrilação ventricular prioriza a desfibrilação antes de qualquer outra conduta (Figura 9a); 6
7 b) Taquicardia Ventricular sem Pulso (TV) Ritmo taquicárdico com complexos QRS alargados e aberrantes, mas com morfologia e freqüência regulares (Figura 9b); c) Assistolia Ausência total de atividade elétrica do coração. Não pode ser confundida com desconexão de um eletrodo ou ondas fibrilatórias finas perpendiculares à linha que une dois eletrodos. d) Atividade Elétrica sem Pulso Nesta situação, embora não se detectem pulsos, encontra-se no monitor uma atividade elétrica organizada, geralmente com complexos largos e bizarros. Apesar do mau prognóstico, algumas causas (hipovolemia grave, hipoxemia, pneumotórax hipertensivo, tamponamento cardíaco, hipotermia, embolia pulmonar, hipercalemia, hipocalemia, hipoglicemia, intoxicação por medicamentos tricíclicos, digital, betabloqueadores, bloqueadores de canal de cálcio e vagotinismo), quando corrigidas, podem tornar o quadro reversível. D) MEDICAMENTOS E DIAGNÓSTICO DIFERENCIAL O diagnóstico da mais provável causa da PCR é fundamental para uma RCP mais eficaz, já que algumas delas podem ser facilmente revertidas. (Algoritmos 2, 3 e 4) Após a administração de um medicamento, deve-se sempre proceder à infusão de 20 ml de solução salina seguida da elevação do braço por alguns segundos. Essa medida visa a facilitar a chegada do medicamento ao coração, evitando que sua ação se perca ainda nos vasos periféricos. VI MEDICAMENTOS UTILIZADOS NA PCR Aplicados em conjunto com as manobras de RCP, os medicamentos favorecem o retorno da circulação espontânea (RCE). Podem contribuir, também, para a regularização do ritmo cardíaco e são utilizados para a manutenção de um funcionamento satisfatório do sistema cardiorrespiratório. 1) Adrenalina Utilizada em todos os casos de PCR. Seu efeito vasoconstritor periférico intenso aumenta a pressão na aorta, melhorando o fluxo coronariano e cerebral. A dose recomendada é de 1 mg IV repetida a cada 3 ou 5 min. Em crianças utiliza-se 0,01 mg/kg/dose, normalmente, diluindo-se 1 ampola em 10 ml de água destilada ou solução glicosada a 5% (0,1 ml/kg/dose). Não administrar juntamente com soluções alcalinas. Lembrar, que, se não for possível a infusão IV ou IO, utilizar o dobro das doses por via endotraqueal, seguida de um bolo de 10 ml de solução salina. 2) Vasopressina Outro potente vasoconstrictor, tão eficaz quanto a adrenalina e com menos efeitos negativos para o coração. Tem uma duração mais longa (10 a 20 min). Pode ser utilizada em todas as modalidades de PCR, no lugar da primeira ou da segunda dose de epinefrina. Além da via IV, pode ser administrada por via intra-óssea, em dose única de 40 UI. Obs: Não disponível comercialmente 3) Atropina Pelo seu efeito de bloqueio vagal, é utilizada nas bradicardias acentuadas e nos bloqueios atrioventriculares (BAV). Também utilizada na assistolia e na Atividade Elétrica sem Pulso. A dose recomendada é de 0,5 a 1 mg IV/IO em intervalos de 3 a 5 min. Em crianças usa-se 0,02 mg/kg/dose. Deve-se evitar dose total maior que 0,04 mg/kg. 4) Lidocaína 7
8 Aumenta o limiar de FV e de excitabilidade dos ventrículos. Está indicada nos casos de FV/TV sem pulso, que não respondem ao choque elétrico ou ainda em outras taquicardias, como a taquicardia ventricular com pulso. A dose recomendada é de 1 a 1,5 mg/kg IV em bolus, podendo ser repetida metade dessa dose a cada 5 ou 10 min, num total de até 3 mg/kg. Uma dose de manutenção (2 a 4 mg/min) é sempre necessária após a reversão de uma FV/TV. Os efeitos colaterais, principalmente em idosos, são: vertigem, bradicardia, BAV e assistolia. 5) Amiodarona Está indicada numa série de arritmias, tanto ventriculares como supraventriculares. Na PCR, tem indicação como droga de auxílio no controle e reversão da FV/TV sem pulso. Na PCR, a dose é de 300 mg IV em bolus seguida, se necessário, de outra dose de 150 mg após 3 a 5 min. A dose de manutenção é de 360 mg em 6 horas, seguidas de 540 mg em 18 horas. A dose máxima nas 24 horas é de 2,2 g. 6) Sais de Cálcio Utilizados apenas quando ocorre hipocalcemia, hipercalemia ou hipermagnesemia ou na intoxicação por bloqueadores dos canais de cálcio. A dose de gluconato de cálcio a 10% é de 5 a 10 ml/ev lentamente ou cloreto de cálcio a 10%, 2,5 a 5 ml/ev, repetindo-se a dose a cada 10 minutos, se necessário. 7) Magnésio (sulfato de magnésio) A sua deficiência está associada a arritmias cardíacas, sintomas de ICC e morte súbita. Sua correção deve ser realizada em pacientes com FV ou TV refratária e recorrente associadas à hipomagnesemia. A dose utilizada é de 1 a 2 g diluídos em 100 ml de SG 5% e administrado em 5 a 60 minutos. 8) Bicarbonato de Sódio Não há indicação formal para o seu uso em PCR. Pelo contrário, efeitos colaterais têm sido apontados com o uso dessa substância. Como durante a PCR a acidose é láctica e dependente da ausência de ventilação, o restabelecimento desta costuma ser suficiente para corrigir o equilíbrio ácido-básico. Em algumas situações causadoras da PCR acidose metabólica, hipercalemia, intoxicação exógena por tricíclicos e, ainda, quando não se obtêm sucesso na reanimação com desfibrilação e intervenções farmacológicas, na assistolia e atividade elétrica sem pulso, seu uso está indicado na dose de 1 meq/kg a cada 10 min, sempre guiado pela gasometria arterial. OBSERVAÇÕES 1. Medicamentos como noradrenalina, dopamina ou dobutamina são utilizadas logo após a reanimação com a finalidade de se manterem estáveis as condições hemodinâmicas do paciente. 2. A reposição volêmica rápida está indicada em situações em que a PCR for desencadeada por trauma, grandes hemorragias ou perdas volêmicas evidentes. VII - CUIDADOS PÓS-REANIMAÇÃO Com o sucesso das manobras de reanimação, ainda no local da PCR, todo cuidado deve ser tomado no sentido de vigiar o paciente, prevenindo-se, por exemplo, a recorrência imediata de fibrilação ventricular secundária a hipóxia, hipotensão ou ação de medicamentos que estão sendo utilizados no momento. Algumas medidas devem ser tomadas para estabilizar o paciente antes de encaminhá-lo a uma Unidade de Tratamento Intensivo. 8
9 As medidas gerais após RCP incluem: Exame clínico completo Sinais vitais, condições de perfusão de extremidades, ausculta pulmonar, nível de consciência, etc.; Monitoração cardíaca contínua e ECG completo Comparar com traçados anteriores; Acesso venoso Caso aquele obtido durante a RCP seja precário deve-se obter, com técnica adequada, uma veia central com intracath ou dissecção; Outros procedimentos invasivos, que foram realizados de forma apressada, podem agora ser reavaliados e, se necessário, substituídos. Cânula endotraqueal, cabo de marca-passo, etc.; Radiografia do tórax Útil na visualização da cânula e do cateter central, para detecção de eventual pneumotórax ou ainda para avaliação das condições do parênquima pulmonar; Exames laboratoriais para avaliação do paciente após RCP ou para eventual diagnóstico da condição prévia que levou à PCR; Medicamentos para manutenção das condições hemodinâmicas do paciente podem ser utilizados neste momento A dopamina na dose de 5 a 15 g/kg/min, a dobutamina na dose de 5 a 15 g/kg/min ou a noradrenalina (que possui potente efeito vasoconstritor) na dose inicial de 0,03 g/kg/min. VIII TRANSPORTE DO PACIENTE O médico que está coordenando o atendimento à PCR decide o momento do transporte, levando em conta as informações e as opiniões da enfermeira e da fisioterapeuta quanto à estabilização dos parâmetros vitais e de condições adequadas para o recebimento do paciente na UTI. Deve-se incluir o planejamento logístico do transporte, como a disponibilidade do elevador, por exemplo. É necessária estrita vigilância durante o transporte para que não ocorram lamentáveis acidentes como extubação, obstrução da cânula, desconexão de equipos, infusão rápida de drogas vasoativas, etc. IX RESSUSCITAÇÃO CEREBRAL A lesão cerebral após PCR é secundária aos seguintes mecanismos: espasmos de vasos cerebrais que levam à hipoperfusão e conseqüente isquemia, liberação de radicais livres ou ainda excesso de cálcio intracelular. Algumas medidas terapêuticas têm sido propostas no sentido de reduzir o consumo de oxigênio pelo cérebro e preservar a função dos neurônios: bloqueadores de cálcio, queladores de radicais livres de oxigênio, anticoagulação, hipotermia, barbitúricos, soluções hiperosmóticas, etc. Todas elas, no entanto, encontram-se ainda em experimentação e não há confirmação da sua eficiência clínica. A manutenção da pressão de perfusão cerebral é a medida de maior importância para a preservação do SNC. Embora as compressões torácicas externas, durante a RCP, mantenham fluxo cerebral abaixo do normal, este é suficiente para restaurar as funções dos neurônios, recuperando os estoques de fosfato de alta energia. Não há, no momento, nenhuma medida farmacológica específica para a preservação do SNC. Assim, o cuidado intensivo orientado para o cérebro constitui-se num grupo de medidas, resumidas abaixo, que no seu conjunto aumentam a possibilidade de recuperação cerebral. Início rápido e adequado do SBV e do SAV 9
10 Uso do desfibrilador por leigos Uso adequado dos medicamentos durante a RCP Uso da massagem cardíaca interna, quando indicada Estimulação de curtos períodos de hipertensão na recuperação dos batimentos cardíacos. Em seguida, manutenção de níveis normais ou discretamente elevados da PA Evitar vigorosamente a hipertermia. Indução de hipotermia leve (32-35º C) até a 6ª hora após retorno da circulação espontânea (iniciar hipotermia somente na UTI) Elevação da cabeça a 30 graus po 2 arterial > 100 mmhg e pco 2 < 35 mmhg Sedação e imobilização; se necessário, uso de curarização. Ventilação controlada Reposição volêmica com solução salina (10 ml/kg) Evitar tosse e aspiração traqueal prolongada Evitar hiper / hipoglicemia Manutenção de hematócrito entre 30 e 35% Suporte nutricional X - ATRIBUIÇÃO DE CADA PROFISSIONAL NO ATENDIMENTO À PCR Qualquer pessoa que constata uma PCR tem por obrigação iniciar as manobras de atendimento e solicitar ajuda. Conceitualmente a formação da equipe de atendimento está vinculada ao local do hospital onde ocorreu a PCR (PA, UTI, UCG, UCC, Centro de Oncologia, Centro Cirúrgico, Unidade de Internação, Hemodiálise ou Centro Diagnóstico). Ainda dentro desse conceito e de acordo com a orientação da American Heart Association (AHA), a equipe de atendimento deve dispor de cinco elementos assim distribuídos: Um na ventilação Um na compressão torácica Um anotador de medicamentos e de tempo Um na manipulação dos medicamentos Um no comando, próximo ao monitor/ecg (geralmente é o primeiro profissional mais graduado a chegar) Dentro da realidade da nossa Instituição, procuramos padronizar as funções dessas pessoas com atribuições mais específicas, tornando o atendimento mais eficiente e rápido. O auxiliar e o técnico de enfermagem Precisa estar treinado para a constatação de uma PCR e conhecer as manobras de suporte básico de vida. Ele auxilia a enfermeira neste atendimento inicial e fica à sua disposição para as seguintes tarefas: Aproximação do carro de emergência Preparo da medicação 10
11 Obtenção de via de acesso venoso A enfermeira Inicia as manobras de suporte avançado de vida com ajuda dos auxiliares, coordenando suas ações. Instala o monitor, no caso de não haver possibilidade ou necessidade de realizar a desfibrilação, ou quando a primeira desfibrilação não teve sucesso. Auxilia o médico nas manobras de RCP, assumindo a ventilação ou a compressão torácica Obs.: Cabe à enfermeira verificar diariamente o funcionamento do monitor/desfibrilador e o material do carrinho de parada cardio-respiratória mensalmente e após o seu uso. A fisioterapeuta Ao chegar no local da PCR, assume a ventilação e auxilia o médico na intubação e na utilização do respirador artificial. Obtém, quando determinado pelo médico, amostras para gasometria arterial ou venosa. O médico Procede de imediato à desfibrilação em caso de FV e assume a coordenação das manobras de ressuscitação, fazendo uma rápida revisão dos procedimentos já adotados e sua eficácia. Prescreve a medicação. Procede à intubação após a primeira desfibrilação ou quando possível, tratando-se de assistolia ou atividade elétrica sem pulso. Deve ter o controle do que está sendo utilizado, o controle do tempo de PCR, do tempo entre uma dose e outra das várias medicações utilizadas e do número de desfibrilações efetuadas e suas cargas. Obs.: Cabe ainda ao médico determinar o momento de cessar as manobras de reanimação. O agente de transporte Providencia ou auxilia na obtenção de equipamentos e/ou materiais necessários como, por exemplo, desfibrilador e ventiladores. Ajuda no transporte de paciente após a reanimação. XI MATERIAL E EQUIPAMENTO QUE UMA UNIDADE MÓVEL DE REANIMAÇÃO DEVE CONTER MATERIAL NECESSÁRIO PARA VENTILAÇÃO E OXIGENAÇÃO Bolsa-válvula-máscara (nos seus vários tamanhos) Sondas para aspiração de secreções Sondas para manutenção de vias aéreas Sondas endotraqueais de diversos tamanhos Material para intubação: laringoscópio (diversos tamanhos e para criança); xilocaína spray e gel; mandril; seringas (várias medidas); gaze, etc MATERIAL PARA ACESSO VENOSO E DISPOSITIVO PARA INFUSÃO Escalpe; jelco; butterfly e intracath (com todo o material para a introdução) Equipos de micro e macrogotas Soros glicosado e fisiológico Agulha de punção intra-óssea (Discutir) EQUIPAMENTO PARA MONITORAÇÃO, DESFIBRILAÇÃO E MARCA-PASSO. TÁBUA PARA PROPORCIONAR UMA SUPERFÍCIE PLANA E RÍGIDA NA REANIMAÇÃO DE PACIENTES ACAMADOS 11
12 MEDICAMENTOS DE USO NA RCP Adrenalina Vasopressina Atropina Amiodarona Solução de bicarbonato Lidocaína Dopamina Dobutamina Noradrenalina Nitroprussiato de sódio Aminofilina Flebocortid Glicose a 50% Morfina Gluconato de cálcio Água destilada XII PRECAUÇÕES UNIVERSAIS NO ATENDIMENTO DE EMERGÊNCIA Em cada unidade e/ou carrinho de parada, há material de uso obrigatório nos procedimentos de reanimação: Luvas de procedimento para punção venosa, administração de medicação, aspiração de cavidade oral, etc. Óculos e máscara de proteção ocular e facial para intubação e aspiração traqueal, se houver secreção abundante ou risco conhecido. Aventais, caso haja probabilidade de drenagens ou indicação precisa prévia XIII ATENDIMENTO NAS SITUAÇÕES DE PCR Ocorrendo uma situação de emergência franca ou potencial, é necessária máxima harmonia na atuação dos diversos membros da equipe de atendimento. Para isso, pressupõe-se números adequados de profissionais devidamente treinados e integrados na assistência a ser prestada. Grande parte do transtorno ocorrido durante o atendimento nestas situações emergenciais é resultante de: [EP2] Comentário: Poderíamos pensar na adoção das poket-masks nos carrinhos de parada ou mesmo ao lado de cada leito. Nos EEUU o atendimento inicial é realizado sempre com elas o curso novo do ACLS vai treinar o seu uso pelo profissional de saúde. Falta de previsão dos acontecimentos; Falta de equilíbrio emocional, principalmente do líder do grupo; Falta de organização do ambiente; Falta de conhecimento e confiança nos recursos disponíveis; Falta de priorização de alguns passos; Falta ou excesso de pessoal; Principalmente, erros na divisão de funções entre os componentes da equipe durante o atendimento (quando mais de uma pessoa executa uma atividade, enquanto outra atividade deixa de ser realizada). Este roteiro teve o objetivo de organizar a dinâmica da equipe multidisciplinar durante as situações de emergência. Baseada neste modelo e nas características peculiares de seus pacientes, cada unidade deve compor seu roteiro específico de atendimento. 12
13 XIV PARTICULARIDADES DAS UNIDADES HOSPITALARES 1. UNIDADE DE INTERNAÇÃO UCSI - REPOUSO - AMBULATÓRIO - CEMEF A Unidade de Internação abrange um conjunto de elementos destinados a receber pacientes adultos e infantis para diagnóstico e tratamento, incluindo assistência de uma equipe multiprofissional com a finalidade de promover, ininterruptamente, cuidados integrais individualizados. Os pacientes encontram-se sob tratamentos clínico e/ou cirúrgico, geralmente em estado de saúde estável. Portanto, as emergências tornam-se episódios menos freqüentes e às vezes não previstos pela equipe de saúde. A diversidade de pacientes, com vários tipos de doença e tratamento, faz com que a enfermeira necessite ter um conhecimento amplo e uma tomada de decisão rápida diante de situações de emergência, uma vez que não se conta com um médico permanentemente no setor. A ocorrência de uma PCR nessa Unidade deve desencadear um processo de atendimento ágil e eficaz, visando à manutenção do bem-estar não só do paciente, mas também de familiares, já que um acompanhante sempre permanece no apartamento. É uma situação de estresse, que pode e deve ser amenizada através de treinamentos exaustivos e simulações. O procedimento padrão de atendimento de emergência é demonstrado no fluxograma do código azul. No caso de PCR no Centro de Medicina Esportiva e Fisioterapia (CEMEF) localizado no andar intermediário além do acionamento do Código Azul, a enfermagem da UCC deve ser avisada para participar do atendimento. 2. UNIDADE DE ONCOLOGIA E TRANSPLANTE DE MEDULA ÓSSEA Esta Unidade destina-se a receber pacientes para tratamento oncológico e transplante de medula óssea. Tem assistência de enfermagem prestadora de cuidados especializados e conta com maior apoio do médico plantonista e da fisioterapia. Em algumas fases do tratamento, o paciente às vezes apresenta situações clínicas de maior instabilidade, que podem evoluir para uma PCR. Como a Unidade não conta com a presença de médico 24 horas, são de fundamental importância a avaliação e a observação pela enfermeira, assim como o domínio por parte de toda a equipe de sistematização do atendimento. No atendimento de situações emergenciais, a equipe deve estar atenta às complicações inerentes à própria doença e ao tratamento, tais como neutropenia e plaquetopenia, que geram necessidade de cuidados especiais na execução dos procedimentos invasivos (intubação, punções venosas, compressão cardíaca). O procedimento padrão de atendimento de emergência é demonstrado no fluxograma do código azul. 3. UTI UCC - UCG As unidades de pacientes críticos são estruturadas para prover maior nível de cuidado e vigilância a seus pacientes. Dessa forma, especialmente na Unidade Crítica Cardiológica e UTI, o fator surpresa das emergências é reduzido pela existência de monitoração constante, e pela própria finalidade destas unidades: detectar e intervir preventivamente nas situações potencialmente graves. Essa monitoração favorece um atendimento de SAV mais rápido, já que em relação ao SBV o tempo deve ser igual ao das unidades de internação. Outra característica dessas unidades é que muitos dos procedimentos do SAV já podem estar presentes quando do início do atendimento, como, por exemplo, paciente já intubado. 4. PRONTO-ATENDIMENTO O setor de Pronto-Atendimento destina-se a assistir pacientes externos com as mais diversas condições de saúde/doença. Quando abordamos a chegada de um paciente em PCR ao Pronto-Atendimento, nos deparamos muitas vezes com a falta de informação sobre a história, doenças predisponentes ou motivo da ocorrência. Isto coloca em evidência a necessidade de agilidade, destreza e preparo técnico da equipe que desempenha ações imediatas e sincronizadas. De maneira geral, o atendimento não apresenta diferenças em relação ao já discutido anteriormente. É necessário, no entanto, lembrar alguns detalhes, como por exemplo: não 13
14 transportar o paciente para a sala de emergência se estiver em PCR; atendê-lo no local e depois transferir. 5. CENTRO CIRÚRGICO Lembrar que as causas mais freqüentes que podem levar um paciente à PCR neste setor são: hipovolemia devida a sangramentos; depressão respiratória devida aos medicamentos utilizados na anestesia; arritmias; distúrbios eletrolíticos; hipotermia e obstrução das vias aéreas, por sonolência excessiva ou por desvio da traquéia (obstrução mecânica). Nesses eventos, os pacientes também estão potencialmente com medidas de SAV já presentes. 6. CENTRO DE DIAGNÓSTICOS O Centro de Diagnósticos abrange um conjunto de serviços destinados a receber pacientes externos e internos, adultos e crianças, para realização de exames diagnósticos e/ou terapêuticos. Principalmente os pacientes externos podem ser alvo de complicações inerentes aos procedimentos aos quais estão sendo submetidos. Isso ocorre por não se ter em mãos, na maior parte das vezes, dados que caracterizem sua situação clínica atual. Algumas alterações, por vezes graves, também são provocadas por estresse pelo fato desses pacientes estarem dentro do Hospital, sendo manipulados durante os exames etc. Alguns dos procedimentos, em especial os endoscópicos, por utilizarem medicamentos para sedação, podem aumentar o risco de intercorrências cardiorrespiratórias. Em decorrência desses fatores, o Centro de Diagnósticos deve encontrar-se sempre preparado e apto não só para o atendimento das situações de emergência, mas também para o pronto-atendimento. O procedimento padrão para atendimento de emergência nesta Unidade está colocado no fluxograma do Centro de Diagnósticos. Este atendimento refere-se aos serviços do 1º SS. Quanto aos outros, Endoscopia, Medicina Nuclear e Centro de Diagnósticos em Cardiologia (bloco B) utilizam-se do fluxograma do código azul. 7. BANCO DE SANGUE O Banco de Sangue abrange um conjunto de serviços destinados à terapia com sangue e derivados. As situações de parada cardio-respiratória podem acontecer durante a realização de algum tratamento, dadas as próprias condições do paciente ou ainda no processo de doação de sangue. Mediante a constatação de PCR neste setor, o atendimento se dará segundo o fluxograma a seguir. IMAGENS: Algoritmo 1 PAG 10 PAG 11 Figura 1a Obstrução das vias aéreas superiores pelo relaxamento da musculatura. Figura 1b Inclinação da cabeça e elevação do queixo, permitindo a passagem do ar. 14
15 PAG 12 Figura 3 Abertura das vias aéreas e avaliação da ventilação Figura 2 Elevação da mandíbula para abertura das vias aéreas em pacientes vítimas de trauma ou com suspeita de lesão na coluna cervical. Figura 4a - Boca-máscara. Figura 4b - Bolsa-valva-máscara. PAG 15 Figura 5 Posição das mãos para a realização das compressões torácicas. Figura 6 Posicionamento correto para as compressões torácicas. Figura 7a Manual Figura 7b Automático PAG 17 PAG 20 Posição do laringoscópio na intubação orotraqueal. PAG 22 15
16 Algoritmo de atendimento da PCR PCR Iniciar RCP Oxigênio, se possível Acoplar monitor/desfibrilador quando disponível FV/TV sem pulso Sim Checar ritmo Ritmo passível de choque? Não AESP/ Assistolia Aplicar um choque J bifásico 360J monofásico Reiniciar RCP imediatamente Aplicar 5 ciclos de RCP Checar ritmo Ritmo passível de choque? Sim Não Continuar RCP por 5 ciclos Aplicar vasopressor quando acesso EV/IO disponível Epinefrina 1mg/dose; repetir a cada 3-5 min OU Vasopressina 40 UI/dose, substituindo a 1ª ou 2ª dose de epinefrina Considerar Atropina 1mg EV/IO para Assistolia ou AESP com frequência baixa (a cada 3-5 min; dose máxima 3mg) Aplicar 5 ciclos de RCP Continuar RCP enquanto o desfibrilador é carregado Aplicar um choque J bifásico 360J monofásico Reiniciar RCP imediatamente Aplicar vasopressor quando acesso EV/IO disponível Epinefrina 1mg/dose; repetir a cada 3-5 min OU Vasopressina 40 UI/dose, substituindo a 1ª ou 2ª dose de epinefrina Aplicar 5 ciclos de RCP Checar ritmo Ritmo passível de choque? Sim Não Continuar RCP enquanto o desfibrilador é carregado Aplicar um choque J bifásico 360J monofásico Reiniciar RCP imediatamente Considerar antiarrítmico durante RCP Amiodarona: 300mg EV/IO; considerar 2ª dose de 150 mg OU Lidocaína: 1-1,5mg/Kg EV/IO; 0,5-0,75mg/Kg após; máximo de 3 doses ou 3mg/Kg Considera Magnésio: 1-2g EV/IO par torsade de pointes Após 5 ciclos de RCP, vá para o box 5 Checar ritmo Ritmo passível de choque? Sim Box 4 Não Se assitolia, siga para box 10 Se atividade elétrica, cheque por pulso: Se pulso ausente, vá para box 10 Se pulso presente, inicie cuidados pós-pcr Durante a RCP RCP rápida e forte Permitir o retorno do tórax Evitar interrupções na RCP 1 ciclo RCP = 30 compressões x 2 ventilações Evitar hiperventilação Assegurar / confirmar via aérea avançada Após via aérea avançada: 8-10 vetilações/min Compressões contínuas (100/min) Trocar quem comprime a cada 2 minutos Procurar tratar 6H/65T Se ritmo organizado após 2 min de RCP, checar pulso 16
17 Figura 9a e 9b Traçado de uma FV e de uma TV PAG 41 FLUXOGRAMA DE ATENDIMENTO DAS INTERCORRÊNCIAS E ÓBITOS NAS UNIDADES DE INTERNAÇÃO ENFERMEIRA DETECTA INTERCORRÊNCIA EMERGÊNCIA URGÊNCIA NÃO URGÊNCIA NÃO EMERGÊNCIA AVC AGUDO < 6 horas ACIONAR CÓDIGO AZUL * BIPAR PLANTONISTA** AVISAR RESPONSÁVEL EMERGÊNCIA*: CÓDIGO AZUL PLANTONISTA- 7:30 às 13:30 h UCG/ 13:30 às 7:30 h UCC Perda de consciência Ausência de pulso ou respiração. Insuficiência respiratória (sat < 85%, após suplementação de oxigênio); Choque (PAS < 70 mmhg); Taquicardia (Pulso > 150/min) ou bradicardia sintomática (Pulso < 40/min) ACIONAR CÓDIGO VERDE CÓDIGO AZUL 1. A equipe aciona o código azul através da seqüência numérica estabelecida: *21 + nº do apartamento ou ramal do andar (com 4 dígitos/usar 0 na frente se necessário) + 70 e esperar 2 toques de chamada e desligar. 2. A seguir, telefonar para o Ramal 1100 (telefonista) e solicitar acionamento do Código Azul por motivo de segurança. 3. A equipe de enfermagem deve repetir o mesmo procedimento do item 1 após 30 segundos por motivo de segurança. 4. Caso não haja resposta em 2 minutos: ligar para telefonista no Ramal 1100, solicitando anúncio pelo sistema de som - CÓDIGO AZUL NO ANDAR X 5. Solicitar também que a telefonista ligue na Unidade Crítica Cardiológica ou Unidade Crítica Geral (conforme horário estabelecido) e avise o plantonista sobre o CÓDIGO AZUL NO ANDAR X. 17
18 URGÊNCIA**: BIPAR PLANTONISTA ( Ramal)- 7:30 às 13:30 h UCG/ 13:30 às 7:30 h UCC Segunda emergência concomitante Acionar Plantonista do PA Dor torácica aguda; Arritmias agudas; Hipotensão (PAS < 90 mmhg); Dispnéia aguda; Agitação/confusão/Convulsão; Sangramento intenso; Dor súbita e intensa; Constatação de óbito. AVC AGUDO: CÓDIGO VERDE 1. A equipe aciona o código verde através da seqüência numérica estabelecida: *20+ nº do ramal do andar (com 4 dígitos/usar 0 na frente se necessário) + 64 e esperar 2 toques de chamada e desligar. Perda súbita da força muscular ou formigamento de um lado do corpo; Dificuldade súbita para falar e compreender; Perda visual súbita, particularmente de um olho apenas; Súbita tontura e dificuldade de equilíbrio do corpo; Dor de cabeça súbita sem causa aparente. NÃO URGÊNCIA/EMERGÊNCIA Situação clínica sem comprometimento ou risco de vida imediato; Prescrição de exames e medicamentos de uso rotineiro (analgésicos, ansiolíticos e antitérmicos); Confirmar administração de Analgesia/Sedação quando já existe prescrição; Pacientes do Centro de Oncologia durante o plantão diurno (7 às 19 hs, exceto aos Sábados e Domingos)*** Acompanhar administração de medicação eletiva com potencial de reações adversas graves***. *** Entrar em contato com o Residente de Oncologia OBS: Nos casos em que haja dificuldade de contato com o médico assistente, o médico plantonista que realizou o atendimento tem autonomia para indicar a transferência do paciente para uma das unidades de pacientes críticos (UTI, UCC e UCG), sempre que julgar necessário. 18
19 ORIENTAÇÃO DE ATENDIMENTO DE INTERCORRÊNCIAS PARA CRIANÇAS (< 18 ANOS DE IDADE) - EMERGÊNCIA/URGÊNCIA NO 6 o e 7 o B - CHAMAR PLANTONISTA DA UTI PEDIÁTRICA - RAMAL 0886, 0888, 0890 OU BIP Ramal EMERGÊNCIA/URGÊNCIA EM OUTRAS UNIDADES ACIONAR PLANTONISTA DO PA RAMAL 1156, 0751 ou 0752 Perda de consciência Ausência de pulso ou respiração. Insuficiência respiratória (sat < 85%, após suplementação de oxigênio); Choque: PAS - 1 mês < 60 mmhg, 1 mês a 1 ano <70 mmhg, 1 a 10 anos< 70 mmhg + 2 vezes a idade, < 10 anos 90 mmhg; Taquicardia (Pulso > 200/min) ou bradicardia sintomática (Pulso < 60/min) Arritmias agudas; Hipotensão; Dispnéia aguda; Agitação/confusão/Convulsão; Sangramento intenso; Dor súbita e intensa; Hipoglicemia (glicemia capilar < 50); Constatação de óbito. NÃO URGÊNCIA/NÃO EMERGÊNCIA ENTRAR EM CONTATO COM MÉDICO ASSISTENTE Situação clínica sem comprometimento ou risco de vida imediato; Prescrição de exames e medicamentos de uso rotineiro. OBS: Nos casos em que haja dificuldade de contato com o médico assistente, o médico plantonista que realizou o atendimento tem autonomia para indicar a transferência do paciente para uma das unidades de pacientes críticos ou semi-críticos, sempre que julgar necessário. Atualizado em dezembro de PAG 45 PAG 46 Elaboração > Comissão de Ressuscitação Cardiopulmonar do HSL Assessoria Editorial > Comunicação e Marketing Projeto Gráfico > Sérgio Gonzalez 19
RESSUSCITAÇÃO CARDIOPULMONAR
 RESSUSCITAÇÃO CARDIOPULMONAR Conceito de PCR : interrupção súbita da atividade mecânica cardíaca. É a falência cardio-pulmonar aguda que torna insuficiente o fluxo sangüíneo para manter a função cerebral.
RESSUSCITAÇÃO CARDIOPULMONAR Conceito de PCR : interrupção súbita da atividade mecânica cardíaca. É a falência cardio-pulmonar aguda que torna insuficiente o fluxo sangüíneo para manter a função cerebral.
Parada Cardiorrespiratória
 Parada Cardiorrespiratória RCP de Qualidade RCP de Qualidade Fluxo de avaliação Adaptado de Destaques das Atualizações das Diretrizes da AHA 2015 para RCP, AHA - 2015 Fluxo de avaliação Adaptado de Destaques
Parada Cardiorrespiratória RCP de Qualidade RCP de Qualidade Fluxo de avaliação Adaptado de Destaques das Atualizações das Diretrizes da AHA 2015 para RCP, AHA - 2015 Fluxo de avaliação Adaptado de Destaques
PARADA CARDIO RESPIRATÓRIA. Profª Enfª Luzia Bonfim
 PARADA CARDIO RESPIRATÓRIA Profª Enfª Luzia Bonfim PARADA CARDIO RESPIRATÓRIA Interrupção súbita da respiração e da atividade mecânica ventricular útil e suficiente, o que acarreta a inconsciência, ausência
PARADA CARDIO RESPIRATÓRIA Profª Enfª Luzia Bonfim PARADA CARDIO RESPIRATÓRIA Interrupção súbita da respiração e da atividade mecânica ventricular útil e suficiente, o que acarreta a inconsciência, ausência
Curso de Emergências Obstétricas COLAPSO MATERNO
 Curso de Emergências Obstétricas COLAPSO MATERNO ASPECTOS GERAIS Raro mas extremamente grave Vários fatores etiológicos SOBREVIDA FETAL Ressuscitação agressiva SOBREVIDA MATERNA Fator etiológico Ambiente
Curso de Emergências Obstétricas COLAPSO MATERNO ASPECTOS GERAIS Raro mas extremamente grave Vários fatores etiológicos SOBREVIDA FETAL Ressuscitação agressiva SOBREVIDA MATERNA Fator etiológico Ambiente
ASSISTÊNCIA DE ENFERMAGEM NA RCP PEDIÁTRICA ENFA. MA. AMANDA ROSSI MARQUES-CAMARGO
 ASSISTÊNCIA DE ENFERMAGEM NA RCP PEDIÁTRICA ENFA. MA. AMANDA ROSSI MARQUES-CAMARGO ETIOLOGIA Adulto Criança PCR súbita e de origem cardíaca; PCR resulta de insuficiência respiratória e choque O reconhecimento
ASSISTÊNCIA DE ENFERMAGEM NA RCP PEDIÁTRICA ENFA. MA. AMANDA ROSSI MARQUES-CAMARGO ETIOLOGIA Adulto Criança PCR súbita e de origem cardíaca; PCR resulta de insuficiência respiratória e choque O reconhecimento
Manejo da PCR. Sarah Pontes de Barros Leal PET Medicina UFC
 Manejo da PCR Sarah Pontes de Barros Leal PET Medicina UFC Ritmo cardíaco durante a PCR Fibrilação ventricular (60-80%) Taquicardia ventricular sem pulso Bradiarritmia/assistolia Atividade elétrica sem
Manejo da PCR Sarah Pontes de Barros Leal PET Medicina UFC Ritmo cardíaco durante a PCR Fibrilação ventricular (60-80%) Taquicardia ventricular sem pulso Bradiarritmia/assistolia Atividade elétrica sem
ATENDIMENTO A PCR. Prof. Fernando Ramos -Msc 1
 ATENDIMENTO A PCR Prof. Fernando Ramos -Msc 1 HISTÓRICO Primeira reanimação - bíblia Trotar sobre um cavalo com a vítima debruçada sobre este, rolar a vítima sobre um barril 1899 - Prevost e Batelli introduziram
ATENDIMENTO A PCR Prof. Fernando Ramos -Msc 1 HISTÓRICO Primeira reanimação - bíblia Trotar sobre um cavalo com a vítima debruçada sobre este, rolar a vítima sobre um barril 1899 - Prevost e Batelli introduziram
CADA VIDA CONTA. Reconhecido pela: Parceria oficial: Realização:
 CADA VIDA CONTA Reconhecido pela: Parceria oficial: Realização: COLAPSO MATERNO Profa. Arlene Fernandes COLAPSO MATERNO E PCR Incidência 0,05/ 1.000 partos Sobrevida 7% SOBREVIDA FETAL SOBREVIDA MATERNA
CADA VIDA CONTA Reconhecido pela: Parceria oficial: Realização: COLAPSO MATERNO Profa. Arlene Fernandes COLAPSO MATERNO E PCR Incidência 0,05/ 1.000 partos Sobrevida 7% SOBREVIDA FETAL SOBREVIDA MATERNA
URGÊNCIA E EMERGÊNCIA. Prof. Adélia Dalva
 URGÊNCIA E EMERGÊNCIA Prof. Adélia Dalva 1. O tratamento emergencial da hipovolemia grave, em uma unidade de pronto atendimento, causada por choque hemorrágico, compreende as seguintes condutas terapêuticas,
URGÊNCIA E EMERGÊNCIA Prof. Adélia Dalva 1. O tratamento emergencial da hipovolemia grave, em uma unidade de pronto atendimento, causada por choque hemorrágico, compreende as seguintes condutas terapêuticas,
PROTO COLO CLÍNICO ABORDAGEM INICIAL DAS TAQUICARDIAS EM SERVIÇOS DE EMERGÊNCIA. Vinício Elia Soares Coordenador Executivo da Rede de Cardiologia
 PROTO COLO CLÍNICO ABORDAGEM INICIAL DAS TAQUICARDIAS EM SERVIÇOS DE EMERGÊNCIA Vinício Elia Soares Coordenador Executivo da Rede de Cardiologia Versão 2017 2 Objetivos Sistematização, de maneira objetiva,
PROTO COLO CLÍNICO ABORDAGEM INICIAL DAS TAQUICARDIAS EM SERVIÇOS DE EMERGÊNCIA Vinício Elia Soares Coordenador Executivo da Rede de Cardiologia Versão 2017 2 Objetivos Sistematização, de maneira objetiva,
cuidado dos pacientes que sofrem uma PCR no hospital daqueles acometidos no ambiente extra-hospitalar.
 Este e-book traz, com detalhes, o atendimento da parada cardiorrespiratória (PCR) no adulto segundo as últimas diretrizes (2015) da American Heart Association. É recomendado, agora, o uso de cadeias de
Este e-book traz, com detalhes, o atendimento da parada cardiorrespiratória (PCR) no adulto segundo as últimas diretrizes (2015) da American Heart Association. É recomendado, agora, o uso de cadeias de
Suporte Avançado de Vida Prof. Marcos Wesley
 Suporte Avançado de Vida Prof. Marcos Wesley marcoswesley@gmail.com 1 1- AOCP - 2013 - IBC Enfermeiro - Durante a Reanimação Cárdio-Pulmonar (RCP), as ventilações realizadas em paciente com via aérea avançada
Suporte Avançado de Vida Prof. Marcos Wesley marcoswesley@gmail.com 1 1- AOCP - 2013 - IBC Enfermeiro - Durante a Reanimação Cárdio-Pulmonar (RCP), as ventilações realizadas em paciente com via aérea avançada
PARADA CARDÍACA PARADA CARDÍACA PARADA CARDIORRESPIRATÓRIA CADEIA DE SOBREVIVENCIA
 PARADA CARDÍACA... é a cessação súbita e inesperada da atividade mecânica ventricular útil e suficiente, em pessoas sem moléstia incurável e irreversível. " DISCIPLINA: URGÊNCIA E EMERGÊNCIA PARADA CARDÍACA
PARADA CARDÍACA... é a cessação súbita e inesperada da atividade mecânica ventricular útil e suficiente, em pessoas sem moléstia incurável e irreversível. " DISCIPLINA: URGÊNCIA E EMERGÊNCIA PARADA CARDÍACA
PARADA CARDIORRESPIRATÓRIA CÓDIGO AZUL
 1 de 8 Histórico de Revisão / Versões Data Versão/Revisões Descrição Autor 12/11/2012 1.00 Protocolo de Parada Cardiorrespiratória (Código Azul) RB, VM, EM,JC,FO 1 Objetivo Aplicar ações padronizadas e
1 de 8 Histórico de Revisão / Versões Data Versão/Revisões Descrição Autor 12/11/2012 1.00 Protocolo de Parada Cardiorrespiratória (Código Azul) RB, VM, EM,JC,FO 1 Objetivo Aplicar ações padronizadas e
RCP na Criança. Módulo 4. Introdução Mapa do Módulo Compressões Cardíacas Ventilações no SBV Avaliação Inicial
 Módulo 4 RCP na Criança Introdução Mapa do Módulo Compressões Cardíacas Ventilações no SBV Avaliação Inicial Atendimento Completo Atendimento em Equipe Via Aérea Avançada Conclusão Introdução RCP na Criança
Módulo 4 RCP na Criança Introdução Mapa do Módulo Compressões Cardíacas Ventilações no SBV Avaliação Inicial Atendimento Completo Atendimento em Equipe Via Aérea Avançada Conclusão Introdução RCP na Criança
Profº. Enfº. Esp. Docência Diógenes Trevizan
 Profº. Enfº. Esp. Docência Diógenes Trevizan Segundo a Organização Mundial de Saúde (OMS), nas últimas décadas, as doenças cardiovasculares (DCV) tem sido a primeira causa de morte no mundo. Nos Estados
Profº. Enfº. Esp. Docência Diógenes Trevizan Segundo a Organização Mundial de Saúde (OMS), nas últimas décadas, as doenças cardiovasculares (DCV) tem sido a primeira causa de morte no mundo. Nos Estados
Medicações de Emergências. Prof.º Enfº Diógenes Trevizan Especialista em Docência
 Medicações de Emergências Prof.º Enfº Diógenes Trevizan Especialista em Docência Dopamina A Dopamina atua como neurotransmissor nos sistemas nervosos central e periférico, induzindo a efeitos hemodinâmicos.
Medicações de Emergências Prof.º Enfº Diógenes Trevizan Especialista em Docência Dopamina A Dopamina atua como neurotransmissor nos sistemas nervosos central e periférico, induzindo a efeitos hemodinâmicos.
Emergência Intra-Hospitalar II. Prof Enfermeiro Diogo Jacintho
 Emergência Intra-Hospitalar II Prof Enfermeiro Diogo Jacintho O Eletrocardiograma ou ECG é o registro gráfico da atividade elétrica do coração em um aparelho chamado eletrocardiográfico. O Ciclo Cardíaco
Emergência Intra-Hospitalar II Prof Enfermeiro Diogo Jacintho O Eletrocardiograma ou ECG é o registro gráfico da atividade elétrica do coração em um aparelho chamado eletrocardiográfico. O Ciclo Cardíaco
Cuidados clínicos após PCR (Parada Cardiorrespiratória)
 Autores e Afiliação: Cuidados clínicos após PCR (Parada Cardiorrespiratória) Letícia Taniwaki. Ex- médica residente do Departamento de Clínica Médica - FMRPUSP; Carlos Henrique Miranda. Docente da Divisão
Autores e Afiliação: Cuidados clínicos após PCR (Parada Cardiorrespiratória) Letícia Taniwaki. Ex- médica residente do Departamento de Clínica Médica - FMRPUSP; Carlos Henrique Miranda. Docente da Divisão
AULA-14 ATUAÇÃO EM ENTUBAÇÃO OROTRAQUEAL
 AULA-14 ATUAÇÃO EM ENTUBAÇÃO OROTRAQUEAL Profª Tatiani UNISALESIANO DEFINIÇÃO É um procedimento de suporte avançado de vida que busca manter as vias aéreas do paciente permeáveis, por meio da passagem
AULA-14 ATUAÇÃO EM ENTUBAÇÃO OROTRAQUEAL Profª Tatiani UNISALESIANO DEFINIÇÃO É um procedimento de suporte avançado de vida que busca manter as vias aéreas do paciente permeáveis, por meio da passagem
[273] O) e/ ou FiO 2. Parte VI P R O T O C O L O S D E P R O C E D I M E N T O S
![[273] O) e/ ou FiO 2. Parte VI P R O T O C O L O S D E P R O C E D I M E N T O S [273] O) e/ ou FiO 2. Parte VI P R O T O C O L O S D E P R O C E D I M E N T O S](/thumbs/56/38639858.jpg) [273] Fixar bem tubos e cateteres. Abrir cateter gástrico, mantendo-o em sifonagem. Verificar o ventilador de transporte, circuitos e pressão do cilindro de oxigênio. Transportar sempre oxigênio de reserva.
[273] Fixar bem tubos e cateteres. Abrir cateter gástrico, mantendo-o em sifonagem. Verificar o ventilador de transporte, circuitos e pressão do cilindro de oxigênio. Transportar sempre oxigênio de reserva.
AVALIAÇÃO DA 2ª UNIDAD - P8- GRUPO B
 AVALIAÇÃO DA 2ª UNIDAD - P8- GRUPO B 1 - Marque a resposta que não corresponde as muitas funções dos pulmões: a) São órgãos vitais na manutenção da homeostase orgânica b) Troca gasosa ( não é a principal
AVALIAÇÃO DA 2ª UNIDAD - P8- GRUPO B 1 - Marque a resposta que não corresponde as muitas funções dos pulmões: a) São órgãos vitais na manutenção da homeostase orgânica b) Troca gasosa ( não é a principal
RCP no Lactente. Módulo 5. Introdução Mapa do Módulo Compressões Cardíacas Ventilações no SBV Avaliação Inicial
 Módulo 5 RCP no Lactente Introdução Mapa do Módulo Compressões Cardíacas Ventilações no SBV Avaliação Inicial Atendimento Completo Atendimento em Equipe Via Aérea Avançada Conclusão Introdução RCP no Lactente
Módulo 5 RCP no Lactente Introdução Mapa do Módulo Compressões Cardíacas Ventilações no SBV Avaliação Inicial Atendimento Completo Atendimento em Equipe Via Aérea Avançada Conclusão Introdução RCP no Lactente
PROTO COLO CLÍNICO RESSUSCITAÇÃO CARDIOPULMONAR. Vinício Elia Soares Coordenador Executivo da Rede de Cardiologia
 PROTO COLO CLÍNICO RESSUSCITAÇÃO CARDIOPULMONAR Vinício Elia Soares Coordenador Executivo da Rede de Cardiologia Versão 2017 2 Objetivos Sistematização, de maneira objetiva, com base em diretrizes internacionais
PROTO COLO CLÍNICO RESSUSCITAÇÃO CARDIOPULMONAR Vinício Elia Soares Coordenador Executivo da Rede de Cardiologia Versão 2017 2 Objetivos Sistematização, de maneira objetiva, com base em diretrizes internacionais
Suportes Básico e Avançado de Vida em Cardiologia
 Suportes Básico e Avançado de Vida em Cardiologia PROFª LILIA DE SOUZA NOGUEIRA DEPARTAMENTO DE ENFERMAGEM MÉDICO-CIRÚRGICA Alguns conceitos PCR: Interrupção da atividade mecânica do coração caracterizada
Suportes Básico e Avançado de Vida em Cardiologia PROFª LILIA DE SOUZA NOGUEIRA DEPARTAMENTO DE ENFERMAGEM MÉDICO-CIRÚRGICA Alguns conceitos PCR: Interrupção da atividade mecânica do coração caracterizada
INTUBAÇÃO TRAQUEAL. Profª Enfª Luzia Bonfim
 INTUBAÇÃO TRAQUEAL Profª Enfª Luzia Bonfim Intubação traqueal consiste na introdução de um tubo na luz da traquéia. Pode ser realizada através das narinas (via nasotraqueal), boca (via orotraqueal) ou
INTUBAÇÃO TRAQUEAL Profª Enfª Luzia Bonfim Intubação traqueal consiste na introdução de um tubo na luz da traquéia. Pode ser realizada através das narinas (via nasotraqueal), boca (via orotraqueal) ou
TRAUMA DE TÓRAX. Prof.ª Leticia Pedroso
 TRAUMA DE TÓRAX Prof.ª Leticia Pedroso TRAUMA DE TÓRAX Responsáveis por 1 em cada quatro mortes de trauma. Ferimentos penetrantes de 15 a 30% requerem cirurgia. A maioria necessitam apenas de procedimentos
TRAUMA DE TÓRAX Prof.ª Leticia Pedroso TRAUMA DE TÓRAX Responsáveis por 1 em cada quatro mortes de trauma. Ferimentos penetrantes de 15 a 30% requerem cirurgia. A maioria necessitam apenas de procedimentos
Controle de Cópia Impressa
 Estabelecido em: MARÇO - 2017 Atividade: Parada Cardio- Pulmonar Cerebral 1. Objetivo Nortear equipe de enfermagem e médicos do setor no atendimento à Parada Cardio-Respiratória 2. Abrangência Docente,
Estabelecido em: MARÇO - 2017 Atividade: Parada Cardio- Pulmonar Cerebral 1. Objetivo Nortear equipe de enfermagem e médicos do setor no atendimento à Parada Cardio-Respiratória 2. Abrangência Docente,
Jorge Yussef Afiune Divisão de Cardiologia Pediátrica.
 Diagnóstico e tratamento das principais arritmias na criança Jorge Yussef Afiune jorge.afiune@incordf.zerbini.org.br Divisão de Cardiologia Pediátrica www.paulomargotto.com.br Sistema elétrico do coração
Diagnóstico e tratamento das principais arritmias na criança Jorge Yussef Afiune jorge.afiune@incordf.zerbini.org.br Divisão de Cardiologia Pediátrica www.paulomargotto.com.br Sistema elétrico do coração
Suportes Básico e Avançado de Vida em Cardiologia
 Suportes Básico e Avançado de Vida em Cardiologia PROFª LILIA DE SOUZA NOGUEIRA DEPARTAMENTO DE ENFERMAGEM MÉDICO-CIRÚRGICA Cenário 1 Você está correndo no Parque do Ibirapuera quando observa um homem
Suportes Básico e Avançado de Vida em Cardiologia PROFª LILIA DE SOUZA NOGUEIRA DEPARTAMENTO DE ENFERMAGEM MÉDICO-CIRÚRGICA Cenário 1 Você está correndo no Parque do Ibirapuera quando observa um homem
Urgência e Emergência
 1/31/17 Urgência e Emergência Hemorragias e PCR 1. (AOCP EBSERH 2015) Fibrilação Ventricular, Taquicardia Ventricular sem pulso, Atividade Elétrica sem pulso e assistolia são mecanismos considerados modalidades
1/31/17 Urgência e Emergência Hemorragias e PCR 1. (AOCP EBSERH 2015) Fibrilação Ventricular, Taquicardia Ventricular sem pulso, Atividade Elétrica sem pulso e assistolia são mecanismos considerados modalidades
Suportes Básico e Avançado de Vida em Cardiologia
 Suportes Básico e Avançado de Vida em Cardiologia P R O F ª L I L IA D E S O U Z A N O G U E I R A D E P A R T A M E N T O D E E N F E R M A G E M M É D I C O -C IRÚ R G ICA Alguns conceitos PCR: Interrupção
Suportes Básico e Avançado de Vida em Cardiologia P R O F ª L I L IA D E S O U Z A N O G U E I R A D E P A R T A M E N T O D E E N F E R M A G E M M É D I C O -C IRÚ R G ICA Alguns conceitos PCR: Interrupção
ESTADO DE CHOQUE HEMORRAGIA & CHOQUE 002
 ESTADO DE CHOQUE HEMORRAGIA & CHOQUE 002 ESTADO DE CHOQUE CONCEITO CAUSAS TIPOS DE CHOQUE SINAIS & SINTOMAS GERAIS DO CHOQUE ESTADO DE CHOQUE CONCEITO CONCEITO FALÊNCIA DO SISTEMA CIRCULATÓRIO INCAPACIDADE
ESTADO DE CHOQUE HEMORRAGIA & CHOQUE 002 ESTADO DE CHOQUE CONCEITO CAUSAS TIPOS DE CHOQUE SINAIS & SINTOMAS GERAIS DO CHOQUE ESTADO DE CHOQUE CONCEITO CONCEITO FALÊNCIA DO SISTEMA CIRCULATÓRIO INCAPACIDADE
Disciplina de Enfermagem em Centro de Terapia Intensiva
 Disciplina de Enfermagem em Centro de Terapia Intensiva ARRITMIAS CARDÍACAS Prof. Fernando Ramos-Msc 1 Arritmias Cardíacas Uma arritmia cardíaca é uma anormalidade na freqüência, regularidade ou na origem
Disciplina de Enfermagem em Centro de Terapia Intensiva ARRITMIAS CARDÍACAS Prof. Fernando Ramos-Msc 1 Arritmias Cardíacas Uma arritmia cardíaca é uma anormalidade na freqüência, regularidade ou na origem
PRIMEIROS SOCORROS - MATERIAL COMPLEMENTAR. Prof. Marcos Girão
 PRIMEIROS SOCORROS - MATERIAL COMPLEMENTAR Prof. Marcos Girão 1. American Heart Association (AHA) - Diretrizes 2010 O negócio é o seguinte: em 2010, a American Heart Associantion (AHA) estabeleceu novas
PRIMEIROS SOCORROS - MATERIAL COMPLEMENTAR Prof. Marcos Girão 1. American Heart Association (AHA) - Diretrizes 2010 O negócio é o seguinte: em 2010, a American Heart Associantion (AHA) estabeleceu novas
Corpo de Bombeiros. São Paulo
 Corpo de Bombeiros São Paulo REANIMAÇÃO CARDIOPULMONAR Reanimação somente com as mãos Seguindo as diretrizes recomendadas pela American Heart Association (AHA) - 2010 que é referência em tratamento de
Corpo de Bombeiros São Paulo REANIMAÇÃO CARDIOPULMONAR Reanimação somente com as mãos Seguindo as diretrizes recomendadas pela American Heart Association (AHA) - 2010 que é referência em tratamento de
PACIENTE GRAVE IDENTIFICAÇÃO E TRATAMENTO TREINAMENTO
 TREINAMENTO A maioria das PCRs intra-hospitalares são evitáveis (~ 85%) Até 70% são secundárias a insuficiência respiratória ou deterioração neurológica. Porque as PCRs não são evitadas? Atraso diagnóstico
TREINAMENTO A maioria das PCRs intra-hospitalares são evitáveis (~ 85%) Até 70% são secundárias a insuficiência respiratória ou deterioração neurológica. Porque as PCRs não são evitadas? Atraso diagnóstico
VIII SIMPÓSIO INTERNACIONAL DE CIÊNCIAS INTEGRADAS DA UNAERP CAMPUS GUARUJÁ. Desfibrilador externo automático (DEA)
 VIII SIMPÓSIO INTERNACIONAL DE CIÊNCIAS INTEGRADAS DA UNAERP CAMPUS GUARUJÁ Desfibrilador externo automático (DEA) Resumo: Gabriel Rodrigues de Mendonça e-mail: gabriel_enfermagem@hotmail.com Adélia Maria
VIII SIMPÓSIO INTERNACIONAL DE CIÊNCIAS INTEGRADAS DA UNAERP CAMPUS GUARUJÁ Desfibrilador externo automático (DEA) Resumo: Gabriel Rodrigues de Mendonça e-mail: gabriel_enfermagem@hotmail.com Adélia Maria
12/04/2011. O que mata mais rápido em ordem de prioridade é:
 Regras Básicas de Primeiros Socorros Análise Primária Prof. Carlos Cezar I. S. Ovalle Frente ao acidente, não se desespere. Não movimente o paciente, salvo quando for absolutamente necessário. Use barreiras:
Regras Básicas de Primeiros Socorros Análise Primária Prof. Carlos Cezar I. S. Ovalle Frente ao acidente, não se desespere. Não movimente o paciente, salvo quando for absolutamente necessário. Use barreiras:
Código de ética do médico anestesiologista
 Código de ética do médico anestesiologista RESOLUÇÃO CFM Nº 1.802/06 EMENTA: Dispõe sobre a prática do ato anestésico. O Conselho Federal de Medicina, no uso das atribuições conferidas pela Lei nº 3.268,
Código de ética do médico anestesiologista RESOLUÇÃO CFM Nº 1.802/06 EMENTA: Dispõe sobre a prática do ato anestésico. O Conselho Federal de Medicina, no uso das atribuições conferidas pela Lei nº 3.268,
Taquiarritmias na Sala de Urgência
 Taquiarritmias na Sala de Urgência Autores e Afiliação: João Reynaldo Abbud Chierice. Médico residente da divisão de Cardiologia do Departamento de Clínica Médica - FMRP - USP; Maria Lícia Ribeiro Cury
Taquiarritmias na Sala de Urgência Autores e Afiliação: João Reynaldo Abbud Chierice. Médico residente da divisão de Cardiologia do Departamento de Clínica Médica - FMRP - USP; Maria Lícia Ribeiro Cury
Ter material e equipamentos em condições adequadas de uso para realização do procedimento anestésico em exames diagnósticos.
 EXAMES DIAGNÓSTICOS EM PACIENTES PEDIATRICOS - HOSPITAL SINO- BRASILEIRO 1. FINALIDADE Ter material e equipamentos em condições adequadas de uso para realização do procedimento anestésico em exames diagnósticos.
EXAMES DIAGNÓSTICOS EM PACIENTES PEDIATRICOS - HOSPITAL SINO- BRASILEIRO 1. FINALIDADE Ter material e equipamentos em condições adequadas de uso para realização do procedimento anestésico em exames diagnósticos.
ANEXO VII ESPECIFICAÇÃO DA PROVA PRÁTICA. Escolaridade Provas Práticas. Nível Médio. Nível Médio /Técnico. Curso Superior Especifico do cargo Trauma 1
 ANEXO VII ESPECIFICAÇÃO DA PROVA PRÁTICA Cargos CONDUTOR SOCORRISTA TÉCNICO DE ENFERMAGEM ENFERMEIRO MÉDICO Escolaridade Provas Práticas /Técnico Trauma 1 Trauma 1 Nº de Estações Curso Superior Especifico
ANEXO VII ESPECIFICAÇÃO DA PROVA PRÁTICA Cargos CONDUTOR SOCORRISTA TÉCNICO DE ENFERMAGEM ENFERMEIRO MÉDICO Escolaridade Provas Práticas /Técnico Trauma 1 Trauma 1 Nº de Estações Curso Superior Especifico
Resultados da Validação do Mapeamento. Administrar medicamentos vasoativos, se adequado.
 Intervenções de Enfermagem da Classificação das Intervenções de Enfermagem (NIC) para o diagnóstico de Volume de líquidos deficiente em pacientes vitimas de trauma Quadro 1- Reestruturação dos níveis de
Intervenções de Enfermagem da Classificação das Intervenções de Enfermagem (NIC) para o diagnóstico de Volume de líquidos deficiente em pacientes vitimas de trauma Quadro 1- Reestruturação dos níveis de
PALS Gabriela Peres Melo
 PALS Gabriela Peres Melo Introdução Uma abordagem sistemática de avaliação Reconhecer situações de emergência e tratar o mais precocemente possível Rapidez e eficácia Uma vez ocorrida a PCR, mesmo com
PALS Gabriela Peres Melo Introdução Uma abordagem sistemática de avaliação Reconhecer situações de emergência e tratar o mais precocemente possível Rapidez e eficácia Uma vez ocorrida a PCR, mesmo com
PARADA CARDIO- RESPIRATÓRIA EM PEDIATRIA
 PARADA CARDIO- RESPIRATÓRIA EM PEDIATRIA SUPORTE DE VIDA EM PEDIATRIA CAUSAS DE PCR RN: INSUFICIÊNCIA RESPIRATÓRIA LACTENTE: DOENÇAS RESPIRATÓRIAS, OBSTRUÇÃO DE VIAS AÉREAS, SUBMERSÃO, SEPSE E DOENÇAS
PARADA CARDIO- RESPIRATÓRIA EM PEDIATRIA SUPORTE DE VIDA EM PEDIATRIA CAUSAS DE PCR RN: INSUFICIÊNCIA RESPIRATÓRIA LACTENTE: DOENÇAS RESPIRATÓRIAS, OBSTRUÇÃO DE VIAS AÉREAS, SUBMERSÃO, SEPSE E DOENÇAS
Urgência e emergência na atenção primária. Enfª Karin Bienemann
 Urgência e emergência na atenção primária Enfª Karin Bienemann ATENDIMENTO INICIAL À VÍTIMA CRÍTICA PANORAMA ATUAL: Como andam as Urgências? AS URGÊNCIAS NO PAÍS Distribuição inadequada da oferta de serviços
Urgência e emergência na atenção primária Enfª Karin Bienemann ATENDIMENTO INICIAL À VÍTIMA CRÍTICA PANORAMA ATUAL: Como andam as Urgências? AS URGÊNCIAS NO PAÍS Distribuição inadequada da oferta de serviços
Arritmias Cardíacas CLASSIFICAÇÃO. Taquiarritmias. Bradiarritmias. Supraventriculares. Ventriculares
 Arritmias Cardíacas CLASSIFICAÇÃO Bradiarritmias Taquiarritmias Supraventriculares Ventriculares Sinusal Atrial Juncional Fibrilação Atrial Flutter Atrial Paroxística Supraventricular Ventricular (Torsades
Arritmias Cardíacas CLASSIFICAÇÃO Bradiarritmias Taquiarritmias Supraventriculares Ventriculares Sinusal Atrial Juncional Fibrilação Atrial Flutter Atrial Paroxística Supraventricular Ventricular (Torsades
RCP no Adulto. Módulo 1. Introdução Mapa do Módulo Compressões Cardíacas Ventilações no SBV Avaliação Inicial
 Módulo 1 RCP no Adulto Introdução Mapa do Módulo Compressões Cardíacas Ventilações no SBV Avaliação Inicial Atendimento Completo Atendimento em Equipe Via Aérea Avançada Conclusão Tarefa 1 Introdução RCP
Módulo 1 RCP no Adulto Introdução Mapa do Módulo Compressões Cardíacas Ventilações no SBV Avaliação Inicial Atendimento Completo Atendimento em Equipe Via Aérea Avançada Conclusão Tarefa 1 Introdução RCP
CONSELHO REGIONAL DE ENFERMAGEM DE SÃO PAULO PARECER COREN-SP CAT Nº002 / 2009
 1 PARECER COREN-SP CAT Nº002 / 2009 Assunto: Realização de intubação traqueal por enfermeiros. 1. Do fato Solicitado parecer pela diretoria do Colégio Brasileiro de Enfermagem em Emergência e Sociedade
1 PARECER COREN-SP CAT Nº002 / 2009 Assunto: Realização de intubação traqueal por enfermeiros. 1. Do fato Solicitado parecer pela diretoria do Colégio Brasileiro de Enfermagem em Emergência e Sociedade
RELATÓRIO DE FISCALIZAÇÃO Vistorias Programadas sobre a aplicação da RESOLUÇÃO CFM N 1.802/2006, que dispõe sobre a prática do ato anestésico.
 1 RELATÓRIO DE FISCALIZAÇÃO Vistorias Programadas sobre a aplicação da RESOLUÇÃO CFM N 1.802/2006, que dispõe sobre a prática do ato anestésico. IDENTIFICAÇÃO Nome do estabelecimento: Centro de Neurologia
1 RELATÓRIO DE FISCALIZAÇÃO Vistorias Programadas sobre a aplicação da RESOLUÇÃO CFM N 1.802/2006, que dispõe sobre a prática do ato anestésico. IDENTIFICAÇÃO Nome do estabelecimento: Centro de Neurologia
Suporte Básico de Vida
 ACLS CASOS CLÍNICOS Regras Gerais Primeiro avaliar e depois executar a ação apropriada Segurança da equipe em primeiro lugar Líder da equipe: coordena e avalia a qualidade dos cuidados Suporte Básico de
ACLS CASOS CLÍNICOS Regras Gerais Primeiro avaliar e depois executar a ação apropriada Segurança da equipe em primeiro lugar Líder da equipe: coordena e avalia a qualidade dos cuidados Suporte Básico de
SUPORTE BÁSICO DE VIDA
 SUPORTE BÁSICO DE VIDA INTRODUÇÃO INTRODUÇÃO No final da acção devem conseguir demonstrar: Como abordar uma vitima inconsciente. Como realizar Compressões é Insuflações. Como colocar uma vitima inconsciente
SUPORTE BÁSICO DE VIDA INTRODUÇÃO INTRODUÇÃO No final da acção devem conseguir demonstrar: Como abordar uma vitima inconsciente. Como realizar Compressões é Insuflações. Como colocar uma vitima inconsciente
SUPORTE BÁSICO DE VIDA
 SUPORTE BÁSICO DE VIDA SUPORTE BÁSICO DE VIDA O SBV é um conjunto de procedimentos que permite reconhecer situações em que há perigo de vida iminente, pedir ajuda e iniciar as ações que mantêm a circulação
SUPORTE BÁSICO DE VIDA SUPORTE BÁSICO DE VIDA O SBV é um conjunto de procedimentos que permite reconhecer situações em que há perigo de vida iminente, pedir ajuda e iniciar as ações que mantêm a circulação
Dispõe sobre a prática do ato anestésico. Revoga a Resolução CFM n. 1363/1993
 RESOLUÇÃO CFM N 1.802/2006 (Publicado no D.O.U. de 01 novembro 2006, Seção I, pg. 102) (Retificação publicada no D.O.U. de 20 de dezembro de 2006, Seção I, pg. 160) Dispõe sobre a prática do ato anestésico.
RESOLUÇÃO CFM N 1.802/2006 (Publicado no D.O.U. de 01 novembro 2006, Seção I, pg. 102) (Retificação publicada no D.O.U. de 20 de dezembro de 2006, Seção I, pg. 160) Dispõe sobre a prática do ato anestésico.
Suporte Básico de Vida. European Resuscitation Council
 Suporte Básico de Vida Objectivos No fim deste curso deverá conseguir: Abordar a vítima inconsciente. Executar compressões torácicas e ventilação boca-a-boca/nariz/nariz e boca. Colocar a vítima inconsciente
Suporte Básico de Vida Objectivos No fim deste curso deverá conseguir: Abordar a vítima inconsciente. Executar compressões torácicas e ventilação boca-a-boca/nariz/nariz e boca. Colocar a vítima inconsciente
RELATÓRIO DE FISCALIZAÇÃO Vistorias Programadas sobre a aplicação da RESOLUÇÃO CFM N 1.802/2006, que dispõe sobre a prática do ato anestésico.
 1 RELATÓRIO DE FISCALIZAÇÃO Vistorias Programadas sobre a aplicação da RESOLUÇÃO CFM N 1.802/2006, que dispõe sobre a prática do ato anestésico. IDENTIFICAÇÃO Nome do estabelecimento: Hospital Memorial
1 RELATÓRIO DE FISCALIZAÇÃO Vistorias Programadas sobre a aplicação da RESOLUÇÃO CFM N 1.802/2006, que dispõe sobre a prática do ato anestésico. IDENTIFICAÇÃO Nome do estabelecimento: Hospital Memorial
Distúrbio do Ritmo Cardíaco em Pediatria
 Distúrbio do Ritmo Cardíaco em Pediatria Eduardo Hecht PEDIATRIA HMIB/SES/DF Agosto 2010 www.paulomargotto.com.br Brasília, 11 de julho de 2012 OBJETIVOS Reconhecer as alterações do ritmo cardíaco com
Distúrbio do Ritmo Cardíaco em Pediatria Eduardo Hecht PEDIATRIA HMIB/SES/DF Agosto 2010 www.paulomargotto.com.br Brasília, 11 de julho de 2012 OBJETIVOS Reconhecer as alterações do ritmo cardíaco com
UNIVERSIDADE FEDERAL DO ESDADO DO RIO DE JANEIRO Hospital Universitário Gaffrée e Guinle - HUGG. André Montillo
 UNIVERSIDADE FEDERAL DO ESDADO DO RIO DE JANEIRO Hospital Universitário Gaffrée e Guinle - HUGG André Montillo www.montillo.com.br Morte % HORA OURO 50% 30% 20% 1h 3hs 7 dias Tempo pós trauma HORA OURO
UNIVERSIDADE FEDERAL DO ESDADO DO RIO DE JANEIRO Hospital Universitário Gaffrée e Guinle - HUGG André Montillo www.montillo.com.br Morte % HORA OURO 50% 30% 20% 1h 3hs 7 dias Tempo pós trauma HORA OURO
Atendimento Inicial ao Traumatizado
 MEDICINA DE URGÊNCIA RCG - 0458 Atendimento Inicial ao Traumatizado Prof. Dr. Sandro Scarpelini Departamento de Cirurgia e Anatomia Objetivos Aplicar os princípios do exame primário e secundário Identificar
MEDICINA DE URGÊNCIA RCG - 0458 Atendimento Inicial ao Traumatizado Prof. Dr. Sandro Scarpelini Departamento de Cirurgia e Anatomia Objetivos Aplicar os princípios do exame primário e secundário Identificar
INTRODUÇÃO OBJETIVO DEFINIÇÕES CRITÉRIOS PARA APLICAÇÃO DA POLÍTICA DOCUMENTO OFICIAL
 Atendimento de Parada Cardio-Respiratória: Código Azul Adulto INTRODUÇÃO O Einstein dispõe de médicos 24 horas por dia, em unidades de Terapia Intensiva e Primeiro Atendimento autorizados a prestar atendimentos
Atendimento de Parada Cardio-Respiratória: Código Azul Adulto INTRODUÇÃO O Einstein dispõe de médicos 24 horas por dia, em unidades de Terapia Intensiva e Primeiro Atendimento autorizados a prestar atendimentos
Desobstrução das Vias Aéreas
 Módulo 6 Introdução Desobstrução das Vias Aéreas Mapa do Módulo Adultos/Crianças: Obstrução Parcial Adultos/Crianças: Obstrução Total Adultos/Crianças: Situações Especiais Lactentes: Obstrução Parcial
Módulo 6 Introdução Desobstrução das Vias Aéreas Mapa do Módulo Adultos/Crianças: Obstrução Parcial Adultos/Crianças: Obstrução Total Adultos/Crianças: Situações Especiais Lactentes: Obstrução Parcial
FARMACOTERAPIA NA REANIMAÇÃO CARDIOVASCULAR
 FARMACOTERAPIA NA REANIMAÇÃO CARDIOVASCULAR 3ª Curso Básico de Cardiologia Pediátrica Serviço de Cardiologia Pediátrica Hospital Pediátrico de Coimbra, CHUC OBJECTIVOS FÁRMACOS UTILIZADOS NA REANIMAÇÃO
FARMACOTERAPIA NA REANIMAÇÃO CARDIOVASCULAR 3ª Curso Básico de Cardiologia Pediátrica Serviço de Cardiologia Pediátrica Hospital Pediátrico de Coimbra, CHUC OBJECTIVOS FÁRMACOS UTILIZADOS NA REANIMAÇÃO
OBSTRUÇÃO DAS VIAS AÉREAS POR CORPO ESTRANHO (OVACE)
 OBSTRUÇÃO DAS VIAS AÉREAS POR CORPO ESTRANHO (OVACE) Lucimar Aparecida Françoso Definições: Lactente ou bebê: menor de um ano de idade Criança: de um ano até antes do início da puberdade (detectado na
OBSTRUÇÃO DAS VIAS AÉREAS POR CORPO ESTRANHO (OVACE) Lucimar Aparecida Françoso Definições: Lactente ou bebê: menor de um ano de idade Criança: de um ano até antes do início da puberdade (detectado na
DROGAS VASODILATADORAS E VASOATIVAS. Profª EnfªLuzia Bonfim.
 DROGAS VASODILATADORAS E VASOATIVAS Profª EnfªLuzia Bonfim. DROGAS VASODILATADORAS São agentes úteis no controle da cardiopatia isquêmica aguda, HAS, Insuficiência Cardíaca e outras situações que exigem
DROGAS VASODILATADORAS E VASOATIVAS Profª EnfªLuzia Bonfim. DROGAS VASODILATADORAS São agentes úteis no controle da cardiopatia isquêmica aguda, HAS, Insuficiência Cardíaca e outras situações que exigem
ARRITMIAS CARDÍACAS. Dr. Vinício Elia Soares
 ARRITMIAS CARDÍACAS Dr. Vinício Elia Soares Arritmias cardíacas classificações freqüência cardíaca sítio anatômico mecanismo fisiopatológico da gênese ocorrência em surtos duração do evento 1 CONDIÇÕES
ARRITMIAS CARDÍACAS Dr. Vinício Elia Soares Arritmias cardíacas classificações freqüência cardíaca sítio anatômico mecanismo fisiopatológico da gênese ocorrência em surtos duração do evento 1 CONDIÇÕES
SOS ODONTO EMERGÊNCIAS MÉDICAS. Renato Aló da Fontoura
 SOS ODONTO EMERGÊNCIAS MÉDICAS Renato Aló da Fontoura RIO Introdução às Emergências Médicas Dificuldade Respiratória 116 Obstrução das Vias Áereas 140 Asma 162 20 Anamnese, Exame Físico e Sinais Vitais
SOS ODONTO EMERGÊNCIAS MÉDICAS Renato Aló da Fontoura RIO Introdução às Emergências Médicas Dificuldade Respiratória 116 Obstrução das Vias Áereas 140 Asma 162 20 Anamnese, Exame Físico e Sinais Vitais
Estatística. Suporte Avançado de Vida 7/4/2011. Reanimação Cardio Pulmonar Adulto. King County, WA , n= 7,185 21% 8% 52% 19%
 GOVERNO DO DISTRITO FEDERAL SECRETARIA DE ESTADO DE SAÚDE DIRETORIA DE ASSISTÊNCIA ÀS URGÊNCIAS E EMERGÊNCIAS SERVIÇO DE ATENDIMENTO MÓVEL DE URGÊNCIA SAMU 192 - DF NÚCLEO DE EDUCAÇÃO EM URGÊNCIAS Suporte
GOVERNO DO DISTRITO FEDERAL SECRETARIA DE ESTADO DE SAÚDE DIRETORIA DE ASSISTÊNCIA ÀS URGÊNCIAS E EMERGÊNCIAS SERVIÇO DE ATENDIMENTO MÓVEL DE URGÊNCIA SAMU 192 - DF NÚCLEO DE EDUCAÇÃO EM URGÊNCIAS Suporte
Parada cardiorrespiratória
 Parada cardiorrespiratória 1 RCP - História 1956 - reversão elétrica da FV descrita por Zoll et al 1958 - Safar et al descrevem a ventilação boca-boca 1960 - Kouwenhoven et al descrevem a massagem cardíaca
Parada cardiorrespiratória 1 RCP - História 1956 - reversão elétrica da FV descrita por Zoll et al 1958 - Safar et al descrevem a ventilação boca-boca 1960 - Kouwenhoven et al descrevem a massagem cardíaca
UTILIZAÇÃO DO DESFIBRILADOR EXTERNO AUTOMÁTICO (DEA) Enfa. Eurilene de Assis Maia
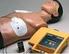 UTILIZAÇÃO DO DESFIBRILADOR EXTERNO AUTOMÁTICO (DEA) Enfa. Eurilene de Assis Maia Belo Horizonte 2011 DEFINIÇÃO O desfibrilador Externo Automático (DEA) é um equipamento portátil,bifásico, utilizado em
UTILIZAÇÃO DO DESFIBRILADOR EXTERNO AUTOMÁTICO (DEA) Enfa. Eurilene de Assis Maia Belo Horizonte 2011 DEFINIÇÃO O desfibrilador Externo Automático (DEA) é um equipamento portátil,bifásico, utilizado em
Taquiarritmias. Fernanda Queiroz
 Taquiarritmias Fernanda Queiroz 2015.2 Definição Alteração do ritmo cardíaco caracterizado por frequencia cardiaca alta (FC>100bpm) na presença de pulso. Pode ser Causa (FC>150bpm) Consequencia (FC
Taquiarritmias Fernanda Queiroz 2015.2 Definição Alteração do ritmo cardíaco caracterizado por frequencia cardiaca alta (FC>100bpm) na presença de pulso. Pode ser Causa (FC>150bpm) Consequencia (FC
Supera todas as outras causas de doenças combinadas. Anatomia, fisiologia e mecanismos produzem distintos
 Causa mais frequente de morte e invalidez Supera todas as outras causas de doenças combinadas Anatomia, fisiologia e mecanismos produzem distintos padrões de lesões Veículos automotores: mais comum Lesões
Causa mais frequente de morte e invalidez Supera todas as outras causas de doenças combinadas Anatomia, fisiologia e mecanismos produzem distintos padrões de lesões Veículos automotores: mais comum Lesões
RELATÓRIO DE FISCALIZAÇÃO Vistorias Programadas sobre a aplicação da RESOLUÇÃO CFM N 1.802/2006, que dispõe sobre a prática do ato anestésico.
 1 RELATÓRIO DE FISCALIZAÇÃO Vistorias Programadas sobre a aplicação da RESOLUÇÃO CFM N 1.802/2006, que dispõe sobre a prática do ato anestésico. IDENTIFICAÇÃO Nome do estabelecimento: Hospital Geral e
1 RELATÓRIO DE FISCALIZAÇÃO Vistorias Programadas sobre a aplicação da RESOLUÇÃO CFM N 1.802/2006, que dispõe sobre a prática do ato anestésico. IDENTIFICAÇÃO Nome do estabelecimento: Hospital Geral e
Como reconhecer uma criança criticamente enferma? Ney Boa Sorte
 Como reconhecer uma criança criticamente enferma? Ney Boa Sorte Passo 1 - Avaliar a criança Prevendo a parada cardiopulmonar A parada cardiopulmonar em lactentes e crianças raramente é um evento súbito!
Como reconhecer uma criança criticamente enferma? Ney Boa Sorte Passo 1 - Avaliar a criança Prevendo a parada cardiopulmonar A parada cardiopulmonar em lactentes e crianças raramente é um evento súbito!
Conceitos da Avaliação Inicial Rápida inspeção primária Reanimação Suplementação da inspeção primária/ reanimação Inspeção secundária detalhada Suplem
 Avaliação inicial do traumatizado SANTA CASA DE SÃO PAULO Conceitos da Avaliação Inicial Rápida inspeção primária Reanimação Suplementação da inspeção primária/ reanimação Inspeção secundária detalhada
Avaliação inicial do traumatizado SANTA CASA DE SÃO PAULO Conceitos da Avaliação Inicial Rápida inspeção primária Reanimação Suplementação da inspeção primária/ reanimação Inspeção secundária detalhada
RELATÓRIO DE FISCALIZAÇÃO Vistorias Programadas sobre a aplicação da RESOLUÇÃO CFM N 1.802/2006, que dispõe sobre a prática do ato anestésico.
 1 RELATÓRIO DE FISCALIZAÇÃO Vistorias Programadas sobre a aplicação da RESOLUÇÃO CFM N 1.802/2006, que dispõe sobre a prática do ato anestésico. IDENTIFICAÇÃO Nome do estabelecimento: Hospital Dom Malan
1 RELATÓRIO DE FISCALIZAÇÃO Vistorias Programadas sobre a aplicação da RESOLUÇÃO CFM N 1.802/2006, que dispõe sobre a prática do ato anestésico. IDENTIFICAÇÃO Nome do estabelecimento: Hospital Dom Malan
Anestesia. em cirurgia cardíaca pediátrica. por Bruno Araújo Silva
 I N C O R C R I A N Ç A Anestesia em cirurgia cardíaca pediátrica A anestesia é um dos elementos fundamentais no cuidado dos pacientes que serão submetidos a cirurgia cardíaca para tratamento de cardiopatias
I N C O R C R I A N Ç A Anestesia em cirurgia cardíaca pediátrica A anestesia é um dos elementos fundamentais no cuidado dos pacientes que serão submetidos a cirurgia cardíaca para tratamento de cardiopatias
REANIMAÇÃO DO RN 34 SEMANAS EM SALA DE PARTO - Direitos autorais SBP PRÉ E PÓS-TESTE. Local (Hospital e cidade)
 PRÉ E PÓS-TESTE Data / / PRÉ-TESTE PÓS-TESTE Curso Médico Curso Profissional de Saúde Local (Hospital e cidade) Nome do aluno 01. Quais situações abaixo indicam maior possibilidade de o recém-nascido (RN)
PRÉ E PÓS-TESTE Data / / PRÉ-TESTE PÓS-TESTE Curso Médico Curso Profissional de Saúde Local (Hospital e cidade) Nome do aluno 01. Quais situações abaixo indicam maior possibilidade de o recém-nascido (RN)
Trauma de TóraxT. Trauma de tórax. Trauma de tórax. Anatomia. Classificação Traumas estáveis Representam 60 a 70% dos casos que adentram os hospitais
 Trauma de tórax VII Encontro de Enfermagem em Emergência São José do Rio Preto Trauma de TóraxT Lesões torácicas estão entre as 04 principais causas de morte nos traumatizados Nos EUA estima-se que ocorram
Trauma de tórax VII Encontro de Enfermagem em Emergência São José do Rio Preto Trauma de TóraxT Lesões torácicas estão entre as 04 principais causas de morte nos traumatizados Nos EUA estima-se que ocorram
PROTOCOLO DE PARADA CARDÍACA 2008
 UNIVERSIDADE FEDERAL DO PARANÁ DEPARTAMENTO DE CLÍNICA MÉDICA DISCIPLINA DE CARDIOLOGIA UTI CARDIOLÓGICA HOSPITAL DE CLÍNICAS PROTOCOLO DE PARADA CARDÍACA 2008 1 FIBRILAÇÃO VENTRICULAR / TAQUICARDIA VENTRICULAR
UNIVERSIDADE FEDERAL DO PARANÁ DEPARTAMENTO DE CLÍNICA MÉDICA DISCIPLINA DE CARDIOLOGIA UTI CARDIOLÓGICA HOSPITAL DE CLÍNICAS PROTOCOLO DE PARADA CARDÍACA 2008 1 FIBRILAÇÃO VENTRICULAR / TAQUICARDIA VENTRICULAR
JANEIRO A SETEMBRO PROVA: SETEMBRO 257 AULAS E PROVAS EM 34 SEMANAS CRONOGRAMA CARDIOAULA TEC 2018 EXTENSIVO
 JANEIRO A SETEMBRO PROVA: SETEMBRO 257 AULAS E PROVAS EM 34 SEMANAS CRONOGRAMA CARDIOAULA TEC 2018 EXTENSIVO 22/01 Aula Inaugural CardioAula 2018 e apresentação dos Professores! Como assistir suas aulas
JANEIRO A SETEMBRO PROVA: SETEMBRO 257 AULAS E PROVAS EM 34 SEMANAS CRONOGRAMA CARDIOAULA TEC 2018 EXTENSIVO 22/01 Aula Inaugural CardioAula 2018 e apresentação dos Professores! Como assistir suas aulas
DISCIPLINA DE OTORRINOLARINOGOLOGIA UNESP- BOTUCATU
 TRAQUEOTOMIA Profa Livre Docente Regina H. Garcia Martins DISCIPLINA DE OTORRINOLARINOGOLOGIA UNESP- BOTUCATU Unesp TRAQUEOTOMIA X TRAQUEOSTOMIA INDICAÇÕES DE TRAQUEOTOMIA DESOBSTRUÇÃO DAS VIAS AÉREAS
TRAQUEOTOMIA Profa Livre Docente Regina H. Garcia Martins DISCIPLINA DE OTORRINOLARINOGOLOGIA UNESP- BOTUCATU Unesp TRAQUEOTOMIA X TRAQUEOSTOMIA INDICAÇÕES DE TRAQUEOTOMIA DESOBSTRUÇÃO DAS VIAS AÉREAS
Treinamento SBV Programa MDB Nível
 Treinamento SBV Programa MDB Nível 1-2017 Módulo 1 Introdução Conceitos Fundamentais Mapa do Módulo A missão dos MDBs A importância do SBV na sociedade Os 4 ritmos de PCR Cadeias da sobrevivência Os 4
Treinamento SBV Programa MDB Nível 1-2017 Módulo 1 Introdução Conceitos Fundamentais Mapa do Módulo A missão dos MDBs A importância do SBV na sociedade Os 4 ritmos de PCR Cadeias da sobrevivência Os 4
AULA- 2 EMERGÊNCIA/MATERIAIS E EQUIPAMENTOS E CARRINHO DE EMERGÊNCIA
 AULA- 2 EMERGÊNCIA/MATERIAIS E EQUIPAMENTOS E CARRINHO DE EMERGÊNCIA Profª Tatiani UNISALESIANO 1-Espaço Físico em uma Unidade de Emergência Recepção e sala de espera; Sala de emergência, nesta área são
AULA- 2 EMERGÊNCIA/MATERIAIS E EQUIPAMENTOS E CARRINHO DE EMERGÊNCIA Profª Tatiani UNISALESIANO 1-Espaço Físico em uma Unidade de Emergência Recepção e sala de espera; Sala de emergência, nesta área são
OBSTRUÇÃO DAS VIAS AÉREAS POR CORPO ESTRANHO PROFª LETICIA PEDROSO
 OBSTRUÇÃO DAS VIAS AÉREAS POR CORPO ESTRANHO PROFª LETICIA PEDROSO OBSTRUÇÃO DE VIAS AÉREAS POR CORPO ESTRANHO Causa perda de consciência e PCR. OVACE deve ser considerada em qualquer vítima, que subitamente
OBSTRUÇÃO DAS VIAS AÉREAS POR CORPO ESTRANHO PROFª LETICIA PEDROSO OBSTRUÇÃO DE VIAS AÉREAS POR CORPO ESTRANHO Causa perda de consciência e PCR. OVACE deve ser considerada em qualquer vítima, que subitamente
A UNIDADE DE RECUPERAÇÃO PÓS-ANESTÉSICA PLANEJAMENTO E ORGANIZAÇÃO DA UNIDADE
 A UNIDADE DE RECUPERAÇÃO PÓS-ANESTÉSICA PLANEJAMENTO E ORGANIZAÇÃO DA UNIDADE SRPA Unidade de Recuperação Pós-Anestésica é a área destinada à permanência do paciente, logo após o término da cirurgia, onde
A UNIDADE DE RECUPERAÇÃO PÓS-ANESTÉSICA PLANEJAMENTO E ORGANIZAÇÃO DA UNIDADE SRPA Unidade de Recuperação Pós-Anestésica é a área destinada à permanência do paciente, logo após o término da cirurgia, onde
Atendimento Pré-Hospitalar APH. Professora: Ana Paula de Oliveira
 Atendimento Pré-Hospitalar APH Professora: Ana Paula de Oliveira Na Saúde Pública onde se insere? 1. Unidades Básicas de Saúde 2. Ambulatórios especializados 3. Serviços de diagnósticos e terapias 4. Pré-Hospitalar
Atendimento Pré-Hospitalar APH Professora: Ana Paula de Oliveira Na Saúde Pública onde se insere? 1. Unidades Básicas de Saúde 2. Ambulatórios especializados 3. Serviços de diagnósticos e terapias 4. Pré-Hospitalar
Reconhecimento do ritmo cardíaco sinusal. Profa Dra Rita de Cassia Gengo e Silva Departamento de Enfermagem Médico-Cirúrgica - EEUSP
 Reconhecimento do ritmo cardíaco sinusal Profa Dra Rita de Cassia Gengo e Silva Departamento de Enfermagem Médico-Cirúrgica - EEUSP Objetivos da aula Ao final da aula, o estudante deverá ser capaz de Descrever
Reconhecimento do ritmo cardíaco sinusal Profa Dra Rita de Cassia Gengo e Silva Departamento de Enfermagem Médico-Cirúrgica - EEUSP Objetivos da aula Ao final da aula, o estudante deverá ser capaz de Descrever
PROTOCOLO DE MANUTENÇÃO DO POTENCIAL DOADOR DE ORGÃOS
 Data de 1. Definições: Procedimento que detalha o manejo de pacientes com morte encefálica, com potencial para doação de órgãos 2. Objetivos Traçar as diretrizes para manutenção do potencial doador de
Data de 1. Definições: Procedimento que detalha o manejo de pacientes com morte encefálica, com potencial para doação de órgãos 2. Objetivos Traçar as diretrizes para manutenção do potencial doador de
QUESTÕES. e) Realizar Reanimação Cardiopulmonar (RCP), iniciando. pelas ventilações. d) Iniciar apenas o procedimento de ventilação.
 Emergências Pré Hospitalares Elton Chaves QUESTÕES 1. Uma mulher de 75 anos, estava saindo de casa e subitamente apresentou uma Parada Cardiorrespiratória (PCR). Uma pessoa, que estava próxima de sua casa,
Emergências Pré Hospitalares Elton Chaves QUESTÕES 1. Uma mulher de 75 anos, estava saindo de casa e subitamente apresentou uma Parada Cardiorrespiratória (PCR). Uma pessoa, que estava próxima de sua casa,
SUPORTE BÁSICO DE VIDA (SBV) EM ADULTOS. Enfª.(s): Cilene Bisagni e Márcia Fernandes Mendes Araújo
 Revisão: 00 PÁG: 1 CONCEITO Associação de técnicas de compressão torácica, abertura de vias aéreas, respiração artificial e desfibrilação que define a sequência primária de ações para salvar vidas.células
Revisão: 00 PÁG: 1 CONCEITO Associação de técnicas de compressão torácica, abertura de vias aéreas, respiração artificial e desfibrilação que define a sequência primária de ações para salvar vidas.células
CRISE HIPOXÊMICA. Maria Regina da Rocha Corrêa
 CRISE HIPOXÊMICA Maria Regina da Rocha Corrêa Crise Hipoxêmica Introdução Fisiopatologia Quadro clínico Fatores Precipitantes Tratamento Crise Hipoxêmica Cardiopatia Cianótica crise hipoxêmica Tratamento
CRISE HIPOXÊMICA Maria Regina da Rocha Corrêa Crise Hipoxêmica Introdução Fisiopatologia Quadro clínico Fatores Precipitantes Tratamento Crise Hipoxêmica Cardiopatia Cianótica crise hipoxêmica Tratamento
Diretrizes de Ressuscitação Cardiopulmonar : O que mudou em 2010?
 Diretrizes de Ressuscitação Cardiopulmonar : O que mudou em 2010? Bruno Azevedo da Cruz Instituto Nacional de Cardiologia Hospital Copa D`Or GSE - CBMERJ Introdução 2010 : 50º aniversário 1ª publicação
Diretrizes de Ressuscitação Cardiopulmonar : O que mudou em 2010? Bruno Azevedo da Cruz Instituto Nacional de Cardiologia Hospital Copa D`Or GSE - CBMERJ Introdução 2010 : 50º aniversário 1ª publicação
CRONOGRAMA PRÉVIO CARDIOAULA TEC 2019 EXTENSIVO. JANEIRO A SETEMBRO. PROVA: SETEMBRO. 350 horas/aulas. EM 35 SEMANAS
 CRONOGRAMA PRÉVIO CARDIOAULA TEC 2019 EXTENSIVO JANEIRO A SETEMBRO. PROVA: SETEMBRO. 350 horas/aulas. EM 35 SEMANAS ENVIO DA APOSTILA VOLUME 01 (SEMIOLOGIA E FISIOLOGIA) 28/01 Aula inaugural CardioAula
CRONOGRAMA PRÉVIO CARDIOAULA TEC 2019 EXTENSIVO JANEIRO A SETEMBRO. PROVA: SETEMBRO. 350 horas/aulas. EM 35 SEMANAS ENVIO DA APOSTILA VOLUME 01 (SEMIOLOGIA E FISIOLOGIA) 28/01 Aula inaugural CardioAula
Nome do Paciente: Data de nascimento: / / CPF: Procedimento Anestésico: I. O que é?
 1/5 O presente Termo de Ciência de Consentimento para Procedimento Anestésico tem o objetivo de informar ao paciente e/ou responsável, quanto ao procedimento anestésico ao qual será submetido, complementando
1/5 O presente Termo de Ciência de Consentimento para Procedimento Anestésico tem o objetivo de informar ao paciente e/ou responsável, quanto ao procedimento anestésico ao qual será submetido, complementando
Informações de Impressão
 Questão: 361841 A parada cardiopulmonar é a cessação da circulação e da respiração. É uma emergência dramática, especialmente quando se trata de paciente pediátrico. Requer do enfermeiro conhecimento dos
Questão: 361841 A parada cardiopulmonar é a cessação da circulação e da respiração. É uma emergência dramática, especialmente quando se trata de paciente pediátrico. Requer do enfermeiro conhecimento dos
[244] 113. TRAUMA PEDIÁTRICO
![[244] 113. TRAUMA PEDIÁTRICO [244] 113. TRAUMA PEDIÁTRICO](/thumbs/72/67759524.jpg) [244] Efetuar o transporte da paciente para o hospital em todos os casos. Incluir no exame a avaliação da irritabilidade uterina (presença de contrações e seu ritmo) e a altura do fundo de útero. Prestar
[244] Efetuar o transporte da paciente para o hospital em todos os casos. Incluir no exame a avaliação da irritabilidade uterina (presença de contrações e seu ritmo) e a altura do fundo de útero. Prestar
