Trombocitopenia Imune Associada a Anticorpos Antifosfolípidos
|
|
|
- Nathan Borba Deluca
- 5 Há anos
- Visualizações:
Transcrição
1 TRABALHO FINAL MESTRADO INTEGRADO EM MEDICINA Clínica Universitária de Medicina II Trombocitopenia Imune Associada a Anticorpos Antifosfolípidos Estudo baseado num caso clínico Manuel Quaresma Jorge Silvério António Abril de 2017
2 TRABALHO FINAL MESTRADO INTEGRADO EM MEDICINA Clínica Universitária de Medicina II Trombocitopenia Imune Associada a Anticorpos Antifosfolípidos Estudo baseado num caso clínico Manuel Quaresma Jorge Silvério António Orientado por: Dr. Válter R Fonseca Abril de 2017
3 RESUMO Introdução: A Púrpura Trombocitopénica Imune (PTI) é caracterizada por trombocitopenia isolada mediada por anticorpos antiplaquetários. Apesar do seu tratamento estar bem demonstrado existe um subgrupo de doentes com PTI refratária para a qual as alternativas terapêuticas são controversas. A Síndrome de Anticorpos Antifosfolípidos (SAAF) é uma doença autoimune definida por eventos trombóticos na presença de anticorpos antifosfolípidos (AAFL). No entanto, outras manifestações são frequentemente observadas, nomeadamente a trombocitopenia. Os AAFL não são exclusivos da SAAF, sendo encontrados em pessoas saudáveis e numa variedade de doenças, nomeadamente na PTI. Assim, a associação entre PTI e AAFL pode representar um subgrupo de doentes com características clínicas distintas. Caso Clínico: Homem de 42 anos, com antecedentes de alcoolismo crónico é internado por Pneumonia Viral e Trombocitopenia com Discrasia Mucocutânea. A investigação clínica permitiu estabelecer o diagnóstico de PTI com AAFL positivos, muito sugestivo da SAAF, apesar da ausência de eventos trombóticos. Durante o seguimento, a PTI manteve-se refratária a diferentes estratégias terapêuticas, com agravamentos laboratoriais e clínicos, tendo o doente desenvolvido mielotoxicidade e complicações infeciosas devido à imunossupressão. Conclusão: O caso clínico evidencia particularidades clínicas no grupo de doentes com PTI e AAFL positivos. Neste trabalho propõe-se que os doentes com PTI e AAFL constituem um subgrupo específico, distinto da PTI clássica e da SAAF trombótica. Assim, propõe-se um algoritmo para este subgrupo de doentes com PTI Grave e Refratária Associada a AAFL. Palavras-chave: Anticorpos Antifosfolípidos; Púrpura Trombocitopénica Imune; Síndrome de Anticorpos Antifosfolípidos Hematológico. O Trabalho Final exprime a opinião do autor e não da FML. 2
4 ABSTRACT Introduction: Immune Thrombocytopenic Purpura (ITP) is characterized by isolated thrombocytopenia mediated by antiplatelet antibodies. Although its treatment is well established there is a subgroup of patients with refractory ITP for which the best therapeutic approach remains undefined. The Antiphospholipid Syndrome (APS) is an autoimmune disease defined by thrombotic events in the presence of antiphospholipid antibodies (APL). However, APS may present with other manifestations, namely thrombocytopenia. APL are not found exclusive in APS, as they are also found in healthy individuals and in many diseases, such as ITP. Therefore, ITP with APL may identify a subgroup of patients with a distinct clinical course. Case Report: 42-year-old man with chronic alcoholism was admitted due to a Viral Pneumonia and Thrombocytopenia with muco-cutaneous bleeding. The clinical investigation established ITP with APL-positive, highly suggestive of APS, despite the absence of thrombotic events. During follow-up, ITP evolve to a refractory course with multiple clinical and laboratory flares. The patient developed myelotoxicity and infectious complications due to immunosuppression. Conclusion: This case highlights clinical features of ITP with APL-positive. This work suggests that patients with ITP and APL-positive constitute a specific subgroup, distinct from classical ITP and thrombotic APS. Thus, an algorithm for refractory ITP with APL is proposed. Keywords: Antiphospholipid antibodies; Hematologic Antiphospholipid Syndrome; Immune Thrombocytopenic Purpura. This work points out the author s opinion. 3
5 ÍNDICE INTRODUÇÃO... 5 Púrpura Trombocitopénica Imune... 5 Síndrome dos Anticorpos Antifosfolípidos... 6 Anticorpos Antifosfolípidos... 8 CASO CLÍNICO... 9 DISCUSSÃO Púrpura Trombocitopénica Imune e Anticorpos Antifosfolípidos Trombocitopenia na Síndrome de Anticorpos Antifosfolípidos SAAF Hematológica: Necessidade de Revisão dos Critérios de Sydney Abordagem Terapêutica na PTI Refratária e AAFL CONCLUSÃO AGRADECIMENTOS BIBLIOGRAFIA ABREVIATURAS FIGURAS SUPLEMENTARES
6 INTRODUÇÃO Púrpura Trombocitopénica Imune A Púrpura Trombocitopénica Imune (PTI), classicamente designada por Púrpura Trombocitopénica Idiopática, é uma doença autoimune caracterizada por trombocitopenia isolada (plaquetas inferiores a /mm 3 ), associada a risco de hemorragia mucocutânea. A PTI pode ocorrer isoladamente (PTI Primária, cerca de 80% dos casos) ou no contexto de outras doenças, como doenças autoimunes, infeções, fármacos e neoplasias (PTI Secundária, em 20% dos casos) (1-3). A PTI resulta de uma desregulação imunológica com produção de anticorpos antiplaquetários contra antigénios de superfície das plaquetas e dos megacariócitos, com consequente fagocitose e destruição das plaquetas no sistema reticulo-endotelial. A perda de tolerância imunológica, com alteração das respostas de células T reguladoras, parece ser o mecanismo central. No entanto, os eventos precipitantes variam nas diferentes formas de PTI e muitos permanecem desconhecidos (4). Cerca de 80% dos anticorpos são contra a GPIIb/IIIa e os restantes contra outras glicoproteínas complexo GPIb/IX, GPIV e GPIa/IIa (5). Contudo, importa realçar que os anticorpos antiplaquetários não são documentados em todos os doentes com PTI, existindo outros mecanismos imunes que contribuem para a trombocitopenia na doença (1; 3; 4). A PTI afeta crianças e adultos, com uma incidência anual de 2 casos por adultos (4). A incidência em adultos é ligeiramente superior em mulheres em idade fértil, sendo igual nos dois sexos a partir dos 60 anos, ainda que rara a partir desta idade (4; 6). As manifestações clínicas são heterogéneas, podendo variar de PTI assintomática até PTI com hemorragia. A gravidade da hemorragia, que define a gravidade da PTI, é também variável, desde quadros moderados (mais frequentes) a graves (mais raros) (6). A PTI é um diagnóstico de exclusão (4). Atualmente a pesquisa de anticorpos antiplaquetários não é útil no diagnóstico, dada a variabilidade interlaboratorial e sua baixa sensibilidade (2; 4). A terapêutica da PTI é, ainda hoje, controversa. O principal objetivo da terapêutica da PTI é diminuir o risco hemorrágico (e não normalizar a contagem plaquetária), estando 5
7 indicada para situações de trombocitopenia inferior a plaquetas/mm 3 ou hemorragia significativa (4). A primeira linha terapêutica inclui corticoterapia, imunoglobulina endovenosa (IVIg) e imunoglobulina anti-d (Ig anti-d). Contrariamente, em doentes com PTI persistente e recidivante, a abordagem terapêutica não reúne consenso, podendo incluir esplenectomia e/ou terapêutica com Rituximab ou agonistas da trombopoietina (TPO) (1). Outras alternativas terapêuticas têm sido tentadas para os casos refratários, com resultados promissores, mas variáveis (6; 7). O prognóstico é variável, dependendo da idade, fatores de risco hemorrágico concomitantes e da etiologia da PTI (na PTI secundária). Habitualmente, as formas secundárias têm melhor prognóstico, enquanto que a PTI primária evolui para a cronicidade com recidivas frequentes (1; 2). A mortalidade a longo prazo é igual à população em geral, exceto na doença grave e refratária onde é ligeiramente superior (8). Síndrome dos Anticorpos Antifosfolípidos A Síndrome dos Anticorpos Antifosfolípidos (SAAF) é uma doença autoimune caracterizada por fenómenos trombóticos (arteriais e venosos) recorrentes e morbilidade obstétrica na presença de anticorpos antifosfolípidos (AAFL) (9). A SAAF é mais frequente no sexo feminino (4-5:1), com um pico de incidência entre 30 e os 40 anos, com apenas 10% dos casos a serem diagnosticados após os 50 anos (9). A SAAF é considerada primária se não estiver associada a outra doença, ou secundária se coexistir outra doença autoimune, sendo a associação mais frequente com o Lupus Eritematoso Sistémico (LES) (9-12). A fisiopatologia da SAAF inicia-se por perda de tolerância imunológica, envolvendo alterações nos recetores TLR (10). O mecanismo da trombose pode ser explicado por um modelo two hit. O evento inicial é desconhecido na maioria dos casos, no entanto, a lesão endotelial por espécies reativas de oxigénio parece criar condições para os anticorpos exercerem a sua patogenicidade, principalmente os anticorpos anti-beta 2 glicoproteína-1 (anti-β2-gp1) (13). Estas imunoglobulinas participam em dois processos que contribuem para um estado protrombótico: a ativação celular (a nível do endotélio, monócitos e plaquetas) com alteração na expressão e secreção de várias moléculas; e a inibição de mecanismos 6
8 anticoagulantes e fibrinolíticos (13). No endotélio verifica-se a aquisição de um fenótipo pro-adesivo aumento da expressão de moléculas de adesão (E-selectina, VCAM e ICAM), pró-trombótico aumento da secreção de fator tecidual e diminuição das prostaciclinas e óxido nítrico e pró-inflamatório. Nos monócitos ocorre aumento da síntese de fator tecidual e fator de necrose tumoral. Por fim, a ativação plaquetária resulta num aumento da síntese de tromboxano A2 (10; 11). Paralelamente, os AAFL interferem com as vias das proteínas C e S, da Anexina V e da Antitrombina III, inibindo os mecanismos anticoagulantes e favorecendo eventos trombóticos (10; 11; 13). As manifestações clínicas mais frequentes são a trombose venosa profunda e o acidente vascular cerebral (9; 11). Contudo, outras manifestações são igualmente comuns, nomeadamente a trombocitopenia, a anemia hemolítica, a endocardite marântica e o livedo reticularis (11; 14). A trombocitopenia está presente em cerca de 30% dos casos, sendo normalmente moderada (plaquetas entre e /mm 3 ) e sem hemorragia associada. No entanto, pode dominar o quadro clínico, sendo grave e refratária em 5-10% dos casos (11; 14). O diagnóstico da SAAF é baseado nos critérios de Sapporo propostos em 1999 e revistos em Sydney no ano de 2006 (Figura 1). Figura 1. Critérios de Sydney para a Síndrome de Anticorpos Antifosfolípidos (adaptado de Miyakis S, et al (15)). 7
9 A terapêutica da SAAF inclui anticoagulação associada a terapêutica imunomodeladora, nos casos de SAFF secundária (de acordo com as recomendações para a doença autoimune associada). A trombocitopenia, normalmente, não necessita de terapêutica, no entanto, quando indicado o tratamento é semelhante ao da PTI (9; 14). O prognóstico dos doentes com SAAF é bom, com baixa recorrência dos eventos trombóticos, apresentando uma mortalidade global de 5,3% (9). Anticorpos Antifosfolípidos Os AAFL são um grupo heterogéneo de imunoglobulinas que reagem contra fosfolípidos aniónicos das membranas celulares ou contra proteínas plasmáticas ligadas a fosfolípidos (16; 17). Os AAFL estão presentes em 1 a 5% da população e numa variedade de patologias autoimunes, sem que traduzam a existência da SAAF (9; 17). Os alvos mais frequentes destas imunoglobulinas são o fosfolípido cardiolipina (CL), e as proteínas beta 2 glicoproteína-1 e protrombina (16). Do ponto de vista laboratorial, os AAFL podem ser divididos em dois grupos: o anticoagulante lúpico (ACL), determinado por um teste funcional de coagulação; e os restantes anticorpos (anticardiolipina - anti-cl e anti-β2-gp1) medidos por ELISA ou Quimioluminiscência (17). O ACL tem significado prognóstico, estando associado a maior risco trombótico e a morbilidade obstétrica (9; 17). Também se verifica um pior prognóstico com o número cumulativo de anticorpos positivos. A trombocitopenia é uma manifestação clínica da SAAF, mas atualmente verifica-se que 80-85% dos doentes com PTI e AAFL não apresentam fenómenos trombóticos definidores da SAAF (18; 19). Este subgrupo de doentes constitui um desafio clinico pouco estudado e, consequentemente, de difícil decisão terapêutica. 8
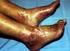
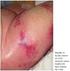
10 CASO CLÍNICO M.B.A., 42 anos, sexo masculino, caucasiano, operário da construção civil. Natural e residente em Tomar. Casado com dois filhos. Internado por trombocitopenia e epistaxis. Antecedentes Pessoais Trombocitopenia conhecida desde há dois anos sem caracterização etiológica. Exfumador (20 unidades maço ano), abstinente no último mês antes do internamento. Hábitos alcoólicos, tendo sido submetido a tratamento para a Dependência Alcoólica, sem consumos desde há 20 anos. Sem história familiar relevante. Sem medicação habitual ou alergias medicamentosas. História da Doença Atual Dois dias antes do primeiro internamento o doente refere o aparecimento de cefaleia periorbitária bilateralmente, do tipo pressão, sem irradiação, fatores de alívio ou agravamento, acompanhada de alguns episódios de vómitos de conteúdo aquoso. Pela persistência da sintomatologia recorreu ao Serviço de Urgência. Após avaliação clínica foi estabelecido o diagnóstico de Pneumonia e de Trombocitopenia (contagem plaquetária de 4.000/mm 3 ). Durante o internamento iniciou, empiricamente, Amoxicilina/Clavulanato 1000/200mg EV e Azitromicina 500mg EV, bem como Prednisolona (PDN) 1mg/kg/dia e IVIg 2 g/kg/dia. Após a terapêutica imunossupressora verificou-se subida da contagem plaquetária para /mm 3. Após 5 dias, teve alta hospitalar medicado com PDN 80mg/dia e com indicação para completar a antibioterapia em ambulatório. Duas semanas depois, e, após resolução das queixas, o doente inicia epistaxis de difícil controlo, pelo que recorre novamente ao Serviço de Urgência, tendo ficado internado por trombocitopenia grave (2.000 plaquetas/mm 3 ). Na revisão de sistemas, o doente 9
11 negava rash cutâneo, fotossensibilidade, alopécia, lesões aftosas orais ou genitais, artralgia ou artrite, fenómeno de Raynaud, xerostomia ou xeroftalmia, anorexia, febre ou perda ponderal, outras perdas hemáticas, bem como queixas de outros órgãos e sistemas. O doente negava ainda contactos epidemiológicos de risco. Exame Objetivo Doente com bom estado geral, vígil, orientado e colaborante. Apirético. Hemodinamicamente estável, com tensão arterial de 128/83 mmhg. Frequência cardíaca: 82 bpm, com pulso radial regular, simétrico e amplo. Eupneico em repouso, frequência respiratória 16 cpm e saturação periférica de O 2 de 99% em ar ambiente. Mucosas descoradas e hidratadas. Anictérico e acianótico. Sem adenomegálias periféricas palpáveis. Auscultação cardíaca: S1 e S2 presentes, rítmicos e normofonéticos, sem sopros ou extrassons. Auscultação pulmonar: murmúrio vesicular mantido e simétrico, sem ruídos adventícios. Abdómen plano, ruídos hidro-aéreos presentes, sem sopros; ponta de baço palpável, sem outras massas ou organomegálias, sem reação peritoneal. Membros, pele e faneras sem alterações. Sem alterações do aparelho osteoarticular. Exame neurológico sem alterações. Foi iniciada terapêutica com Metilprednisolona 1g EV durante três dias e IVIg 400mg/Kg/dia durante cinco dias, seguido de PDN 1mg/kg/dia. Paralelamente foi iniciada investigação etiológica para a trombocitopenia. Avaliação Complementar de Diagnóstico Na avaliação analítica destacava-se: Hb 11.8gr/dL, VGM 82.6fl, RDW 16.7%CV; Leucócitos /mm 3, Neutrófilos /mm 3 ; PCR 0.6mg/dL, VS 27mm/1ªh; Plaquetas 2.000/mm 3, TP 11.6/11.6, aptt 30.1/29 (53.3/29 antes da corticoterapia); Glicemia 92mg/dL; Ureia 48mg/dL, Creatinina 0.9mg/dL, Na + 136mmol/L, K + 4.4mmol/L, Ca , Ácido Úrico 5.2mg/dL,; AST 23U/L, ALT 37U/L, GGT 28U/L, FA 52U/L, BbT 1.18mg/dL, LDH 336U/L; Electroforese de proteínas sem alterações; CK 16U/L; Ferro 26.8mcg/dL, Ferritina 164.2mcg/mL, CTFF 284mcg/dL, Sat. 10
12 Transferrina 6%, Vit B12 294pg/mL, Folatos 9.4ng/mL. Teste de Coombs direto e indireto negativos. No estudo imunológico verificou-se ANA 1/160 (imunofluorescência com padrão homogéneo), anti-dsdna 536UI/ml, anti-ssa/ro, anti-ssb/la, anti-sm, anti-rnp, anti-jo1, anti-scl 70, e anti-ccp negativos. C3 85mg/dL (90-180) e C4 6mg/dL (10-40). Anticorpos antiplaquetários positivos, anticoagulante lúpico positivo, anticardiolipina IgM 75U/mL, IgG 124U/mL, anti-β2-gp1 IgM 166U/mL, IgG 151U/mL. ANCAs negativos. Fator reumatóide negativo. O esfregaço de sangue periférico mostrou trombocitopenia sem agregados ou alterações morfológicas. O Mielograma não revelou alterações. As serologias infeciosas mostraram: VIH negativo, serologias da hepatite B negativas, Anti-VHC negativo, Anti-HTLV1/2 negativo, VDRL não reactivo, Herpes vírus 1 e 2 IgG positivas, Echo vírus IgM e IgG positivas, M. pneumoniae IgM e IgG negativas, Epstein Barr EDNA negativo, Parvovirus IgM e IgG negativos e Adenovirus IgA e IgG negativos. O teste respiratório para o H. pylori foi negativo. A TC-Corpo demonstrou Atelectasias residuais no lobo pulmonar inferior esquerdo, fígado com dimensões normais, mas proeminência do lobo esquerdo e do lobo caudado, com contornos ligeiramente bosselados. Repermeabilização da veia umbilical. Baço de dimensões aumentadas (diâmetro 165mm), contornos regulares e opacificação homogénea. A TC-CE revelou Ligeira acentuação da hipodensidade da substância branca cerebral de predomínio subcortical, traduzindo áreas de desmielinização, inespecíficas. Para esclarecer os achados da TC-CE, realizou uma RMN-CE que mostrou múltiplas áreas infracentimetricas de hipersinal nas sequências de T2-FLAIR intersectando a substância branca cerebral de predomínio subcortical frontoparietal hemisférica com envolvimento da interface caloso-septal paramediana esquerda que traduzem áreas de desmielinização inespecíficas (Figura 2). 11
13 Figura 2. Lesões da Substância Branca. Múltiplas áreas infracentimetricas de hipersinal (setas) intersectando a substância branca cerebral de predomínio subcortical frontoparietal hemisférica com envolvimento da interface caloso-septal paramediana esquerda, de provável natureza desmielizante (inespecífica) ou vascular microangiopática. Cortes transversais (A-C) e Cortes Sagitais (D-F) de RMN-CE (FLAIR TR Longo). Após a investigação realizada foram assumidos os seguintes diagnósticos: Púrpura Trombocitopénica Imune; Anemia por Hemorragia e Doença Hepática Crónica Alcoólica. Foi assumido o diagnóstico de PTI em contexto de doença autoimune sistémica (Lúpus Eritematoso Sistémico e/ou SAAF) com trombocitopenia grave precipitada pela infeção viral (Pneumonia a Echovirus). Seguimento e evolução (Figura 3) A PTI mostrou-se refratária à primeira linha terapêutica com persistência de trombocitopenia grave ( plaquetas/mm 3 ) e da epistaxis, pelo que o doente foi proposto para Rituximab 1000mg EV. Após a terapêutica verificou-se subida da 12
14 contagem plaquetária para /mm 3, com controlo eficaz da epistaxis e possibilidade de desmame progressivo da PDN. Figura 3. Evolução Clínica e Laboratorial. AZA, Azatioprina. DAI, Doenças Autoimunes. DEXA, Dexametasona. DNZ, Danazol. HCQ, Hidroxicloroquina. IVIg, Imunoglobulina endovenosa. PDN, Prednisolona. MPDN, Metilprednisolona. UCI, Unidade de Cuidados Intensivos. TB, Tuberculose. O doente teve alta hospitalar, medicado com PDN 40mg 1id, Cálcio/Vitamina D 12550mg/400UI 1id e foi referenciado à Consulta de Doenças Autoimunes. Foi agendada a segunda infusão de Rituximab em regime ambulatório, que o doente realizou sem intercorrências. Nos dois meses seguintes o doente foi internado duas vezes por recorrência da epistaxis e trombocitopenia grave. No primeiro internamento, realizou pulsos de Dexametasona (40mg/dia) durante 4 dias e foi introduzida Hidroxicloroquina (HCQ) 200mg 1id com boa resposta terapêutica (contagem plaquetária /mm 3 ). No último destes internamentos, assumiu-se o diagnóstico de PTI Refratária, pelo que foi adicionada 13
15 terapêutica com Azatioprina (AZA) 150mg 1id e Danazol (DNZ) 600mg 1id, tendo-se mantido a PDN (em desmame) e a HCQ 200mg (Figura 3). No mês seguinte, o doente é reinternado por Pneumonia e Insuficiência Respiratória com necessidade de tratamento em Unidade de Cuidados Intensivos. Durante o internamento foram isolados: S. pneumoniae (antigenúria), S. mitis e C. albicans (secreções brônquicas) e S. epidermidis (três hemoculturas). Foi ainda isolado M. tuberculosis, pelo que foi iniciado tratamento com Isoniazida, Rifampicina, Pirazinamida e Etambutol (durante 2 meses), seguido de Rifampicina e Isonizida (durante 7 meses). Durante este internamento foi repetido o estudo autoimune: ANA e anti-dsdna negativos; Anti-Cardiolipina IgM 55U/mL e IgG 72U/mL; Anti-β2- GP1IgM 100U/mL e IgG 86U/mL. Apesar do doente não apresentar as manifestações trombóticas incluídas nos critérios Sydney 2006 (Figura 1), a presença de títulos elevados de AAFL, o contexto imunológico do doente e a leucoencefalopatia microangiopática documentada, sugeriam o diagnóstico da SAAF Primário. De fato, alguns autores sugerem a existência de um subgrupo de doentes com SAAF cuja manifestação clínica isolada é a trombocitopenia: SAAF Hematológica (5; 19; 20). Alternativamente, a hipótese de PTI com AAFL positivos poderia ser igualmente considerada. Nos meses seguintes o doente manteve-se assintomático, mantendo terapêutica com PDN, em desmame progressivo, e AZA 150mg 1id e HCQ 200mg 1id. O DNZ foi comercialmente descontinuado. Durante o seguimento em Consulta de Doenças Autoimunes, o doente apresentou sempre trombocitopenia (contagens plaquetárias entre e /mm 3 ) com vários períodos de agravamento laboratorial. Cerca de dois anos depois do diagnóstico, mantendo-se o doente assintomático, verificase agravamento laboratorial com evolução para pancitopenia com necessidade de internamento. Da avaliação complementar destaca-se: anemia normocítica com cinética do ferro compatível com ferropenia (Hb 8.6gr/dL; %, ferro 52.9mcg/dL, CTFF 294mcg/dL, Sat. transferrina 18%, Ferritina 105ng/mL); leuconeutropenia (Leucócitos 1620/mm 3 ; Neutrófilos 800/mm 3 ); trombocitopenia (65.000/mm 3 ); estudo 14
16 imunoserológico negativo; serologias virais negativas; imunoglobulinas séricas normais, populações linfocticas normais, exceto CD19 + que se mantinham depletados. Foi ainda repetido o mielograma que mostrou Medula normocelular, com dismegacariopoiese (>10% das células). ; e a TC-Corpo que não mostrou achados de novo. Dada a possibilidade de Toxicidade Medular Associada a AZA foi doseada a Tiopurina Metiltransferase. Apesar de não se encontrar alterada, optou-se por suspender a AZA. O doente mantem-se clinicamente estável, sem novos episódios de discrasia hemorrágica, medicado com PDN 10mg 1id e HCQ 200mg 1id, com trombocitopenia grave e refratária (plaquetas entre e /mm 3 ). 15
17 DISCUSSÃO Púrpura Trombocitopénica Imune e Anticorpos Antifosfolípidos Os AAFL são frequentemente detetados em doentes com PTI, porém a sua relevância clínica e patogénica ainda é controversa (1; 2; 17). A frequência destes anticorpos em doentes com PTI varia entre 25 75%, sendo esta diferença atribuída à metodologia utilizada na sua determinação laboratorial (Figura 4 e Tabela suplementar 1) (18; 21). 42% 58% Doentes com PTI e AAFL Negativos Doentes com PTI e AAFL Positivos Figura 4. Prevalência de Anticorpos Antifosfolípidos no momento do diagnóstico de doentes com PTI (Pesquisa realizada na Pubmed, em língua inglesa, no período entre 1980 e 2016, com as palavras chaves ITP e antiphospholipid antibodies ). A prevalência dos AAFL varia consoante os estadios da doença (22). Nas exacerbações, os títulos de anticorpos são mais prevalentes (86% dos casos), enquanto na fase estável e em remissão são menos frequentes (57% e 42% dos casos, respetivamente). Bidot, et al. (23) observou que o perfil de AAFL em doentes com SAAF e PTI não é coincidente: enquanto na SAAF predominam os anticorpos anti-β2-gp1, com ACL positivo em 80% dos doentes; na PTI o perfil imunológico mais comum é a presença de outros AAFL (CL, Fosfatidilcolina, Fosfatidilserina e Fosfatidiletanolamina) com ACL negativo. Além disso, Bidot, et al. (23) constatou que a presença de mais do que dois AAFL é mais frequente na SAAF (75%) que na PTI (57%). Estas diferenças parecem acompanhar o comportamento clínico na SAAF trombose e na PTI hemorragia 16
18 (23). Um possível mecanismo para esta associação parece ser o aumento da expressão de glicoproteínas plaquetárias, sobretudo IIb/IIIa, que contribui para o efeito trombocitopénico dos anticorpos antiplaquetários (19). A literatura é inconsistente na relação que estabelece entre a presença de AAFL em doentes com PTI e o risco trombótico (Figura 5 e Tabela Suplementar 2) (5; 18). G. Moulis, et al. (18), verificou que cerca de 15% dos doentes com PTI e ACL ou anti-cl positivos desenvolviam tromboses, comparados com os 3 a 5% dos doentes com PTI sem AAFL. Com isto, conclui-se que a presença de ACL e anti-cl estão associados à ocorrência de tromboses arteriais e venosas em doentes com PTI, conferindo o primeiro um risco superior (5% vs 2%). Surpreendentemente, apenas dois artigos mencionam o facto deste subgrupo de doentes evoluir para o diagnóstico de SAAF durante o seguimento (24; 25). Estes anticorpos são, por isso, considerados fatores de risco para o desenvolvimento desta síndrome, podendo a PTI com AAFL positivos constituir uma apresentação inicial da SAAF. A pesquisa sistemática destes anticorpos na PTI pode, deste modo, ser útil para identificar este subgrupo (18; 26). 86% 14% Doentes com PTI e AAFL Positicos Com Eventos Trombóticos Doentes com PTI e AAFL Positicos Sem Eventos Trombóticos Figura 5. Incidência de eventos trombóticos em doentes com PTI e Anticorpos Antifosfolípidos (Pesquisa realizada na Pubmed, em língua inglesa, no período entre 1980 e 2016, com as palavras chaves ITP, antiphospholipid antibodies e thrombosis, tendo sido excluídos os artigos que não apresentavam os valores absolutos ou de frequência de eventos trombóticos). 17
19 Trombocitopenia na Síndrome de Anticorpos Antifosfolípidos As manifestações clínicas atribuídas à SAAF (e aos AAFL) ultrapassam as consideradas nos critérios de Sydney (Figura 1) (5; 11). Relativamente às manifestações hematológicas, a trombocitopenia é a mais comum, ocorrendo em 20-53% dos casos (19). No Euro-Phospholipid Project, em 2002, foi reportada uma frequência de trombocitopenia em 29,6% dos doentes com SAAF, sendo menor na SAAF primário (25% vs. 31%). É interessante realçar que a trombocitopenia pode apresentar uma incidência superior à verificada para as manifestações incluídas nos critérios de diagnóstico da SAAF (5). Classicamente, a trombocitopenia era considerada um critério de diagnóstico para a SAAF, contudo, a sua baixa especificidade motivou a sua exclusão nos critérios revistos em Sydney (5; 27). Os mecanismos imunológicos desempenham um papel crucial na etiopatogénese da trombocitopenia na SAAF e, alguns destes, sobrepõem-se aos observados na PTI (21). Apesar de inicialmente ter sido proposto que os AAFL contribuíam diretamente para a destruição plaquetária, demonstrou-se que a ativação das plaquetas é uma condição prévia e necessária para a trombocitopenia, já que apenas com a ativação plaquetária se verifica exposição dos fosfolípidos aniónicos na membrana das plaquetas (5; 21; 27). A presença de anticorpos contra glicoproteínas plaquetárias, como GPIIb/IIIa, GPIb/IX, GPIa/IIa e GPIV, parece também contribuir significativamente para a fisiopatologia da trombocitopenia na SAFF (5; 21; 27). Estes anticorpos são identificados em 40-70% de doentes com SAAF e trombocitopenia, mas apenas em 10% dos doentes com SAAF sem trombocitopenia (5; 27). A redução dos títulos destes anticorpos acompanha habitualmente a resposta clínica à terapêutica imunossupressora, mesmo que esta terapêutica não tenha impacto nos títulos de AAFL, o que corrobora a importância fisiopatológica deste mecanismo (5; 27). Além disso, foi demonstrado que os AAFL aumentam a expressão de glicoproteínas plaquetárias, sobretudo GPIIb/IIIa, podendo, não só aumentar a agregação plaquetária e, consequentemente os fenómenos trombóticos, mas também potenciar a destruição de plaquetas (19). 18
20 SAAF Hematológica: Necessidade de Revisão dos Critérios de Sydney De acordo com os critérios de classificação de Miyakis (15) (Sydney 2006), é possível identificar, na prática clínica, três fenótipos da SAAF: (a) doentes com manifestações clínicas típicas e AAFL positivos (SAAF clássico); (b) doentes com manifestações clínicas não pertencentes aos critérios clínicos e com AAFL positivos; (c) doentes com critérios clínicos e com AAFL positivos não incluídos nos critérios, isto é AAFL que não ACL, anti-β2-gp1 e anti-cl. Este caso exemplifica, como referido, a dificuldade diagnóstica entre PTI associada a AAFL ou SAAF com Trombocitopenia (o que corresponde ao segundo fenótipo clínico descrito). As alterações compatíveis com envolvimento do SNC evidentes na RMN (Figura 2) favorecem a segunda hipótese (12; 28). A ocorrência simultânea de trombocitopenia e AAFL em doentes sem documentação de trombose vascular tem sido amplamente discutida. Comellas-Kirkerup L, et al. (20) verificaram que existe um assincronismo entre o momento de aparecimento de AAFL e o momento de aparecimento das alterações hematológicas em 84% dos doentes: em 24% dos casos a alteração hematológica aparece antes dos AAFL; e em 45,5% dos doentes com AAFL e uma alteração hematológica instala-se um critério clínico da SAAF nos 13,2 anos seguintes. Além disso, o perfil de AAFL, nomeadamente uma maior frequência de ACL, correlacionou-se com o desenvolvimento de critérios clínicos da SAAF durante a evolução. Curiosamente, no consenso de Sydney (2006) sugere-se que a associação PTI com AAFL poderá ser interpretada como uma síndrome inicial da SAAF, devendo ser considerada um quadro clínico distinto da PTI sem AAFL. Assim, surge o termo Trombocitopenia Associada aos Anticorpos Antifosfolipidos (Sydney 2006) ou SAAF Hematológica (19). O perfil de autoanticorpos parece ter um papel importante na identificação deste subgrupo de doentes, permitindo a estratificação do risco trombótico nos doentes com PTI: maior nos doentes com ACL (20; 29; 30). Neste sentido, Forastiero R. (30), estabelece uma classificação de risco trombótico para os doentes com AAFL que não cumprem critérios de SAAF: AAFL Triplo Positivos risco elevado; AAFL Duplo 19
21 Positivos (sem ACL) risco intermédio; Um único AAFL positivo (sem ACL) risco baixo. Concluindo, tanto os eventos clínicos, como os marcadores imunológicos previstos nos critérios de Sydney 2006 não incluem este subgrupo de doentes, podendo ser pertinente a revisão destes critérios à luz dos argumentos aqui discutidos. Abordagem Terapêutica na PTI Refratária e AAFL A abordagem terapêutica da PTI divide-se em: terapêutica de manutenção e terapêutica de resgate, esta última com o objetivo de subir a contagem plaquetária, num curto período de tempo, em doentes com discrasia hemorrágica (31). No que toca à PTI recentemente diagnosticada (menos de 3 meses) existe consenso para iniciar terapêutica com corticoides, IVIg e/ou Ig anti-d nos doentes com hemorragia ativa e/ou menos de plaquetas/mm 3 (2; 32; 33). Assim, o doente apresentado foi inicialmente medicado com PDN e IVIg. No entanto, verificou-se evolução clínica para PTI Crónica (mais de 12 meses de duração da trombocitopenia) com critérios de gravidade (epistaxis recorrente e refratária à corticoterapia) (2; 31). De acordo com o International Working Group, a PTI considera-se «refratária» quando não responde ou recidiva após esplenectomia (2). O International Working Group circunscreve, assim, a classificação de PTI Refratária aos doentes já submetidos a esplenectomia. No entanto, a esplenectomia tem sido cada vez menos utilizada nestes doentes dado o advento de estratégias farmacológicas eficazes (1; 34). Por isso, Cuker, et al. (31) sugerem uma definição mais abrangente para PTI Refratária, onde incluem também doentes contraindicados ou que recusaram esplenectomia e doentes que após o tratamento inicial necessitam de outras estratégias terapêuticas para melhorar a qualidade de vida. No doente deste estudo, após a evolução para PTI Crónica e Refratária várias alternativas terapêuticas eram possíveis: a) esplenectomia, b) agonistas da TPO, c) Rituximab, d) outros imunossupressores. A esplenectomia, ainda é a opção terapêutica de segunda linha com melhores resultados a longo prazo (66% de resposta mantida a 5 anos) (31), porém com risco cirúrgico e complicações infeciosas e vasculares associadas 20
22 (1; 34). Neste último ponto, é de destacar o facto do doente discutido apresentar tanto um risco hemorrágico elevado, devido à trombocitopenia grave, como um risco trombótico devido à positividade dos três AAFL. A escolha dos fármacos alternativos à esplenectomia é, atualmente, individualizada, uma vez que não existem estudos comparativos entre as diferentes estratégias (34). Os agonistas da TPO (Romiplostim e Eltrombopag) foram recentemente aprovados pela European Medicines Agency (EMA) e INFARMED para o tratamento da PTI, dada a sua eficácia e segurança em 80% dos doentes (remissão completa em 25 30% dos casos) (1; 6; 34; 35). No entanto, estes fármacos apresentam algumas desvantagens, nomeadamente, a ausência de efeito curativo em todos os doentes, a necessidade de tratamento contínuo, e o risco trombótico e de hepatotoxicidade (sobretudo associada ao Eltrombopag) (34). A presença de Doença Hepática Alcoólica e de AAFL no doente apresentado constituíam, por isso, contraindicações relativas à utilização dos agonistas da TPO. Até ao momento, apenas foram descritos sete estudos case-control sobre estes agentes na PTI em contexto de doença autoimune Em seis destes, os fármacos demostraram eficácia clínica com poucos efeitos adversos (36). O Rituximab é eficaz, tendo demonstrado eficácia curativa em cerca de 20% dos doentes ao fim de 2 5 anos (31). Apesar do risco infecioso associado à sua utilização, o Rituximab é considerado seguro, pelo que foi escolhido para o tratamento do doente em discussão (34). Contudo, não se verificou resposta mantida ao Rituximab, pelo que foram tentadas outras alternativas imunossupressoras. De facto, enquanto que as opções de segunda linha mencionadas são amplamente estudadas, as opções terapêuticas a partir desta fase baseiam-se em agentes imunossupressores com eficácia mais reduzida ou desconhecida e maior toxicidade (31; 34). Uma vez que não existem estudos comparativos entre estes fármacos, nem algoritmos de decisão testados, a decisão terapêutica deve ser personalizada. Os imunossupressores utilizados neste contexto são: antimetabolitos (AZA, 6-Mercaptopurina e Micofenolato de Mofetil); DNZ; Dapsona; Alcalóides de Vinca (Vincristina e Vinblastina); Ciclosporina A; e Ciclofosfamida. Os que mostraram maior eficácia clínica nos poucos estudos disponíveis foram a AZA, a Ciclosporina e o Micofenolato de Mofetil (6). Optou-se, por isso, por um esquema terapêutico com PDN, AZA e DNZ. Contudo, a descontinuação do DNZ em Portugal e a Mielotoxidade atribuída à utilização da AZA obrigaram à suspensão destes fármacos. Apesar de o 21
23 doente se manter com uma contagem plaquetária superior a /mm 3, sem discrasia hemorrágica, as alternativas terapêuticas são, nesta fase, muito escassas e controversas. As particularidades deste caso demonstram as dificuldades na abordagem terapêutica da PTI Refratária, identificando uma área que beneficiaria de uma atenta investigação científica. A ausência de ensaios clínicos comparativos entre as várias alternativas e de algoritmos validados para a abordagem deste subgrupo particular de doentes com PTI é particularmente notória. O estudo meticuloso deste tema, integrado no caso clínico apresentado, permite, que se proponha um algoritmo terapêutico para este grupo de doentes (Figura 6). 22
24 Figura 6. Proposta de Algoritmo Terapêutico para a PTI Refratária (Adaptado de, Provan D, et al. (6), Cuker A, et al. (31), Ghanima W, et al. (34)). 23
25 CONCLUSÃO O caso clínico apresentado evidencia a dificuldade diagnóstica em doentes com PTI e AAFL. A ausência de marcadores de diagnóstico específicos tanto na SAAF como na PTI, tornam a associação entre trombocitopenia grave e AAFL uma possível entidade inicial da SAAF, que consoante o perfil imunológico terá evoluções diferentes. Além disso, realçam a necessidade de revisão dos critérios da SAAF. Contudo, a correta compreensão dos AAFL ainda é limitada, tanto para permitir uma identificação precisa deste subgrupo de doentes, como para o estabelecimento de medidas preventivas e estratégias terapêuticas adequadas. Neste sentido, são de enorme relevância o desenvolvimento de estudos que avaliem com maior exatidão fatores preditores da evolução clínica nestes doentes. Simultaneamente, constata-se uma ausência de substrato científico que permita uma abordagem terapêutica eficaz e segura em doentes com PTI persistente e refratária à primeira linha terapêutica. Apesar do algoritmo apresentado definir opções válidas no decorrer da doença, persiste a necessidade de ensaios clínicos subsequentes neste grupo de doentes. 24
26 AGRADECIMENTOS Antes de tudo, um agradecimento muito caloroso aos meus pais por todo o apoio e acompanhamento na minha formação, quer como pessoa, quer como médico. Não querendo esquecer ninguém, deixar um agradecimento aos meus amigos que me acompanharam durante o meu percurso académico, com um abraço especial para o Gerson Cruz e o João Rosado. Agradecer também à Inês Leitão que, muito carinhosamente, reviu o trabalho. Claramente, destacar a pessoa do meu irmão, Pedro António, em todos os aspetos positivos na minha formação enquanto homem e estudante de Medicina. Agradecer-lhe porque é um exemplo na minha vida. Depois, queria deixar um agradecimento muito especial ao Dr. Valter Fonseca. Agradecer por ter aceite ser meu orientador e por toda a disponibilidade e dedicação demonstrada para a concretização deste trabalho. Para mim, a sua colaboração e orientação foram um enorme prazer e uma aprendizagem contínua. Finalmente, ao Professor Doutor Rui Victorino, Diretor do Serviço de Medicina II do Hospital de Santa Maria, por ter permitido a elaboração desta tese no seu serviço. 25
27 BIBLIOGRAFIA 1. Neunert CE Current management of immune thrombocytopenia. Hematology. American Society of Hematology. Education Program: Rodeghiero F, Ruggeri M ITP and international guidelines: what do we know, what do we need? Presse medicale 43:e Cines DB, Bussel JB, Liebman HA, Luning Prak ET The ITP syndrome: pathogenic and clinical diversity. Blood 113: Bhatti A, Ali F, Satti F, Ghazali Z, Satti S, Usman M Review of literature with current treatment guidelines for idiopathic thrombocytopenic (ITP). International Journal of Current Research 7: Artim-Esen B, Diz-Kucukkaya R, Inanc M The significance and management of thrombocytopenia in antiphospholipid syndrome. Current rheumatology reports 17:14 6. Provan D, Newland AC Current Management of Primary Immune Thrombocytopenia. Advances in therapy 32: Cuker A, Neunert CE How I treat refractory immune thrombocytopenia.. Blood.;128(12): Portielje JE, Westendorp RG, Kluin-Nelemans HC, Brand A Morbidity and mortality in adults with idiopathic thrombocytopenic purpura. Blood 97: Dhir V, Pinto B Antiphospholipid syndrome: A review. Journal of Mahatma Gandhi Institute of Medical Sciences 19: Chaturvedi S, McCrae KR Recent advances in the antiphospholipid antibody syndrome. Current opinion in hematology 21: Gomez-Puerta JA, Cervera R Diagnosis and classification of the antiphospholipid syndrome. Journal of autoimmunity 48-49: Espinosa G, Cervera R Current treatment of antiphospholipid syndrome: lights and shadows. Nature reviews. Rheumatology 11: Giannakopoulos B, Krilis SA The pathogenesis of the antiphospholipid syndrome. The New England journal of medicine 368:
28 14. Katikaneni M, Gangam M, Berney SM, Umer S Antiphospholipid Syndrome (APS) - An Update on Clinical Features and Treatment Options. The Open Urology & Nephrology Journal 8: Miyakis S, Lockshin MD, Atsumi T, Branch DW, Brey RL, et al International consensus statement on an update of the classification criteria for definite antiphospholipid syndrome (APS). Journal of thrombosis and haemostasis : JTH 4: Dlott SJ Diagnosing Antiphospholipid Antibody Syndrome: A Review of the Criterion for Definite APS. The Open Urology & Nephrology Journal 8: Misita CP, Moll S Antiphospholipid antibodies. Circulation 112:e Moulis G, Audemard-Verger A, Arnaud L, Luxembourger C, Montastruc F, et al Risk of thrombosis in patients with primary immune thrombocytopenia and antiphospholipid antibodies: A systematic review and meta-analysis. Autoimmunity reviews 15: Cervera R, Tektonidou MG, Espinosa G, Cabral AR, Gonzalez EB, et al Task Force on Catastrophic Antiphospholipid Syndrome (APS) and Non-criteria APS Manifestations (II): thrombocytopenia and skin manifestations. Lupus 20: Comellas-Kirkerup L, Hernandez-Molina G, Cabral AR Antiphospholipid-associated thrombocytopenia or autoimmune hemolytic anemia in patients with or without definite primary antiphospholipid syndrome according to the Sapporo revised classification criteria: a 6-year follow-up study. Blood 116: Uthman I, Godeau B, Taher A, Khamashta M The hematologic manifestations of the antiphospholipid syndrome. Blood reviews 22: Bidot CJ, Jy W, Horstman LL, Ahn ER, Jimenez JJ, et al Antiphospholipid antibodies in immune thrombocytopenic purpura tend to emerge in exacerbation and decline in remission. British journal of haematology 128: Bidot CJ, Jy W, Horstman LL, Ahn ER, Yaniz M, Ahn YS Antiphospholipid antibodies (APLA) in immune thrombocytopenic purpura 27
29 (ITP) and antiphospholipid syndrome (APS). American journal of hematology 81: Diz-Kucukkaya R, Hacihanefioglu A, Yenerel M, Turgut M, Keskin H, et al Antiphospholipid antibodies and antiphospholipid syndrome in patients presenting with immune thrombocytopenic purpura: a prospective cohort study. Blood 98: Dash S, Marwaha RK, Mohanty S Lupus anticoagulant in immune thrombocytopenic purpura. Indian journal of pediatrics 71: Yang YJ, Yun GW, Song IC, Baek SW, Lee KS, et al Clinical implications of elevated antiphospholipid antibodies in adult patients with primary immune thrombocytopenia. The Korean journal of internal medicine 26: Dolors T, Joan-Carles R Hematologic Abnormalities in the Antiphospholipid Syndrome. Current Rheumatology Reviews 6: Emmi G, Silvestri E, Squatrito D, Ciucciarelli L, Cameli AM, et al An approach to differential diagnosis of antiphospholipid antibody syndrome and related conditions. TheScientificWorldJournal 2014: Pengo V, Banzato A, Bison E, Denas G, Padayattil Jose S, Ruffatti A Antiphospholipid syndrome: critical analysis of the diagnostic path. Lupus 19: Forastiero R Trends in the Antiphospholipid Syndrome Criteria. Journal of Hematology & Thromboembolic Diseases Cuker A, Neunert CE How I treat refractory immune thrombocytopenia. Blood 128: Neunert C, Lim W, Crowther M, Cohen A, Solberg L, Crowther MA The American Society of Hematology 2011 evidence-based practice guideline for immune thrombocytopenia. Blood 117: Provan D, Stasi R, Newland AC, Blanchette VS, Bolton-Maggs P, et al International consensus report on the investigation and management of primary immune thrombocytopenia. Blood 115:
30 34. Ghanima W, Godeau B, Cines DB, Bussel JB How I treat immune thrombocytopenia: the choice between splenectomy or a medical therapy as a second-line treatment. Blood 120: Wang L, Gao Z, Chen XP, Zhang HY, Yang N, et al Efficacy and safety of thrombopoietin receptor agonists in patients with primary immune thrombocytopenia: A systematic review and meta-analysis. Scientific reports 6: Magnano L, Enriquez H, Esteve J, Cervera R, Espinosa G Effectiveness of thrombopoietin-receptor agonists in the treatment of refractory immune thrombocytopenia associated to systemic lupus erythematosus. The Journal of rheumatology 41: Harris EN, Gharavi AE, Hegde U, Derue G, Morgan SH, et al Anticardiolipin antibodies in autoimmune thrombocytopenic purpura. British journal of haematology 59: Stasi R, Stipa E, Masi M, Oliva F, Sciarra A, et al Prevalence and clinical significance of elevated antiphospholipid antibodies in patients with idiopathic thrombocytopenic purpura. Blood 84: Arfors L, Winiarski J, Lefvert AK Prevalence of antibodies to cardiolipin in chronic ITP and reactivity with platelet membranes. European journal of haematology 56: Lipp E, von Felten A, Sax H, Muller D, Berchtold P Antibodies against platelet glycoproteins and antiphospholipid antibodies in autoimmune thrombocytopenia. European journal of haematology 60: Pierrot-Deseilligny Despujol C, Michel M, Khellaf M, Gouault M, Intrator L, et al Antiphospholipid antibodies in adults with immune thrombocytopenic purpura. British journal of haematology 142: Moulis G, Delavigne K, Huguet F, Fortenfant F, Beyne-Rauzy O, Adoue D [Antiphospholipid antibodies and the risk of thrombosis: a comparative survey between chronic immune thrombocytopenia and primary antiphospholipid syndrome]. La Revue de medecine interne 32:
31 43. Kim KJ, Baek IW, Yoon CH, Kim WU, Cho CS Thrombotic risk in patients with immune thrombocytopenia and its association with antiphospholipid antibodies. British journal of haematology 161: Ruggeri M, Tosetto A, Palandri F, Polverelli N, Mazzucconi MG, et al Thrombotic risk in patients with primary immune thrombocytopenia is only mildly increased and explained by personal and treatment-related risk factors. Journal of thrombosis and haemostasis : JTH 12:
32 ABREVIATURAS AAFL, Anticorpos Antifosfolípidos ACL, Anticoagulante Lúpico Anti-β2-GP1, Anticorpos Anti-beta 2 Glicoproteína-1 Anti-CL, Anticorpos Anti-Cardiolipina AZA, Azatioprina CL, Cardiolipina DNZ, Danazol HCQ, Hidroxicloroquina Ig Anti-D, Imunoglobulina Anti-D IVIg, Imunoglobulina Endovenosa PDN, Prednisolona PTI, Púrpura Trombocitopénica Imune PTO, Trombopoietina SAAF, Síndrome de Anticorpos Antifosfolípidos 31
33 FIGURAS SUPLEMENTARES Estudos N.º de doentes N.º de doentes com AAFL positivos % doentes com AAFL positivos Harris, et al. (1985) Stasi, et al. (1994) Arfors, et al. (1996) Lipp, et al. (1998) Diz-Kuçukkaya, et al. (2001) Bidot, et al. (2005) Bidot, et al. (2006) Pierrot-Deseilligny et al., (2008) Moulis, et al. (2011) Yang et al. (2011) Kim, et al. (2013) Total ± Tabela Suplementar 1: Prevalência de Anticorpos Antifosfolípidos no momento do diagnóstico em doentes com PTI. 32
34 Estudos Nº de Doentes % Doentes com AAFL positivos % de eventos trombóticos Stasi, et al. (1994) a 0 Diz-Kuçukkaya, et al. (2001) Dash, et al. (2004) (25) Pierrot-Deseilligny, et al., (2008) b 25 Moulis, et al. (2011) Yang, et al. (2011) Kim, et al. (2013) Ruggeri, et al. (2014) a 7 8 Total ± a Apenas foram utilizados doentes testados para o ACL b Não foi testado o Anti-β2-GP1 Tabela Suplementar 2: Incidência de eventos trombóticos em doentes com PTI e Anticorpos Antifosfolípidos. 33
Impacto clínico da tripla positividade dos anticorpos antifosfolípides na síndrome antifosfolípide trombótica
 Impacto clínico da tripla positividade dos anticorpos antifosfolípides na síndrome antifosfolípide trombótica Autores: Sabrina S. Saraiva, Bruna Mazetto, Ingridi Brito, Fernanda Talge, Laís Quinteiro,
Impacto clínico da tripla positividade dos anticorpos antifosfolípides na síndrome antifosfolípide trombótica Autores: Sabrina S. Saraiva, Bruna Mazetto, Ingridi Brito, Fernanda Talge, Laís Quinteiro,
Análise Crítica de Diretrizes para PTI
 Análise Crítica de Diretrizes para PTI Dra. Ana Clara Kneese Florianópolis- HEMO 2016 Declaração de Conflitos de Interesse De acordo com a resolução do Conselho Federal de Medicina no 1595/2000 e Resolução
Análise Crítica de Diretrizes para PTI Dra. Ana Clara Kneese Florianópolis- HEMO 2016 Declaração de Conflitos de Interesse De acordo com a resolução do Conselho Federal de Medicina no 1595/2000 e Resolução
Anticorpos antifosfolípides em adultos com púrpura trombocitopênica imune
 ARTIGO ORIGINAL Anticorpos antifosfolípides em adultos com púrpura trombocitopênica imune Assessment of antiphospholipid antibodies in adult patients with immune thrombocytopenic purpura Marcos de Bastos¹,
ARTIGO ORIGINAL Anticorpos antifosfolípides em adultos com púrpura trombocitopênica imune Assessment of antiphospholipid antibodies in adult patients with immune thrombocytopenic purpura Marcos de Bastos¹,
Caso Clínico 5. Inês Burmester Interna 1º ano Medicina Interna Hospital de Braga
 Caso Clínico 5 Inês Burmester Interna 1º ano Medicina Interna Hospital de Braga Apresentação do caso J.M.G.M.F. Homem, 40 anos de idade, psicólogo, casado e com 4 filhos Antecedente de enxaquecas Ex-fumador
Caso Clínico 5 Inês Burmester Interna 1º ano Medicina Interna Hospital de Braga Apresentação do caso J.M.G.M.F. Homem, 40 anos de idade, psicólogo, casado e com 4 filhos Antecedente de enxaquecas Ex-fumador
Síndrome Antifosfolípido
 Consulta de Doenças Auto-imunes Hospital de São João PORTO, Paula Vaz Marques, Fátima Coelho, Carlos Dias VII Reunión de Internistas Noveis Sur de Galicia Síndrome Hughes, GRV. Thrombosis, abortion, cerebral
Consulta de Doenças Auto-imunes Hospital de São João PORTO, Paula Vaz Marques, Fátima Coelho, Carlos Dias VII Reunión de Internistas Noveis Sur de Galicia Síndrome Hughes, GRV. Thrombosis, abortion, cerebral
Púrpura Trombocitopênica Idiopática ( PTI ) em crianças
 Púrpura Trombocitopênica Idiopática ( PTI ) em crianças Conceito Doença hematológica freqüente que se caracteriza pela produção de auto-anticorpos dirigidos contra glicoproteínas da membrana plaquetária
Púrpura Trombocitopênica Idiopática ( PTI ) em crianças Conceito Doença hematológica freqüente que se caracteriza pela produção de auto-anticorpos dirigidos contra glicoproteínas da membrana plaquetária
Sessão televoter anemias. Joana Martins, Manuel Ferreira Gomes António Pedro Machado
 Sessão televoter anemias Joana Martins, Manuel Ferreira Gomes António Pedro Machado Investigação do doente com anemia Anemia Anemia VS, PCR Electroforese das Hb Ferro sérico, ferritina CTFF Vitamina B12
Sessão televoter anemias Joana Martins, Manuel Ferreira Gomes António Pedro Machado Investigação do doente com anemia Anemia Anemia VS, PCR Electroforese das Hb Ferro sérico, ferritina CTFF Vitamina B12
Glomerulonefrite Membranosa Idiopática: um estudo de caso
 Glomerulonefrite Membranosa Idiopática: um estudo de caso Cláudia Maria Teixeira de Carvalho Dissertação de Mestrado Integrado em Medicina Faculdade de Ciências da Saúde Universidade da Beira Interior
Glomerulonefrite Membranosa Idiopática: um estudo de caso Cláudia Maria Teixeira de Carvalho Dissertação de Mestrado Integrado em Medicina Faculdade de Ciências da Saúde Universidade da Beira Interior
TEMA: DANAZOL EM PACIENTE PORTADORA DE PÚRPURA TROMBOCITOPÊNCA IMUNE (PTI)
 NTRR 28/2014 Data: 14/02/2014 Medicamento x Material Procedimento Cobertura Solicitante: Ilmo Dr Marco Antônio Macêdo Ferreira Número do processo: 0334.14.000221-6 TEMA: DANAZOL EM PACIENTE PORTADORA DE
NTRR 28/2014 Data: 14/02/2014 Medicamento x Material Procedimento Cobertura Solicitante: Ilmo Dr Marco Antônio Macêdo Ferreira Número do processo: 0334.14.000221-6 TEMA: DANAZOL EM PACIENTE PORTADORA DE
DOENÇA DE KAWASAKI E FLEIMÃO RETROFARÍNGEO: UMA DOENÇA?
 SOCIEDADE DE INFECIOLOGIA PEDIÁTRICA 12º Encontro de Infeciologia Casos Clínicos DOENÇA DE KAWASAKI E FLEIMÃO RETROFARÍNGEO: UMA DOENÇA? A. M. Garcia 1, S. Laranjo 2, F. Pinto 2, L. Varandas 1, C. Gouveia
SOCIEDADE DE INFECIOLOGIA PEDIÁTRICA 12º Encontro de Infeciologia Casos Clínicos DOENÇA DE KAWASAKI E FLEIMÃO RETROFARÍNGEO: UMA DOENÇA? A. M. Garcia 1, S. Laranjo 2, F. Pinto 2, L. Varandas 1, C. Gouveia
Glomerulonefrites Secundárias
 Doenças sistêmicas nfecto-parasitárias Nefropatia da gravidez Medicamentosa doenças reumáticas, gota, mieloma, amiloidose, neoplasias SDA hepatite viral shistossomose Doenças Reumáticas Lupus eritematoso
Doenças sistêmicas nfecto-parasitárias Nefropatia da gravidez Medicamentosa doenças reumáticas, gota, mieloma, amiloidose, neoplasias SDA hepatite viral shistossomose Doenças Reumáticas Lupus eritematoso
Artigos Originais Original Articles
 Artigos Originais Original Articles Síndrome antifosfolípida primária estudo retrospectivo de 29 doentes de uma Unidade de Doenças Auto-imunes Primary antiphospholipid syndrome a retrospective study of
Artigos Originais Original Articles Síndrome antifosfolípida primária estudo retrospectivo de 29 doentes de uma Unidade de Doenças Auto-imunes Primary antiphospholipid syndrome a retrospective study of
Diagnóstico Laboratorial da Síndrome dos Anticorpos Antifosfolípides
 Diagnóstico Laboratorial da Síndrome dos Anticorpos Antifosfolípides Silmara Montalvão Farmacêutica Bioquímica-Supervisão técnica Laboratório de Hemostasia-Hemocentro Universidade Estadual de Campinas-Unicamp
Diagnóstico Laboratorial da Síndrome dos Anticorpos Antifosfolípides Silmara Montalvão Farmacêutica Bioquímica-Supervisão técnica Laboratório de Hemostasia-Hemocentro Universidade Estadual de Campinas-Unicamp
Diagnóstico de TEV Perspetiva do Laboratório: o papel dos D-Dímeros no diagnóstico. Luísa Lopes dos Santos IPO-Porto
 Diagnóstico de TEV Perspetiva do Laboratório: o papel dos D-Dímeros no diagnóstico Luísa Lopes dos Santos IPO-Porto Tema Impacto do diagnóstico de TEV. Probabilidade pré- teste. Diagnóstico de TEV e formação
Diagnóstico de TEV Perspetiva do Laboratório: o papel dos D-Dímeros no diagnóstico Luísa Lopes dos Santos IPO-Porto Tema Impacto do diagnóstico de TEV. Probabilidade pré- teste. Diagnóstico de TEV e formação
CASO CLÍNICO Síndrome de Plummer-Vinson: uma tríade rara e improvável
 Novembro 2015 CASO CLÍNICO Síndrome de Plummer-Vinson: uma tríade rara e improvável Serviço de Gastrenterologia do CHA Faro Gago T., Eusébio M., Antunes A., Vaz A.M., Queirós P., Ramos A., Guerreiro H.
Novembro 2015 CASO CLÍNICO Síndrome de Plummer-Vinson: uma tríade rara e improvável Serviço de Gastrenterologia do CHA Faro Gago T., Eusébio M., Antunes A., Vaz A.M., Queirós P., Ramos A., Guerreiro H.
Trombose Associada ao Cancro. Epidemiologia / Dados Nacionais
 Trombose Associada ao Cancro Epidemiologia / Dados Nacionais Miguel Barbosa Serviço de Oncologia Médica Centro Hospitalar Trás-os-Montes e Alto Douro 12 Outubro de 2018 Dados Internacionais O diagnóstico
Trombose Associada ao Cancro Epidemiologia / Dados Nacionais Miguel Barbosa Serviço de Oncologia Médica Centro Hospitalar Trás-os-Montes e Alto Douro 12 Outubro de 2018 Dados Internacionais O diagnóstico
DOENÇA DE GRAVES EM IDADE PEDIÁTRICA: AVALIAÇÃO DA EFICÁCIA DOS ANTITIROIDEUS
 DOENÇA DE GRAVES EM IDADE PEDIÁTRICA: AVALIAÇÃO DA EFICÁCIA DOS ANTITIROIDEUS Resultados do Hospital de Braga 1 Serviço de Endocrinologia; 2 Serviço de Pediatria; C.Grupo Endocrinológico Pediátrico, Hospital
DOENÇA DE GRAVES EM IDADE PEDIÁTRICA: AVALIAÇÃO DA EFICÁCIA DOS ANTITIROIDEUS Resultados do Hospital de Braga 1 Serviço de Endocrinologia; 2 Serviço de Pediatria; C.Grupo Endocrinológico Pediátrico, Hospital
densidade óptica está ilustrada na Figura 1. O grupo anti-lpl positivo (anti- LPL+) foi detectado em 25 dos sessenta e seis pacientes com LES (37,8 %)
 A distribuição dos anticorpos anti-ll do subtipo IgG de acordo com a densidade óptica está ilustrada na Figura 1. O grupo anti-ll positivo (anti- LL+) foi detectado em 25 dos sessenta e seis pacientes
A distribuição dos anticorpos anti-ll do subtipo IgG de acordo com a densidade óptica está ilustrada na Figura 1. O grupo anti-ll positivo (anti- LL+) foi detectado em 25 dos sessenta e seis pacientes
Factores associados ao insucesso do controlo hemostático na 2ª endoscopia terapêutica por hemorragia digestiva secundária a úlcera péptica
 Factores associados ao insucesso do controlo hemostático na 2ª endoscopia terapêutica por hemorragia digestiva secundária a úlcera péptica Serviço de Gastrenterologia do Centro Hospitalar do Algarve, Hospital
Factores associados ao insucesso do controlo hemostático na 2ª endoscopia terapêutica por hemorragia digestiva secundária a úlcera péptica Serviço de Gastrenterologia do Centro Hospitalar do Algarve, Hospital
Múltiplos nódulos pulmonares, que diagnóstico?
 Múltiplos nódulos pulmonares, que diagnóstico? Cecília Pacheco, João F Cruz, Daniela Alves, Rui Rolo, João Cunha 44º Curso Pneumologia para Pós-Graduados Lisboa, 07 de Abril de 2011 Identificação -A.F.O,
Múltiplos nódulos pulmonares, que diagnóstico? Cecília Pacheco, João F Cruz, Daniela Alves, Rui Rolo, João Cunha 44º Curso Pneumologia para Pós-Graduados Lisboa, 07 de Abril de 2011 Identificação -A.F.O,
Inquérito epidemiológico *
 ETAPA de MITIGAÇÃO Diagnóstico, vigilância e tratamento Inquérito epidemiológico * A preencher pelo Delegado de Saúde da área do hospital ou pelo Delegado de Saúde de residência do doente em colaboração
ETAPA de MITIGAÇÃO Diagnóstico, vigilância e tratamento Inquérito epidemiológico * A preencher pelo Delegado de Saúde da área do hospital ou pelo Delegado de Saúde de residência do doente em colaboração
Síndrome dos Anticorpos Antifosfolipídicos na Gravidez
 Síndrome dos Anticorpos Antifosfolipídicos na Gravidez Serviço de Obstetrícia - Dr.ª Fernanda Matos Departamento da Mulher - Dr.ª Antónia Nazaré Preletores: Dr.ª Sara C. Nascimento Dr.ª Mariana Crespo
Síndrome dos Anticorpos Antifosfolipídicos na Gravidez Serviço de Obstetrícia - Dr.ª Fernanda Matos Departamento da Mulher - Dr.ª Antónia Nazaré Preletores: Dr.ª Sara C. Nascimento Dr.ª Mariana Crespo
Serviço de Otorrinolaringologia e Cirurgia Cérvico-Facial Director: Dr. Luis Dias
 Serviço de Otorrinolaringologia e Cirurgia Cérvico-Facial Director: Dr. Luis Dias SURDEZ NEURO- SENSORIAL SÚBITA IDIOPÁTICA: RESULTADOS DO PROTOCOLO DO HOSPITAL DE BRAGA Miguel Breda, Diana Silva, Sara
Serviço de Otorrinolaringologia e Cirurgia Cérvico-Facial Director: Dr. Luis Dias SURDEZ NEURO- SENSORIAL SÚBITA IDIOPÁTICA: RESULTADOS DO PROTOCOLO DO HOSPITAL DE BRAGA Miguel Breda, Diana Silva, Sara
Peculiaridades do Hemograma. Melissa Kayser
 Peculiaridades do Hemograma Melissa Kayser melissa.kayser@ifsc.edu.br Introdução Simplicidade Baixo custo Automático ou manual Muita informação Introdução eritrócitos Componentes celulares plaquetas linfócitos
Peculiaridades do Hemograma Melissa Kayser melissa.kayser@ifsc.edu.br Introdução Simplicidade Baixo custo Automático ou manual Muita informação Introdução eritrócitos Componentes celulares plaquetas linfócitos
Helena Ferreira da Silva, Paula Vaz Marques, Fátima Coelho, Carlos Dias. VII Reunión de Internistas Noveis Sur de Galicia
 Consulta de Doenças Auto-imunes Hospital de São João PORTO, Paula Vaz Marques, Fátima Coelho, Carlos Dias VII Reunión de Internistas Noveis Sur de Galicia das Manifestações Sistémicas A (DB) é uma vasculite
Consulta de Doenças Auto-imunes Hospital de São João PORTO, Paula Vaz Marques, Fátima Coelho, Carlos Dias VII Reunión de Internistas Noveis Sur de Galicia das Manifestações Sistémicas A (DB) é uma vasculite
ENDOCARDITE DE VÁLVULA PROTÉSICA REGISTO DE 15 ANOS
 ENDOCARDITE DE VÁLVULA PROTÉSICA REGISTO DE ANOS Carina Arantes, Catarina Vieira, Pedro Costa, Juliana Martins, Glória Abreu, Catarina Quina, Carlos Braga, António Costeira Pereira, Nuno Salomé, Alberto
ENDOCARDITE DE VÁLVULA PROTÉSICA REGISTO DE ANOS Carina Arantes, Catarina Vieira, Pedro Costa, Juliana Martins, Glória Abreu, Catarina Quina, Carlos Braga, António Costeira Pereira, Nuno Salomé, Alberto
Hepatite A. Género Hepatovírus, Família dos Picornaviridae
 Hepatite A Género Hepatovírus, Família dos Picornaviridae 160 casos de Hepatite A foram notificados de 1 de janeiro a 7 de abril 50% dos quais foram internados Do total de doentes, 93% eram adultos jovens
Hepatite A Género Hepatovírus, Família dos Picornaviridae 160 casos de Hepatite A foram notificados de 1 de janeiro a 7 de abril 50% dos quais foram internados Do total de doentes, 93% eram adultos jovens
Trombocitopenia autoimune em crianças: revisão das recomendações do último consenso
 2238-0450/13/02-03/77 Copyright by Sociedade de Pediatria do Rio Grande do Sul Artigo de Revisão Trombocitopenia autoimune em crianças: revisão das recomendações do último consenso Purpura thrombocytopenic
2238-0450/13/02-03/77 Copyright by Sociedade de Pediatria do Rio Grande do Sul Artigo de Revisão Trombocitopenia autoimune em crianças: revisão das recomendações do último consenso Purpura thrombocytopenic
Alterações laboratoriais nos pacientes com trombocitopenia associada à heparina (HIT)
 LABORATÓRIO DE HEMOSTASIA PARA PACIENTES HOSPITALIZADOS Alterações laboratoriais nos pacientes com trombocitopenia associada à heparina (HIT) ICHCFMUSP Tania Rubia Flores da Rocha Farmacêutica Bioquímica
LABORATÓRIO DE HEMOSTASIA PARA PACIENTES HOSPITALIZADOS Alterações laboratoriais nos pacientes com trombocitopenia associada à heparina (HIT) ICHCFMUSP Tania Rubia Flores da Rocha Farmacêutica Bioquímica
Hemograma, plaquetas, creatinina, uréia. creatinina, uréia. Lúpus induzido por drogas, gestantes, lactantes e crianças devem ser tratados por médicos
 LÚPUS ERITEMATOSO SISTÊMICO Portaria SAS/MS n 100-7/02/2013 Medicamento AZATIOPRINA HIDROXICLOROQUINA METOTREXATO CID 10 L93.0, L93.1, M32.1, M32.8 Apresentação 50mg (comprimido) 400mg (comprimido) 2,5mg
LÚPUS ERITEMATOSO SISTÊMICO Portaria SAS/MS n 100-7/02/2013 Medicamento AZATIOPRINA HIDROXICLOROQUINA METOTREXATO CID 10 L93.0, L93.1, M32.1, M32.8 Apresentação 50mg (comprimido) 400mg (comprimido) 2,5mg
RECOMENDAÇÕES PARA O TRATAMENTO DE DOENTES COM HEMORRAGIA DIGESTIVA ALTA DE CAUSA NÃO VARICOSA
 RECOMENDAÇÕES PARA O TRATAMENTO DE DOENTES COM HEMORRAGIA DIGESTIVA ALTA DE CAUSA NÃO VARICOSA 1. INTRODUÇÃO A hemorragia digestiva alta não varicosa (HDA) é uma causa frequente de emergência. A incidência
RECOMENDAÇÕES PARA O TRATAMENTO DE DOENTES COM HEMORRAGIA DIGESTIVA ALTA DE CAUSA NÃO VARICOSA 1. INTRODUÇÃO A hemorragia digestiva alta não varicosa (HDA) é uma causa frequente de emergência. A incidência
Papel de megadoses de dexametasona na trombocitopenia auto-imune refractária
 Papel de megadoses de dexametasona na trombocitopenia auto-imune refractária The role of high-dose dexamethasone in auto-immune refractory thrombocytopaenia Luís Pinheiro *, João Ribeiro **, Luísa Rebocho
Papel de megadoses de dexametasona na trombocitopenia auto-imune refractária The role of high-dose dexamethasone in auto-immune refractory thrombocytopaenia Luís Pinheiro *, João Ribeiro **, Luísa Rebocho
Trombocitopenia induzida pela heparina
 Trombocitopenia induzida pela heparina Novembro 2012 ULSM Hospital Pedro Hispano, Matosinhos Distinguir Terapêutica curta duração: Profilática Emergência Heparina via parentérica Heparinas baixo peso molecular
Trombocitopenia induzida pela heparina Novembro 2012 ULSM Hospital Pedro Hispano, Matosinhos Distinguir Terapêutica curta duração: Profilática Emergência Heparina via parentérica Heparinas baixo peso molecular
Branco Azul Amarelo Questão nº Teor da reclamação A maioria dos candidatos argumenta que a alínea onde se refere que Análise
 Questão nº 4 24 84 Teor da reclamação A maioria dos candidatos argumenta que a alínea onde se refere que apenas raros doentes com talassémia desenvolvem deficiências endócrinas deve ser considerada verdadeira
Questão nº 4 24 84 Teor da reclamação A maioria dos candidatos argumenta que a alínea onde se refere que apenas raros doentes com talassémia desenvolvem deficiências endócrinas deve ser considerada verdadeira
Caso clínico. S.A.G, 35 anos
 Caso clínico S.A.G, 35 anos Negra, casada, prendas domésticas. Natural de Poços de Caldas - MG, Procedente de Botucatu - SP. G4 P3 A0 C0 DUM: 23/07/2014 1º US: 27/10/2014 (14s 1d DUM correta) IG: 32s 5d
Caso clínico S.A.G, 35 anos Negra, casada, prendas domésticas. Natural de Poços de Caldas - MG, Procedente de Botucatu - SP. G4 P3 A0 C0 DUM: 23/07/2014 1º US: 27/10/2014 (14s 1d DUM correta) IG: 32s 5d
Consensus Statement on Management of Steroid Sensitive Nephrotic Syndrome
 Consensus Statement on Management of Steroid Sensitive Nephrotic Syndrome Grupo Indiano de Nefrologia Pediátrica, Academia Indiana de Pediatria o Indian Pediatrics 2001; 38: 975-986 986 http://www.indianpediatrics.net/sept2001/sept-975
Consensus Statement on Management of Steroid Sensitive Nephrotic Syndrome Grupo Indiano de Nefrologia Pediátrica, Academia Indiana de Pediatria o Indian Pediatrics 2001; 38: 975-986 986 http://www.indianpediatrics.net/sept2001/sept-975
Aulas e discussão dos casos.
 Aulas e discussão dos casos http://hematofmusp.weebly.com Hematologia Clínica Objetivos do curso Sintomas e Sinais Clínicos História e Exame Físico O que não está funcionando no Sistema Raciocínio Clínico
Aulas e discussão dos casos http://hematofmusp.weebly.com Hematologia Clínica Objetivos do curso Sintomas e Sinais Clínicos História e Exame Físico O que não está funcionando no Sistema Raciocínio Clínico
Curso Avançado em Gestão Pré-Hospitalar e Intra-Hospitalar Precoce do Enfarte Agudo de Miocárdio com Supradesnivelamento do Segmento ST
 Curso Avançado em Gestão Pré-Hospitalar e Intra-Hospitalar Precoce do Enfarte Agudo de Miocárdio com Supradesnivelamento do Segmento ST Perante a suspeita clínica de Síndrome coronária aguda (SCA) é crucial
Curso Avançado em Gestão Pré-Hospitalar e Intra-Hospitalar Precoce do Enfarte Agudo de Miocárdio com Supradesnivelamento do Segmento ST Perante a suspeita clínica de Síndrome coronária aguda (SCA) é crucial
Material e Métodos Relatamos o caso de uma paciente do sexo feminino, 14 anos, internada para investigação de doença reumatológica
 Introdução A síndrome da encefalopatia (PRES) caracteriza-se clinicamente por cefaleia, alterações sensoriais e convulsões. Os achados clássicos na tomografia computadorizada são de hipodensidades córtico-subcorticais
Introdução A síndrome da encefalopatia (PRES) caracteriza-se clinicamente por cefaleia, alterações sensoriais e convulsões. Os achados clássicos na tomografia computadorizada são de hipodensidades córtico-subcorticais
INTOXICAÇÃO IATROGÉNICA POR PARACETAMOL ENDOVENOSO A PROPÓSITO DE UM CASO CLÍNICO
 INTOXICAÇÃO IATROGÉNICA POR PARACETAMOL ENDOVENOSO A PROPÓSITO DE UM CASO CLÍNICO Tânia Moreira 1, António Pedro Campos 2, Catarina Gouveia 1, Luís Varandas 1, António Marques 2 1 Unidade de Infeciologia;
INTOXICAÇÃO IATROGÉNICA POR PARACETAMOL ENDOVENOSO A PROPÓSITO DE UM CASO CLÍNICO Tânia Moreira 1, António Pedro Campos 2, Catarina Gouveia 1, Luís Varandas 1, António Marques 2 1 Unidade de Infeciologia;
ANTIAGREGANTES Quem e quando parar?
 ANTIAGREGANTES Quem e quando parar? Francisco Matias Serviço de Anestesiologia Centro Hospitalar e Universitário de Coimbra Francisco Matias 16/07/2012 1 Objectivos Gerais Reconhecer a importância do uso
ANTIAGREGANTES Quem e quando parar? Francisco Matias Serviço de Anestesiologia Centro Hospitalar e Universitário de Coimbra Francisco Matias 16/07/2012 1 Objectivos Gerais Reconhecer a importância do uso
GABARITO RESIDÊNCIA MÉDICA (UERJ-FCM) 2018 PROVA DISCURSIVA PRÉ-REQUISITO R3 TRANSPLANTE DE MEDULA ÓSSEA (307)
 QUESTÃO 01) Trombocitopenia da gravidez (TG) OU trombocitopenia incidental da gravidez; Púrpura trombocitopênica imunológica (PTI); Trombocitopenia espúria OU erro laboratorial; Doença de von Willebrand;
QUESTÃO 01) Trombocitopenia da gravidez (TG) OU trombocitopenia incidental da gravidez; Púrpura trombocitopênica imunológica (PTI); Trombocitopenia espúria OU erro laboratorial; Doença de von Willebrand;
XXXV Congresso Português de Cardiologia Abril ú ç
 XXXV Congresso Português de Cardiologia Abril 2014 é í é A Diabetes em Portugal Prevalência elevada - 39,2% (20-79 anos) Diabetes ou Pré-Diabetes Aumento de 80% na incidência na última década Uma das principais
XXXV Congresso Português de Cardiologia Abril 2014 é í é A Diabetes em Portugal Prevalência elevada - 39,2% (20-79 anos) Diabetes ou Pré-Diabetes Aumento de 80% na incidência na última década Uma das principais
Curso prático de atualização em anticoagulação oral na FANV Casos especiais. Arminda Veiga
 Curso prático de atualização em anticoagulação oral na FANV Casos especiais Arminda Veiga Anticoagulação oral em populações especiais O doente com doença renal O doente com doença com doença coronária
Curso prático de atualização em anticoagulação oral na FANV Casos especiais Arminda Veiga Anticoagulação oral em populações especiais O doente com doença renal O doente com doença com doença coronária
APLASIA DE MEDULA ÓSSEA
 APLASIA DE MEDULA ÓSSEA SOBREVIVÊNCIA DE PACIENTES ATENDIDOS NA CLÍNICA MULTIPERFIL DURANTE OS ÚLTIMOS 4 ANOS (2014 2017) Zenilda Paulo Novembro/2017 Introdução Conceito de anemia aplástica (AA) Paul Ehrlich
APLASIA DE MEDULA ÓSSEA SOBREVIVÊNCIA DE PACIENTES ATENDIDOS NA CLÍNICA MULTIPERFIL DURANTE OS ÚLTIMOS 4 ANOS (2014 2017) Zenilda Paulo Novembro/2017 Introdução Conceito de anemia aplástica (AA) Paul Ehrlich
Púrpura trombocitopénica imune. O que mudou de 1983 a 2006
 0873-9781/12/43-2/63 Acta Pediátrica Portuguesa Sociedade Portuguesa de Pediatria Artigo Original Púrpura trombocitopénica imune. O que mudou de 1983 a 2006 João P. Pinho, Andreia G. Pereira, Cláudia Calado,
0873-9781/12/43-2/63 Acta Pediátrica Portuguesa Sociedade Portuguesa de Pediatria Artigo Original Púrpura trombocitopénica imune. O que mudou de 1983 a 2006 João P. Pinho, Andreia G. Pereira, Cláudia Calado,
12º RELATÓRIO DO OBSERVATÓRIO NACIONAL DAS DOENÇAS RESPIRATÓRIAS RESUMO DOS DADOS
 12º RELATÓRIO DO OBSERVATÓRIO NACIONAL DAS DOENÇAS RESPIRATÓRIAS 1) Mortalidade por Doenças Respiratórias RESUMO DOS DADOS As doenças do sistema respiratório são uma das principais causas de morte na União
12º RELATÓRIO DO OBSERVATÓRIO NACIONAL DAS DOENÇAS RESPIRATÓRIAS 1) Mortalidade por Doenças Respiratórias RESUMO DOS DADOS As doenças do sistema respiratório são uma das principais causas de morte na União
I Curso de Choque Faculdade de Medicina da UFMG INSUFICIÊNCIA DE MÚLTIPLOS ÓRGÃOS MODS
 I Curso de Choque Faculdade de Medicina da UFMG INSUFICIÊNCIA DE MÚLTIPLOS ÓRGÃOS MODS Alterações Hematológicas Anatomia. Circulação. Distribuição. Função. Adaptação x Disfunção. Alterações Hematológicas
I Curso de Choque Faculdade de Medicina da UFMG INSUFICIÊNCIA DE MÚLTIPLOS ÓRGÃOS MODS Alterações Hematológicas Anatomia. Circulação. Distribuição. Função. Adaptação x Disfunção. Alterações Hematológicas
Esplenectomia na Trombocitopenia Imune Primária do Adulto: Resultados de um Centro Hospitalar do Centro de Portugal
 FACULDADE DE MEDICINA DA UNIVERSIDADE DE COIMBRA MESTRADO INTEGRADO EM MEDICINA TRABALHO FINAL ANA SALOMÉ CAVALEIRO LEITÃO DE CARVALHO : ARTIGO CIENTÍFICO ÁREA CIENTÍFICA DE HEMATOLOGIA Trabalho realizado
FACULDADE DE MEDICINA DA UNIVERSIDADE DE COIMBRA MESTRADO INTEGRADO EM MEDICINA TRABALHO FINAL ANA SALOMÉ CAVALEIRO LEITÃO DE CARVALHO : ARTIGO CIENTÍFICO ÁREA CIENTÍFICA DE HEMATOLOGIA Trabalho realizado
ESCLEROSE SISTÉMICA - CASUÍSTICA SERVIÇO MEDICINA IV
 ESCLEROSE SISTÉMICA - CASUÍSTICA SERVIÇO MEDICINA IV Análise retrospectiva dos doentes com esclerose sistémica seguidos desde Junho 2009 a Novembro 2013 seguidos no Serviço EPIDEMIOLOGIA Southern (Tunisian)
ESCLEROSE SISTÉMICA - CASUÍSTICA SERVIÇO MEDICINA IV Análise retrospectiva dos doentes com esclerose sistémica seguidos desde Junho 2009 a Novembro 2013 seguidos no Serviço EPIDEMIOLOGIA Southern (Tunisian)
Desafio para a equipa de Pneumologia
 Desafio para a equipa de Pneumologia 5 Novembro 2015 Nº casos de Pneumonia no HVFX 25 20 15 10 Pneumonia Internamento 5 0 Pneumonia 7 nov 8 nov 9 nov 10 nov Equipa de Pneumologia Apoio no Serviço de Urgência
Desafio para a equipa de Pneumologia 5 Novembro 2015 Nº casos de Pneumonia no HVFX 25 20 15 10 Pneumonia Internamento 5 0 Pneumonia 7 nov 8 nov 9 nov 10 nov Equipa de Pneumologia Apoio no Serviço de Urgência
Processo Seletivo para Residência Médica 2010
 UNIVERSIDADE FEDERAL DE SÃO PAULO Comissão de Exames de Residência Médica Processo Seletivo para Residência Médica 2010 3. Prova Escrita Cancerologia Pediátrica, Ano Opcional em Pediatria e Áreas de Atuação
UNIVERSIDADE FEDERAL DE SÃO PAULO Comissão de Exames de Residência Médica Processo Seletivo para Residência Médica 2010 3. Prova Escrita Cancerologia Pediátrica, Ano Opcional em Pediatria e Áreas de Atuação
Associação Brasileira de Hematologia e Hemoterapia (ABHH) Participantes: Ozelo M, de Paula E, Villaca P, Bernardo WM.
 Autoria: Associação Brasileira de Hematologia e Hemoterapia (ABHH) Participantes: Ozelo M, de Paula E, Villaca P, Bernardo WM. Elaboração final: 01 de agosto de 2017. Sumário TROMBOCITOPENIA IMUNE (PTI)
Autoria: Associação Brasileira de Hematologia e Hemoterapia (ABHH) Participantes: Ozelo M, de Paula E, Villaca P, Bernardo WM. Elaboração final: 01 de agosto de 2017. Sumário TROMBOCITOPENIA IMUNE (PTI)
Pancreatite aguda e síndrome de encefalopatia posterior reversível relato de um caso
 Pancreatite aguda e síndrome de encefalopatia posterior reversível relato de um caso Pereira, V.M. 1 Correia, L.M. 2 Rodrigues, T. 3 Faria, G. 1 Jasmins, L. 1 1. Serviço de Gastrenterologia, 2. S.Medicina
Pancreatite aguda e síndrome de encefalopatia posterior reversível relato de um caso Pereira, V.M. 1 Correia, L.M. 2 Rodrigues, T. 3 Faria, G. 1 Jasmins, L. 1 1. Serviço de Gastrenterologia, 2. S.Medicina
Vasculite sistémica primária juvenil rara
 www.printo.it/pediatric-rheumatology/br/intro Vasculite sistémica primária juvenil rara Versão de 2016 2. DIAGNÓSTICO E TRATAMENTO 2.1 Quais são os tipos de vasculite? Como é a vasculite classificada?
www.printo.it/pediatric-rheumatology/br/intro Vasculite sistémica primária juvenil rara Versão de 2016 2. DIAGNÓSTICO E TRATAMENTO 2.1 Quais são os tipos de vasculite? Como é a vasculite classificada?
TRALI: Importância e participação dos antígenos e anticorpos leucocitários e plaquetários
 TRALI: Importância e participação dos antígenos e anticorpos leucocitários e plaquetários HEMO 2016 Antonio Fabron Jr Prof. Adjunto Doutor da Disciplina de Hematologia e Hemoterapia da Famema. (fabron@famema.br)
TRALI: Importância e participação dos antígenos e anticorpos leucocitários e plaquetários HEMO 2016 Antonio Fabron Jr Prof. Adjunto Doutor da Disciplina de Hematologia e Hemoterapia da Famema. (fabron@famema.br)
Glomerulonefrite pós infecciosa
 Glomerulonefrite pós infecciosa Residentes: Liliany Pinhel Repizo Roberto Sávio Silva Santos Nefrologia HCFMUSP Epidemiologia Cerca de 470.000 casos por ano no mundo, 97% em países em desenvolvimento.
Glomerulonefrite pós infecciosa Residentes: Liliany Pinhel Repizo Roberto Sávio Silva Santos Nefrologia HCFMUSP Epidemiologia Cerca de 470.000 casos por ano no mundo, 97% em países em desenvolvimento.
Preditores de lesão renal aguda em doentes submetidos a implantação de prótese aórtica por via percutânea
 Preditores de lesão renal aguda em doentes submetidos a implantação de prótese aórtica por via percutânea Sérgio Madeira, João Brito, Maria Salomé Carvalho, Mariana Castro, António Tralhão, Francisco Costa,
Preditores de lesão renal aguda em doentes submetidos a implantação de prótese aórtica por via percutânea Sérgio Madeira, João Brito, Maria Salomé Carvalho, Mariana Castro, António Tralhão, Francisco Costa,
SEVEN-YEAR-OLD INDIAN GIRL WITH FEVER AND CERVICAL LYMPHADENITIS THE PEDIATRICS INFECTIOUS DISEASE JOURNAL Vol. 20, No. 4, April, 2001.
 SEVEN-YEAR-OLD INDIAN GIRL WITH FEVER AND CERVICAL LYMPHADENITIS IDENTIFICAÇÃO: Paciente feminina, 07 anos de idade, de origem indiana. HMA: Pcte com história de febre e aumento doloroso do lado esquerdo
SEVEN-YEAR-OLD INDIAN GIRL WITH FEVER AND CERVICAL LYMPHADENITIS IDENTIFICAÇÃO: Paciente feminina, 07 anos de idade, de origem indiana. HMA: Pcte com história de febre e aumento doloroso do lado esquerdo
Idade e mutação da protrombina G20120A são fatores de risco independentes para a recorrência de trombose venosa cerebral
 Idade e mutação da protrombina G20120A são fatores de risco independentes para a recorrência de trombose venosa cerebral Pires GS 1, Ribeiro DD 1, Freitas LC 1, Vaez R 3, Annichino-Bizzacchi JM 2, Morelli
Idade e mutação da protrombina G20120A são fatores de risco independentes para a recorrência de trombose venosa cerebral Pires GS 1, Ribeiro DD 1, Freitas LC 1, Vaez R 3, Annichino-Bizzacchi JM 2, Morelli
Caso Clínico: IMPATIENT INPATIENT CARE
 Caso Clínico: IMPATIENT INPATIENT CARE Homem de 62 anos, pintor aposentado foi hospitalizado há três semanas, apresentando uma temperatura de 38,8ºC, calafrios, mialgias, cefaléia e disúria por cinco dias.
Caso Clínico: IMPATIENT INPATIENT CARE Homem de 62 anos, pintor aposentado foi hospitalizado há três semanas, apresentando uma temperatura de 38,8ºC, calafrios, mialgias, cefaléia e disúria por cinco dias.
Serviço e Disciplina de Clínica Médica. Sessão Clínica 05/11/2018. Orientador: Prof. Luis Clóvis Bittencourt. Prof. Edilbert Pellegrini
 Serviço e Disciplina de Clínica Médica Sessão Clínica 05/11/2018 Auditório Honor de Lemos Sobral - Hospital Escola Álvaro Alvim Orientador: Prof. Luis Clóvis Bittencourt Prof. Edilbert Pellegrini Relatora:
Serviço e Disciplina de Clínica Médica Sessão Clínica 05/11/2018 Auditório Honor de Lemos Sobral - Hospital Escola Álvaro Alvim Orientador: Prof. Luis Clóvis Bittencourt Prof. Edilbert Pellegrini Relatora:
ENFERMAGEM DOENÇAS INFECCIOSAS E PARASITÁRIAS. HIV/AIDS Aula 2. Profª. Tatiane da Silva Campos
 ENFERMAGEM DOENÇAS INFECCIOSAS E PARASITÁRIAS HIV/AIDS Aula 2 Profª. Tatiane da Silva Campos Diagnóstico - investigação laboratorial após a suspeita de risco de infecção pelo HIV. janela imunológica é
ENFERMAGEM DOENÇAS INFECCIOSAS E PARASITÁRIAS HIV/AIDS Aula 2 Profª. Tatiane da Silva Campos Diagnóstico - investigação laboratorial após a suspeita de risco de infecção pelo HIV. janela imunológica é
Cuidados Partilhados Reumatologia / MGF. Alertar para agudizações e complicações graves mais comuns em doenças reumáticas inflamatórias
 Cuidados Partilhados Reumatologia / MGF Luís Sousa Inês Reumatologia CHUC / FMUC Objetivos Alertar para agudizações e complicações graves mais comuns em doenças reumáticas inflamatórias Indicar como identificar
Cuidados Partilhados Reumatologia / MGF Luís Sousa Inês Reumatologia CHUC / FMUC Objetivos Alertar para agudizações e complicações graves mais comuns em doenças reumáticas inflamatórias Indicar como identificar
HEMOGRAMA, sangue total ================================================== SÉRIE BRANCA =========================================================
 Resultados de Exames Imprimir Fechar Ficha: 6350110009 Cliente: ALCIR DE MELO PIMENTA Data: 06/06/2018 Médico: JOSE ANTONIO M BAGUEIRA LEAL HEMOGRAMA, sangue total ==================================================
Resultados de Exames Imprimir Fechar Ficha: 6350110009 Cliente: ALCIR DE MELO PIMENTA Data: 06/06/2018 Médico: JOSE ANTONIO M BAGUEIRA LEAL HEMOGRAMA, sangue total ==================================================
ATIVAÇÃO ENDOTELIAL EM PACIENTES PEDIÁTRICOS COM DOENÇA RENAL CRÔNICA
 ATIVAÇÃO ENDOTELIAL EM PACIENTES PEDIÁTRICOS COM DOENÇA RENAL CRÔNICA CRISTINA DE MELLO GOMIDE LOURES Silva RMM 1, Sousa LPN 1, Loures CMG 1, Silva ACS 2, Carvalho MG 1, Dusse LMS 1 1 Faculdade de Farmácia
ATIVAÇÃO ENDOTELIAL EM PACIENTES PEDIÁTRICOS COM DOENÇA RENAL CRÔNICA CRISTINA DE MELLO GOMIDE LOURES Silva RMM 1, Sousa LPN 1, Loures CMG 1, Silva ACS 2, Carvalho MG 1, Dusse LMS 1 1 Faculdade de Farmácia
AVC EM IDADE PEDIÁTRICA. Fernando Alves Silva
 AVC EM IDADE PEDIÁTRICA Fernando Alves Silva EPIDEMIOLOGIA - DEFINIÇÕES AVC neonatal 28 dias de vida aos 16 18 anos 20 semanas de gestação e os 28 dias de vida AVC em idade pediátrica 29 dias de vida aos
AVC EM IDADE PEDIÁTRICA Fernando Alves Silva EPIDEMIOLOGIA - DEFINIÇÕES AVC neonatal 28 dias de vida aos 16 18 anos 20 semanas de gestação e os 28 dias de vida AVC em idade pediátrica 29 dias de vida aos
Filipa Ramos Carlos Miranda Rosa Mário Viana de Queiroz TROMBOSE DA VEIA JUGULAR INTERNA COMO PRIMEIRA MANIFESTAÇÃO DE UMA SÍNDROME
 TROMBOSE DA VEIA JUGULAR INTERNA COMO PRIMEIRA MANIFESTAÇÃO DE UMA SÍNDROME DE ANTICORPOS ANTIFOSFOLÍPIDOS Filipa Ramos Carlos Miranda Rosa Mário Viana de Queiroz Serviço de Reumatologia e Doenças Ósseas
TROMBOSE DA VEIA JUGULAR INTERNA COMO PRIMEIRA MANIFESTAÇÃO DE UMA SÍNDROME DE ANTICORPOS ANTIFOSFOLÍPIDOS Filipa Ramos Carlos Miranda Rosa Mário Viana de Queiroz Serviço de Reumatologia e Doenças Ósseas
HOSPITAL PEDIÁTRICO DAVID BERNARDINO
 HOSPITAL PEDIÁTRICO DAVID BERNARDINO SESSÃO CLÍNICA CASO CLÍNICO DO SERVIÇO DE NEONATOLOGIA Luanda, Setembro de 2016 Anete Caetano Identificação Nome: J.A.M Idade: 13 dias (DN: 27/07/2016) Sexo: Masculino
HOSPITAL PEDIÁTRICO DAVID BERNARDINO SESSÃO CLÍNICA CASO CLÍNICO DO SERVIÇO DE NEONATOLOGIA Luanda, Setembro de 2016 Anete Caetano Identificação Nome: J.A.M Idade: 13 dias (DN: 27/07/2016) Sexo: Masculino
HEMATOLOGIA E HEMOTERAPIA
 RESIDÊNCIA MÉDICA UERJ 08 TRANSPLANTE DE MEDULA ÓSSEA (R) / 0 PROVA DISCURSIVA HEMATOLOGIA E HEMOTERAPIA ) Mulher de anos (GIIPI) procurou o ambulatório da maternidade escola pela primeira vez, estando
RESIDÊNCIA MÉDICA UERJ 08 TRANSPLANTE DE MEDULA ÓSSEA (R) / 0 PROVA DISCURSIVA HEMATOLOGIA E HEMOTERAPIA ) Mulher de anos (GIIPI) procurou o ambulatório da maternidade escola pela primeira vez, estando
Perfil FAN e AUTO-ANTICORPOS. Qualidade e precisão para diagnóstico e acompanhamento clínico.
 Perfil FAN e AUTO-ANTICORPOS Qualidade e precisão para diagnóstico e acompanhamento clínico. Investimento em treinamento contínuo Garantia de resultados precisos e seguros. Profissionais capacitados Equipe
Perfil FAN e AUTO-ANTICORPOS Qualidade e precisão para diagnóstico e acompanhamento clínico. Investimento em treinamento contínuo Garantia de resultados precisos e seguros. Profissionais capacitados Equipe
O exame do líquor mostrou:
 01 Concurso Um lactente de nove meses de idade tem um quadro de febre alta há 48 horas, sem foco de origem definido. Porém, quando a temperatura começou a subir, apresentou uma convulsão tônico-clônica
01 Concurso Um lactente de nove meses de idade tem um quadro de febre alta há 48 horas, sem foco de origem definido. Porém, quando a temperatura começou a subir, apresentou uma convulsão tônico-clônica
AVALIAÇÃO DOS DOENTES COM SUSPEITA CLÍNICA DE TEP COM RECURSO A ANGIO-TC Estudo retrospectivo
 AVALIAÇÃO DOS DOENTES COM SUSPEITA CLÍNICA DE TEP COM RECURSO A ANGIO-TC Estudo retrospectivo Raquel Madaleno, Pedro Pissarra, Luís Curvo-Semedo, Alfredo Gil Agostinho, Filipe Caseiro-Alves ÍNDICE INTRODUÇÃO
AVALIAÇÃO DOS DOENTES COM SUSPEITA CLÍNICA DE TEP COM RECURSO A ANGIO-TC Estudo retrospectivo Raquel Madaleno, Pedro Pissarra, Luís Curvo-Semedo, Alfredo Gil Agostinho, Filipe Caseiro-Alves ÍNDICE INTRODUÇÃO
Síndrome Periódica Associada à Criopirina (CAPS)
 www.printo.it/pediatric-rheumatology/pt/intro Síndrome Periódica Associada à Criopirina (CAPS) Versão de 2016 1. O QUE É A CAPS 1.1 O que é? A Síndrome Periódica Associada à Criopirina (CAPS) compreende
www.printo.it/pediatric-rheumatology/pt/intro Síndrome Periódica Associada à Criopirina (CAPS) Versão de 2016 1. O QUE É A CAPS 1.1 O que é? A Síndrome Periódica Associada à Criopirina (CAPS) compreende
Impacto prognóstico da Insuficiência Mitral isquémica no EAM sem suprast
 Impacto prognóstico da Insuficiência Mitral isquémica no EAM sem suprast Serviço de Cardiologia do Hospital de Braga Vítor Ramos, Catarina Vieira, Carlos Galvão, Juliana Martins, Sílvia Ribeiro, Sérgia
Impacto prognóstico da Insuficiência Mitral isquémica no EAM sem suprast Serviço de Cardiologia do Hospital de Braga Vítor Ramos, Catarina Vieira, Carlos Galvão, Juliana Martins, Sílvia Ribeiro, Sérgia
Caso Clínico. Humberto B.Lima Forte
 Caso Clínico Humberto B.Lima Forte Identificação Doente, do sexo feminino, com 26 anos, raça caucasiana, solteira, professora, natural e residente em Proença-a- Nova(Portugal); Queixa Principal Aparecimento
Caso Clínico Humberto B.Lima Forte Identificação Doente, do sexo feminino, com 26 anos, raça caucasiana, solteira, professora, natural e residente em Proença-a- Nova(Portugal); Queixa Principal Aparecimento
recomendações Atualização de Condutas em Pediatria
 Atualização de Condutas em Pediatria nº 50 Departamentos Científicos da SPSP, gestão 2007-2009. Departamento de Oncologia e Hematologia Causas de plaquetose em Pediatria Departamento de Oftalmologia Manifestações
Atualização de Condutas em Pediatria nº 50 Departamentos Científicos da SPSP, gestão 2007-2009. Departamento de Oncologia e Hematologia Causas de plaquetose em Pediatria Departamento de Oftalmologia Manifestações
Anemia da Doença Renal Crônica
 Anemia da Doença Renal Crônica Dirceu Reis da Silva Médico nefrologista, MD Hospital de Clínicas de Porto Alegre (HCPA) Rio Grande do Sul Brasil Comum Ocorre desde o estágio 3 da doença renal crônica Sua
Anemia da Doença Renal Crônica Dirceu Reis da Silva Médico nefrologista, MD Hospital de Clínicas de Porto Alegre (HCPA) Rio Grande do Sul Brasil Comum Ocorre desde o estágio 3 da doença renal crônica Sua
REAÇÕES DE HIPERSENSIBILIDADE. Prof. Dr. Helio José Montassier
 REAÇÕES DE HIPERSENSIBILIDADE Prof. Dr. Helio José Montassier Ppais. OBJETIVOS da Aula de Hipersensibilidades:- 1- Compreender a classificação de reações de hipersensibilidade 2- Conhecer as doenças associadas
REAÇÕES DE HIPERSENSIBILIDADE Prof. Dr. Helio José Montassier Ppais. OBJETIVOS da Aula de Hipersensibilidades:- 1- Compreender a classificação de reações de hipersensibilidade 2- Conhecer as doenças associadas
Inquérito epidemiológico *
 Doença pelo novo vírus da gripe A(H1N1) Fase Pandémica 5 - OMS Inquérito epidemiológico * A preencher pelo Delegado de Saúde designado pelo Delegado de Saúde Regional da área do Hospital de Referência
Doença pelo novo vírus da gripe A(H1N1) Fase Pandémica 5 - OMS Inquérito epidemiológico * A preencher pelo Delegado de Saúde designado pelo Delegado de Saúde Regional da área do Hospital de Referência
Manejo de casos suspeitos de Febre Maculosa. Outubro de 2018
 Manejo de casos suspeitos de Febre Maculosa Outubro de 2018 Febre maculosa Conteúdo Epidemiologia e etiologia Definição de caso Manifestação clínica Diagnóstico diferencial Diagnóstico laboratorial Tratamento
Manejo de casos suspeitos de Febre Maculosa Outubro de 2018 Febre maculosa Conteúdo Epidemiologia e etiologia Definição de caso Manifestação clínica Diagnóstico diferencial Diagnóstico laboratorial Tratamento
Um caso de trombose venosa esplâncnica: dificuldades e particularidades. Vaz AM; Eusébio M; Antunes A; Queirós P; Gago T; Ornelas R; Guerreiro H.
 Um caso de trombose venosa esplâncnica: dificuldades e particularidades Vaz AM; Eusébio M; Antunes A; Queirós P; Gago T; Ornelas R; Guerreiro H. Sexo feminino, 66 anos. Antecedentes pessoais: - 3 abortos
Um caso de trombose venosa esplâncnica: dificuldades e particularidades Vaz AM; Eusébio M; Antunes A; Queirós P; Gago T; Ornelas R; Guerreiro H. Sexo feminino, 66 anos. Antecedentes pessoais: - 3 abortos
Algoritmo de Investigação Elevação da Velocidade de Sedimentação
 2012 4 de Maio Sexta-feira Algoritmo de Investigação Elevação da Velocidade de Sedimentação Alice Gonçalves Lígia Peixoto Manuel Ferreira Gomes Teste simples e barato Fundamento: medição da distância (em
2012 4 de Maio Sexta-feira Algoritmo de Investigação Elevação da Velocidade de Sedimentação Alice Gonçalves Lígia Peixoto Manuel Ferreira Gomes Teste simples e barato Fundamento: medição da distância (em
Outras Anemias: Vamos lá? NAC Núcleo de Aprimoramento científico Hemograma: Interpretação clínica e laboratorial do exame. Jéssica Louise Benelli
 Outras Anemias: A anemia por si só não é uma doença, e sim uma consequência de algum desequilíbrio entre os processos de produção e perda de eritrócitos, que leva a diminuição de hemoglobina. A inúmera
Outras Anemias: A anemia por si só não é uma doença, e sim uma consequência de algum desequilíbrio entre os processos de produção e perda de eritrócitos, que leva a diminuição de hemoglobina. A inúmera
Anemias Microcíticas e Hipocrômicas ADC e Talassemias. Profa. Alessandra Barone Prof. Archangelo Fernandes
 Anemias Microcíticas e Hipocrômicas ADC e Talassemias Profa. Alessandra Barone Prof. Archangelo Fernandes www.profbio.com.br Anemia de Doença Crônica Alessandra Barone Archangelo Fernandes Marco A. Federige
Anemias Microcíticas e Hipocrômicas ADC e Talassemias Profa. Alessandra Barone Prof. Archangelo Fernandes www.profbio.com.br Anemia de Doença Crônica Alessandra Barone Archangelo Fernandes Marco A. Federige
1) Qual translocação é característica da Leucemia mielóide crônica? a) t(14;18) b) t(9,21) c) t(9;22) d) t(22,9) e) t(7;22)
 Questões Hematologia P2 Turma B 1) Qual translocação é característica da Leucemia mielóide crônica? a) t(14;18) b) t(9,21) c) t(9;22) d) t(22,9) e) t(7;22) 2) Paciente, sexo masculino, 68 anos, encaminhando
Questões Hematologia P2 Turma B 1) Qual translocação é característica da Leucemia mielóide crônica? a) t(14;18) b) t(9,21) c) t(9;22) d) t(22,9) e) t(7;22) 2) Paciente, sexo masculino, 68 anos, encaminhando
Introdução: Relato de Caso de Trombose Venosa Cerebral secundária a doença Inflamatória Intestinal em Hospital Universitário
 Introdução: O termo doença inflamatória intestinal (DII) é usado para descrever um grupo de desordens intestinais crônicas, recorrentes, de patogênese complexa, representadas principalmente pela doença
Introdução: O termo doença inflamatória intestinal (DII) é usado para descrever um grupo de desordens intestinais crônicas, recorrentes, de patogênese complexa, representadas principalmente pela doença
Atualização do tratamento das vasculites ANCA associadas
 CNAP 2011 -Sábado -14h30-14h50 Atualização do tratamento das vasculites ANCA associadas Dr Alfredo N. C. Santana Doutor em Pneumologia USP Supervisor da Residência Médica, HRAN, SES, DF INTRODUÇÃO Definição
CNAP 2011 -Sábado -14h30-14h50 Atualização do tratamento das vasculites ANCA associadas Dr Alfredo N. C. Santana Doutor em Pneumologia USP Supervisor da Residência Médica, HRAN, SES, DF INTRODUÇÃO Definição
b) caso este paciente venha a ser submetido a uma biópsia renal, descreva como deve ser o aspecto encontrado na patologia.
 01 Um menino de quatro anos de idade é trazido ao pronto-socorro com edema, dor abdominal e dificuldades respiratórias. Não havia história significativa de doenças desde o nascimento. Nas últimas duas
01 Um menino de quatro anos de idade é trazido ao pronto-socorro com edema, dor abdominal e dificuldades respiratórias. Não havia história significativa de doenças desde o nascimento. Nas últimas duas
 www.printo.it/pediatric-rheumatology/br/intro Doença de Kawasaki Versão de 2016 2. DIAGNÓSTICO E TRATAMENTO 2.1 Como é diagnosticada? A DK é uma doença de diagnóstico clínico ou de cabeceira. Isto significa
www.printo.it/pediatric-rheumatology/br/intro Doença de Kawasaki Versão de 2016 2. DIAGNÓSTICO E TRATAMENTO 2.1 Como é diagnosticada? A DK é uma doença de diagnóstico clínico ou de cabeceira. Isto significa
Imunossupressores e Agentes Biológicos
 Imunossupressores e Agentes Biológicos Imunossupressores Redução da resposta Imune Usos Clínicos Prof. Herval de Lacerda Bonfante Departamento de Farmacologia Doenças autoimunes Transplantes de órgãos
Imunossupressores e Agentes Biológicos Imunossupressores Redução da resposta Imune Usos Clínicos Prof. Herval de Lacerda Bonfante Departamento de Farmacologia Doenças autoimunes Transplantes de órgãos
Luciana Bento, Ricardo Melo, Hedi Liberato, Eduardo Pires, Michelle Silva, Amélia Almeida, Manuela Baptista, Sofia Loureiro dos Santos SERVIÇO DE
 Luciana Bento, Ricardo Melo, Hedi Liberato, Eduardo Pires, Michelle Silva, Amélia Almeida, Manuela Baptista, Sofia Loureiro dos Santos SERVIÇO DE PNEUMOLOGIA Director de Serviço: Dr. Fernando Rodrigues
Luciana Bento, Ricardo Melo, Hedi Liberato, Eduardo Pires, Michelle Silva, Amélia Almeida, Manuela Baptista, Sofia Loureiro dos Santos SERVIÇO DE PNEUMOLOGIA Director de Serviço: Dr. Fernando Rodrigues
PÚRPURAS TROMBOCITOPÊNICAS E DIAGNÓSTICO DIFERENCIAL DAS TROMBOCITOPENIAS
 PÚRPURAS TROMBOCITOPÊNICAS E DIAGNÓSTICO DIFERENCIAL DAS TROMBOCITOPENIAS Emerson Célio da Nóbrega Casimiro 1, Maria do Socorro Lopes Casimiro 2, Lucas Ian Sousa Queiroz 3 Janine Florêncio de Souza 5 1
PÚRPURAS TROMBOCITOPÊNICAS E DIAGNÓSTICO DIFERENCIAL DAS TROMBOCITOPENIAS Emerson Célio da Nóbrega Casimiro 1, Maria do Socorro Lopes Casimiro 2, Lucas Ian Sousa Queiroz 3 Janine Florêncio de Souza 5 1
Lúpus Eritematoso Sistêmico - sinais e sintomas
 Lúpus Eritematoso Sistêmico - sinais e sintomas Lúpus Eritematoso Sistêmico - sinais e sintomas Lúpus eritematoso sistêmico (LES) é uma doença autoimune de causa ainda desconhecida que pode afetar a pele,
Lúpus Eritematoso Sistêmico - sinais e sintomas Lúpus Eritematoso Sistêmico - sinais e sintomas Lúpus eritematoso sistêmico (LES) é uma doença autoimune de causa ainda desconhecida que pode afetar a pele,
COMISSÃO COORDENADORA DO TRATAMENTO DAS DOENÇAS LISOSSOMAIS DE SOBRECARGA
 COMISSÃO COORDENADORA DO TRATAMENTO DAS DOENÇAS LISOSSOMAIS DE SOBRECARGA REGISTO DE MONITORIZAÇÃO Défice de Lipase Ácida Lisossomal (todos os doentes, excepto doença de Wolman ) (Preencher com letra legível)
COMISSÃO COORDENADORA DO TRATAMENTO DAS DOENÇAS LISOSSOMAIS DE SOBRECARGA REGISTO DE MONITORIZAÇÃO Défice de Lipase Ácida Lisossomal (todos os doentes, excepto doença de Wolman ) (Preencher com letra legível)
A Estenose Intracraniana na Doença das Células Falciformes
 A Estenose Intracraniana na Doença das Células Falciformes Gil Nunes 1, Manuel Manita 1, Rita Silva 2, Susana Ferreira 1, Maria Fortunata 1, José Ribeiro 1, João Alcântara 1 1 Laboratório de Neurossonologia
A Estenose Intracraniana na Doença das Células Falciformes Gil Nunes 1, Manuel Manita 1, Rita Silva 2, Susana Ferreira 1, Maria Fortunata 1, José Ribeiro 1, João Alcântara 1 1 Laboratório de Neurossonologia
USG do aparelho urinário: hidroureteronefrose bilateral, bexiga repleta com volume estimado de 350 ml com paredes espessadas e trabeculadas.
 01 Concurso Menino de sete anos de idade chega ao ambulatório de pediatria para investigação de baixa estatura. Na história patológica pregressa, a mãe referiu vários episódios de infecções urinárias tratadas
01 Concurso Menino de sete anos de idade chega ao ambulatório de pediatria para investigação de baixa estatura. Na história patológica pregressa, a mãe referiu vários episódios de infecções urinárias tratadas
