1. AVALIAÇÃO CARDÍACA
|
|
|
- Nathalie Osório Carvalhal
- 8 Há anos
- Visualizações:
Transcrição
1 I. Sistema Cardiovascular 1. AVALIAÇÃO CARDÍACA Lisa J. Cianfichi, RN, MS, NP 1. Quais são os principais componentes de um histórico cardíaco? A obtenção de um histórico constitui o componente fundamental antes do exame físico cardíaco. Orienta o diagnóstico adequado e auxilia na determinação da existência ou não de um problema cardíaco no paciente. O levantamento de dados no histórico é capaz de prevenir testes diagnósticos desnecessários, reduzindo, assim, a dor, o estresse e os custos. É importante que sejam reunidas informações específicas sobre o problema por meio de perguntas-chave sobre o início, a caracterização, a localização, a gravidade, a freqüência e a duração da dor; sintomas associados (p. ex., fadiga, tosse, dispnéia após esforço ou em repouso, claudicação, edema periférico, palpitações, cianose, tontura e síncope); fatores precipitantes e fatores de alívio. Outras informações essenciais incluem as medicações em uso, história familiar, história médica, história cirúrgica, alergias a medicamentos, história social e revisão de sistemas. A formulação de perguntas relacionadas a cada sistema ajuda na formulação de um diagnóstico, além de descartar outros problemas. 2. Como iniciar o exame do sistema cardiovascular? O enfermeiro coloca-se de pé do lado direito do paciente; começa por um exame geral, que inclui a avaliação da pele, dos olhos, das artérias, das veias e do precórdio. A seguir, passa à palpação das artérias e do precórdio, seguida da percussão e da ausculta do precórdio. Esse método sistemático ajuda a evitar a negligência de elementos-chave. 3. Como são avaliados os pulsos arteriais periféricos? Os pulsos arteriais periféricos devem ser examinados e palpados bilateralmente. Examine a pele quanto a cianose, palidez, calor e rupturas. Palpe os pulsos periféricos bilaterais e classifique-os em uma escala de 0 a 4: 0 ausência de pulso 1+ pulso diminuído 2+ pulso normal 3+ pulso aumentado 4+ pulso hiperdinâmico Pulsações hiperdinâmicas, classificadas como 4+, podem sugerir regurgitação aórtica, tirotoxicose, anemia, ansiedade e, provavelmente, fístula arteriovenosa periférica. 4. Qual a diferença entre insuficiência arterial e congestão venosa? Na insuficiência arterial, os pulsos periféricos inferiores a 2+ podem sugerir doença aterosclerótica obstrutiva da aorta, artérias ilíacas ou femorais. Os sinais físicos a seguir sugerem fraqueza crônica ou pulsos arteriais ausentes, o que costuma ocorrer distalmente à artéria:
2 22 Hildy M. Schell & Kathleen A. Puntillo 1. Palidez, rubor ou pele cianótica com atrofia muscular. 2. Tempo de enchimento capilar lento. 3. Perda de cabelos, áreas ulceradas ou áreas que não cicatrizam, distais ao pulso ausente. 4. Queixas de dor ao deambular, com alívio mediante repouso. Ocorre insuficiência venosa aguda com tromboflebite, que produz edema, eritema ou cianose na área afetada e ingurgitamento de veia superficial. A oclusão ou insuficiência venosa crônica pode ocorrer mais tarde. A pele apresenta descoloração amarronzada e/ou edema. Se possível, o paciente deve ser examinado na posição supina ou de pé para a avaliação de disfunções arteriais e venosas. 5. O que são pulsos alternantes? Pulsos alternantes são a alternância entre pulsações fortes e fracas; podem ser identificados quando os pulsos arteriais periféricos são palpados. Resulta quando o ventrículo danificado não consegue contrair-se para um impulso normal. Após uma contração fraca, o ventrículo tem tempo para recuperar-se, produzindo uma contração normal. Ocorre na insuficiência ventricular esquerda devida a múltiplos infartos do miocárdio e/ou cardiomiopatia dilatada. Não confunda pulsos alternantes com ritmos bigeminais. Estes ocorrem com batimentos sinusiais alternantes e com contrações ventriculares prematuras. Os pulsos alternantes pode ser confirmados durante ausculta da pressão sangüínea ou na análise do formato da onda arterial, caso esteja presente uma linha arterial. Sendo identificado um pulso alternante e um galope B 3 em pacientes com insuficiência ventricular esquerda, o prognóstico costuma ser desfavorável. 6. O que é um pulso paradoxal? Pulso paradoxal é uma variação da pulsação com a respiração. O pulso pode estar mais forte com a expiração e mais fraco com a inspiração. Observa-se pulso paradoxal com tamponamento pericárdico e pericardite constritiva, porque a inspiração diminui o enchimento ventricular direito e esquerdo e, em conseqüência, as contrações ventriculares. A expiração aumenta o enchimento ventricular esquerdo, sendo aumentada a pulsação. Outras causas de pulso paradoxal são a doença pulmonar obstrutiva, asma, embolia pulmonar, choque hipovolêmico e obesidade mórbida. O pulso paradoxal pode ser verificado durante a monitorização invasiva da pressão arterial ou com esfigmomanômetro indireto com manguito de pressão. Durante a deflação, medir a diferença do primeiro som Korotkoff escutado com a expiração e a presença de sons Koroktoff a cada batimento. Uma diminuição de mais de 20 mmhg na pressão sistólica com a inspiração é diagnóstico de pulso paradoxal. Pressão Arterial (mmhg) Pressão Arterial (mmhg) Expiração Inspiração Expiração Pulso alternante (à esquerda) e pulso paradoxal (à direita). (De Chatterjee K: Textbook of Cardiovascular Medicine. Philadelphia, Lippincott-Raven, 1998, p.297, com permissão.)
3 Segredos em Enfermagem na Terapia Intensiva Como é medida a pulsação venosa jugular (PVJ)? Inicialmente, é importante distinguir entre PVJ interna e externa. O pulso externo da jugular reflete distensão, ao passo que o pulso interno da jugular oferece informações detalhadas sobre a medida das pulsações visíveis no pescoço do paciente. Auxiliar o paciente a colocar-se em posição supina, com a cabeceira da cama elevada em cerca de 30 a 40 o. Medir a pulsação a partir do lado direito do paciente, que reflete melhor a pressão atrial direita. Fazer com que o paciente gire a cabeça para a esquerda, relaxando a musculatura do pescoço. O ângulo do esterno de Louis é usado como ponto de referência para a medida da PVJ, porque reflete 5 cm acima do átrio direito. Com uma régua, perpendicular ao ângulo do esterno, observar e medir a pulsação da jugular com uma luz tangencial. A PVJ normal é de 6 a 7 cm. Se a PVJ parece normal, mas o médico está convencido de que o paciente se encontra em insuficiência ventricular direita, pode ser útil a manobra de refluxo hepato-jugular. O médico orienta o paciente para que respire normalmente, ao mesmo tempo em que aplica pressão no quadrante superior direito do abdômen durante cerca de 10 segundos. Existindo insuficiência ventricular direita, aumenta o volume de sangue, ocasionando um aumento na PVJ. Pode ser difícil a obtenção de uma medida precisa da PVJ em pacientes com obstrução na circulação venosa periférica. 8. Qual é a diferença entre pulsação carotídea e pulsação venosa jugular? A pulsação carotídea eleva-se e declina, ao passo que a PVJ apresenta três ondas a, c e v. A aplicação de pressão acima da clavícula não afeta a pulsação carotídea, mas diminui a PVJ. A elevação da cabeceira da cama aumenta a saliência da pulsação carotídea, mas reduz a PVJ. A aplicação de compressão abdominal não afeta a pulsação carotídea, mas pode fazer com que a PVJ aumente. 9. De que forma a função cardíaca e o edema estão relacionados? O edema generalizado está associado à insuficiência cardíaca congestiva (ICC). O aumento no controle da pressão venosa leva a um aumento da pressão capilar, que eleva a transudação de fluido do espaço intravascular para o espaço intersticial, resultando em edema tissular. A redução do débito cardíaco associada à ICC causa, por sua vez, uma diminuição da pressão do sangue arterial. A baixa pressão ativa o sistema renina-angiotensinaaldosterona, levando à retenção de sódio e de água. O edema ocorre devido a fatores gravitacionais e/ou pressão hidrostática, especialmente na periferia ou em áreas sacrais. O edema sacral costuma ocorrer em pacientes com ICC durante o repouso no leito. 10. De que forma se avalia o edema? O edema faz com que a pele tenha um aspecto brilhante, podendo ser pressionado mediante palpação. O edema com cacifo pode ser quantificado pressionando-se a área afetada e realizando-se uma avaliação subjetiva da quantidade de edema: 1+ Edema leve; profundidade de 2 mm que desaparece rapidamente 2+ Edema moderado; profundidade de 4 mm que desaparece em 10 a 15 segundos 3+ Edema moderadamente grave; profundidade de 6 mm que leva alguns minutos para desaparecer 4+ Edema grave com cacifo; profundidade de 8 mm que pode levar de 2 a 5 minutos para desaparecer
4 24 Hildy M. Schell & Kathleen A. Puntillo 11. Diferencie insuficiência ventricular esquerda e insuficiência ventricular direita. A insuficiência cardíaca do lado esquerdo pode manifestar-se como dispnéia mediante esforço, ortopnéia e dispnéia paroxística com congestão pulmonar e edema devido ao aumento da pressão no átrio esquerdo e nas veias pulmonares. Diferentemente, a insuficiência ventricular direita ocasiona acúmulo de fluido nas vísceras abdominais e extremidades, secundário ao aumento de pressão nas veias sistêmicas e nos capilares. 12. Qual é a diferença entre sopro e frêmito? Um sopro reflete fluxo turbulento em uma artéria e soa como um sopro. Ao auscultar as artérias carótidas, observar a presença ou não de sopros. Eles são a garantia de prosseguimento da avaliação com testes não-invasivos, uma vez que sugerem obstrução parcial do fluxo sangüíneo ao cérebro. Pode haver a presença de sopros em pacientes com placa ateromatosa na carótida, anemia e tirotoxicose. Em alguns pacientes com estenose aórtica, ouve-se um sopro transmitido acima das artérias carótidas. Assim, pode haver dificuldades para distinguir entre um sopro cardíaco transmitido e uma placa aterosclerótida na carótida. Outros testes não-invasivos podem ser úteis. O enfermeiro deve auscultar a aorta abdominal e as artérias renais. Um sopro pode sugerir lesões obstrutivas da artéria renal, causadas por aterosclerose. Um frêmito é um sopro palpado acima da base do coração (segundo espaço intercostal, no limite direito ou esquerdo do esterno). A palpação com a palma da mão nãodominante é recomendada, porque se sabe que ela é mais sensível e tem menos calosidades. Um frêmito palpável pode sugerir ruptura do fluxo sangüíneo em uma válvula semilunar (estenose aórtica ou estenose pulmonar, com ou sem hipertensão pulmonar). Caso o frêmito seja palpável, deve estar acompanhado de sopro. Os frêmitos sistólicos podem ser palpados antes do impulso apical; os frêmitos diastólicos, após o impulso apical. 13. Quais são os parâmetros hemodinâmicos mais importantes na avaliação cardíaca? Os sinais vitais básicos incluem temperatura, pulso, respirações e pressão sangüínea. A pressão sangüínea deve ser obtida nas extremidades superiores bilaterais. Grandes discrepâncias entre as pressões podem sugerir outros problemas, como doença vascular aterosclerótica, aneurisma dissecante da aorta, coarctação aórtica e estenose aórtica supravalvular. Outros parâmetros hemodinâmicos importantes são obtidos com um cateter na artéria pulmonar. Embora não seja necessária em todos os pacientes, a colocação de um cateter na artéria pulmonar pode ser fundamental em pacientes instáveis com diagnóstico incerto. Pode ser útil na distinção entre choque séptico, choque cardiogênico e choque hipovolêmico. Pode ainda auxiliar no controle de pacientes com ICC. A pressão atrial direita, a pressão da arteria pulmonar, a pressão capilar pulmonar de encravamento, o débito cardíaco, o índice cardíaco, a saturação do oxigênio venoso, a resistência vascular sistêmica e a resistência vascular pulmonar podem ajudar o médico a tomar decisões quanto ao tratamento. 14. Quais áreas do coração o enfermeiro deve inspecionar e palpar? 1. Área pulmonar: localizada no segundo espaço intercostal, no limite do esterno. A estenose pulmonar e a hipertensão pulmonar podem manifestar-se como um frêmito sistólico palpável que se irradia para o lado esquerdo do pescoço. 2. Área aórtica: um frêmito sistólico na região do segundo espaço intercostal, que se irradia para o lado direito do pescoço, pode sugerir estenose ou regurgitação
5 Segredos em Enfermagem na Terapia Intensiva 25 aórtica. Uma pulsação anormal na área aórtica pode sugerir uma aorta ascendente dilatada devido a aneurisma ou regurgitação crônica. 3. Área paraesterna esquerda: localizada no terceiro, quarto e quinto espaços paraesternos intercostais. Um frêmito nessa área pode sugerir defeito do septo ventricular ou regurgitação tricúspide. Pulsações anormais podem sugerir hipertrofia ou dilatação ventricular direita. Uma elevação do pericárdio pode indicar regurgitação mitral de moderada a grave. 4. Área apical: localizada no quinto espaço intercostal, na altura da linha clavicular média esquerda (também conhecida como o ponto de impulso máximo). Um ápice hiperdinâmico pode sugerir insuficiência ventricular esquerda moderada ou regurgitação mitral ou aórtica. Um impulso contínuo pode sugerir hipertrofia ventricular esquerda. 5. Área ectópica: localizada entre as áreas pulmonar e apical. O profissional pode observar pulsação ectópica, sugestiva de cardiomiopatia. 6. Área epigástrica: movimentos hepáticos na área epigástrica estão associados a regurgitação tricúspide, estenose tricúspide, dilatação ou hipertrofia ventricular direita ou hipertensão pulmonar devida a doença pulmonar crônica. 15. A percussão é sempre utilizada no exame cardíaco? Não. Se, todavia, houver preocupação quanto à presença de cardiomegalia e efusão pericárdica, ela pode ser útil na área precordial, para que seja obtida uma medida aproximada. Iniciar pela linha axilar esquerda e percutir horizontalmente na direção dos limites do esterno. Escutar a diferença entre ensurdecimento e ressonância. A percussão pode ter valor limitado na tomada de decisões importantes de diagnóstico. 16. Qual é a diferença entre o diafragma e a campânula do estetoscópio? O estetoscópio não deve ter mais de 33 cm, de modo a evitar a redução da alta freqüência de transmissão. O diafragma do estetoscópio é usado para auscultar sons mais altos, o que inclui os sopros B1 e B2. A campânula do estetoscópio é usada para auscultar sons mais baixos, como B3 e B Descreva uma abordagem sistemática para a ausculta cardíaca. Uma abordagem sistemática que ausculte o coração ajuda a evitar que avaliações importantes sejam esquecidas. O coração é auscultado na seguinte ordem: 1. Área aórtica: o segundo som cardíaco é mais alto do que o primeiro, no limite direito do esterno. O primeiro componente do B2 é mais alto do que o segundo componente nessa área. 2. Área do pulmão: o segundo som cardíaco é mais alto do que o primeiro. O desdobramento dos sons B2 é mais bem escutado nessa área. 3. Ponto de Erb: (também conhecido como a segunda área pulmonar) está localizado no terceiro espaço intercostal, no limite esquerdo do esterno. 4. Área tricúspide: localizada no quarto espaço intercostal, no limite inferior esquerdo do esterno. 5. Ápice: o som da válvula mitral, no momento em que se fecha, antecede o fechamento da válvula tricúspide. O componente B1 é mais alto do que o B2. Ao auscultar o coração, o médico deve palpar simultaneamente a pulsação apical ou carotídea para auxiliar a delinear os ciclos sistólico e diastólico.
6 26 Hildy M. Schell & Kathleen A. Puntillo 18. Algumas posições do paciente podem auxiliar a elucidar diferentes sons cardíacos? Sim. Posições diferentes podem ajudar na identificação de sopros não-ouvidos na posição supina. A posição supina auxilia a elucidar sopros pulmonares e tricúspides. A posição lateral esquerda ajuda a identificar o ressoar diastólico de pouca altura (estenose mitral) ou sons diastólicos de baixa altura (galopes) porque o coração está apoiado no peito. A posição sentada pode auxiliar na distinção entre sons de sopro diastólicos e regurgitação aórtica ou pulmonar, no ponto de Erb. Fazer o paciente, sentado, inclinar-se para a frente e segurar a respiração durante a expiração. Essa manobra ajuda a identificar o desdobramento dos sons B2 e os ruídos de fricção. A posição de pé é útil para pacientes com enfisema pulmonar ou sons cardíacos distantes. Auscultar abaixo da área do xifóide. Se possível, posicionar o paciente sobre os joelhos e os cotovelos para auscultar ruídos fracos de fricção. 19. O que é desdobramento de sons cardíacos B2? O desdobramento de sons cardíacos B2 reflete o fechamento das válvulas aórtica e pulmonar. Normalmente ocorrem ao final da sístole. O primeiro componente do som B2 é o fechamento da válvula aórtica (A2); o segundo, é o fechamento da válvula pulmonar (P2). 20. Descreva os vários tipos de desdobramentos B2. Pode ser escutado um desdobramento fisiológico em várias pessoas. O melhor local para a ausculta de sons de desdobramento B2 é o limite esquerdo ou direito do esterno, na altura do segundo espaço intercostal. Solicitar ao paciente que faça uma inspiração profunda e segure-a; o desdobramento B2 fica mais amplo. Quando ele expira e mantém o ar, o desdobramento B2 fica mais aproximado. Essa descoberta indica um desdobramento fisiológico B2. B1 A2 B1 A2 P2 P2 Inspiração Expiração Desdobramento fisiológico B2. Um desdobramento mais amplo pode sugerir bloqueio do ramo direito, síndrome de Wolff-Parkinson-White ou estenose pulmonar. O desdobramento B2 é prolongado durante a expiração e fica ainda mais longo durante a inspiração.
7 Segredos em Enfermagem na Terapia Intensiva 27 B1 A2 B1 A2 P2 P2 Inspiração Expiração Desdobramento amplo B2. Um desdobramento fixo não é afetado pelo ciclo respiratório; ocorre em grandes defeitos do septo atrial, defeitos do septo ventricular com shunt da esquerda para a direita e insuficiência ventricular direita. B1 A2 B1 A2 P2 P2 Desdobramento fixo B2. Ocorre desdobramento paradoxal quando a válvula pulmonar (P2) se fecha antes da válvula aórtica. O desdobramento é prolongado durante a expiração e encurtado durante a inspiração. Tal descoberta pode sugerir bloqueio do ramo esquerdo ou síndrome de Wolff- Parkinson-White. B1 A2 B1 A2 P2 P2 Inspiração Expiração Desdobramento paradoxal B2.
8 28 Hildy M. Schell & Kathleen A. Puntillo 21. Qual é a diferença entre B3 e B4? B3 é um terceiro som cardíaco que pode ser escutado após o fechamento das válvulas aórtica e pulmonar. Um B3 é também conhecido como ritmo galopante, podendo ser ouvido em pacientes com ICC. A repetição de Tenn-essee ou I believe * proporciona uma sensação rítmica de como pode soar o B3 na ausculta. Pode-se auscultar B3 em crianças, adolescentes, atletas e adultos jovens. Ele é raramente auscultado em adultos saudáveis com mais de 40 anos. A melhor posição para a ausculta é em decúbito lateral esquerdo, com a campânula do estetoscópio colocada sobre o ápice. B1 B2 B1 B2 B3 B3 Ritmo galopante B3. B4 representa a ejeção de sangue nos ventrículos após a contração atrial. Ocorre B4 antes de B1, que é o fechamento das válvulas mitral e tricúspide. É auscultado B4 em muitos pacientes após infarto do miocárdio. A repetição de Ken-tuc-ky ou Believe me ** pode auxiliar o profissional a identificar um B4. Costuma ser escutado em pessoas com mais de 50 anos. B4 B2 B4 B2 B1 B1 Ritmo galopante B O que é um sopro? Sopro é o som que representa turbulência ou modificação no fluxo sangüíneo. O som de um sopro é afetado pelo funcionamento da válvula, do fluxo sangüíneo e pela intensidade ou espessura do miocárdio. Podem ser auscultados sopros cardíacos com o diafragma do * N. de T. Trata-se de dois termos em inglês: Tennessee (o Estado norte-americano) e a oração Eu acredito. **N. de T. O termo Kentucky nomeia um dos Estados norte-americanos e believe me pode ser entendido como acredite em mim.
9 Segredos em Enfermagem na Terapia Intensiva 29 estetoscópio e sugerir um aumento na turbulência do fluxo sangüíneo através de uma área estreita, irregular ou ambas. Por exemplo, uma estenose é a incapacidade da válvula para abrir-se completamente, ao passo que uma regurgitação é a incapacidade da válvula para fechar-se completamente. Há três tipos de sopro: sistólico, diastólico e contínuo. 23. Todos os sopros sistólicos são patológicos? Não. Alguns sopros sistólicos são fisiológicos (benignos). Um sopro contínuo (conhecido como sussurro venoso) pode ser auscultado em crianças. Costuma localizar-se na região do pescoço e do tórax, podendo ser ouvido com o paciente sentado ereto. Outros sopros sistólicos podem ser ouvidos durante os meses finais da gravidez, no segundo espaço intercostal do limite esquerdo do esterno. Um frêmito mamário pode acompanhá-lo. Pode ser auscultado um sopro sistólico, chamado de sopro hêmico, em pacientes com anemia. 24. O que ocasiona um sopro sistólico anormal? Os sopros sistólicos anormais estão associados a válvulas estreitas ou irregulares; são escutados durante a sístole, quando as válvulas mitral e tricúspide estão fechadas e as válvulas aórtica e pulmonar estão abertas. Qualquer ruptura no fechamento das válvulas mitral ou tricúspide (regurgitação) pode apresentar-se como um sopro sistólico. Podem ainda ser escutados sopros sistólicos, quando a válvula aórtica ou a pulmonar está estreitada ou estenótica. A estenose da válvula aórtica, a estenose da válvula pulmonar, a estenose subaórtica hipertrófica idiopática, a estenose subaórtica, a regurgitação mitral, a ruptura de cordoalhas da válvula mitral, a ruptura ou disfunção muscular e a regurgitação tricúspide podem apresentar um sopro sistólico. Há um mnemônico útil para lembrar sopros sistólicos: RM EAFS e PVM: R = Regurgitação M = Mitral E = Estenose A = Aórtica F = Fisiológica S = Sopros Sistólicos PVM = Prolapso da válvula mitral De Fitzgerald MA: Cardiac Exam: NP Review North Andover, MA, Fitzgerald Health Education Associates, 1998, p. 39, com permissão. TIPO DE SOPRO SISTÓLICO DESCRIÇÃO LOCALIZAÇÃO Regurgitação mitral B1 B2 Mais bem auscultado no ápice. Pode irradiar-se para a axila esquerda. Estenose aórtica B1 B2 Localizado no limite direito 2 ICS do esterno (na base) e pode ser transmitido para as carótidas e para o ápice. Prolapso da válvula mitral B1 B2 Clique Mais bem auscultado no ápice. Por vezes está associado a um clique sistólico intermediário.
10 30 Hildy M. Schell & Kathleen A. Puntillo 25. O que é um sopro inocente? Os sopros inocentes ocorrem ocasionalmente com uma contração forte do miocárdio que impele o sangue através de uma câmara e/ou vaso sangüíneo pequeno. São principalmente ouvidos em crianças, adolescentes e jovens atletas. Um sopro inocente costuma ser descrito como um suave sopro sistólico intermediário, no segundo espaço intercostal, no limite esquerdo do esterno, sem radiação. Está associado a um desdobramento B2 e é auscultado melhor quando o paciente está em supino. Lembre-se de que sopros inocentes são diferentes de sopros benignos. 26. Os sopros diastólicos são benignos ou patológicos? Durante a diástole, as válvulas aórtica e pulmonar estão fechadas, ao passo que as válvulas mitral e tricúspide estão abertas, permitindo o enchimento dos ventrículos. Qualquer distúrbio na abertura das válvulas mitral ou tricúspide pode ocasionar um sopro diastólico e sugere uma origem patológica. Com uma válvula aórtica ou pulmonar incapacitada, o médico pode auscultar um sopro diastólico. A regurgitação aórtica, a estenose mitral e a regurgitação pulmonar podem apresentar-se com sopros diastólicos. Um mnemônico útil para a lembrança de sopros diastólicos é EM RAD: E = Estenose M = Mitral R = Regurgitação A = Aórtica D = Ambas são sopros Diastólicos De Fitzgerald MA: Cardiac Exam: NP Review North Andover, MA, Fitzgerald Health Education Associates, 1998, p. 39, com permissão. TIPO DE SOPRO DIASTÓLICO DESCRIÇÃO LOCALIZAÇÃO Estenose mitral B1 B2 Mais bem ascultado no ápice com o paciente em decúbito lateral esquerdo. Regurgitação aórtica B1 B2 Área aórtica; e talvez irradie para o ápice. 27. Como são caracterizados os sopros? Os sopros são descritos com as seguintes características: Momento (durante sístole ou diástole) Localização Volume (baixo, médio ou alto) Qualidade (dissonante, musical, estridente, soprado, retumbante) Irradiação (presente ou ausente) Intensidade (altura)
11 Segredos em Enfermagem na Terapia Intensiva Qual é o sistema de gradação da intensidade dos sopros sistólico e diastólico? Grau 1 Grau 2 Grau 3 Grau 4 Grau 5 Grau 6 Sopro muito fraco Sopro fraco Sopro moderadamente alto Sopro muito alto com frêmito Sopro extra-alto com estetoscópio colocado de leve sobre o peito e um frêmito palpável Sopro audível sem um estetoscópio e acompanhado de frêmito visível e palpável 29. Que testes laboratoriais podem oferecer dados adicionais para avaliação cardíaca? Os testes séricos laboratoriais a serem providenciados, havendo suspeita de isquemia ou necrose do miocárdio, são a creatina cinase (CK) e sua isoenzima MB (CK-MB). A CK aumenta em 4 a 6 horas após o início dos sintomas, atingindo seu máximo em 24 horas, voltando ao ponto inicial em 3 a 4 dias depois. A CK não é capaz de diagnosticar infarto agudo do miocárdio ou distinguir entre rabdomiólise e lesão musculoesquelética. Outro teste laboratorial que pode auxiliar no diagnóstico de isquemia cardíaca é o de lactato desidrogenase (LDH). A lactato desidrogenase aumenta em 12 horas a partir do início dos sintomas e atinge seu pico em 24 a 48 horas. Os níveis de LDH podem permanecer altos em até 10 a 14 dias. Esse teste pode não ser sensível devido a condições preexistentes, como anemia megaloblástica, hemólise e insuficiência renal, as quais afetam a LDH. Atualmente, os testes séricos mais específicos para lesão do miocárdio são o da troponina I e o da troponina T. Tal como a CK e a CK-MB, esses marcadores seriados aumentam em quatro a seis horas após o início do infarto, atingindo seu pico em 24 horas. Diferentemente da CK e da CK-MB, a troponina I e a troponina T duram até seis dias, o que pode auxiliar no diagnóstico de infartos do miocárdio tardios. Também são úteis para descartar achados falso-positivos de CK e CK-MB. Em instalações de emergência, os instrumentos acham-se disponíveis em locais de cuidados para o teste de troponina. REFERÊNCIAS 1. Adams JE, Bodor GS, Davila-Roman VG, et al: Cardiac troponin I. A marker with high specificity for cardiac injury. Circulation 88: , Braunwald E: The clinical examination. In Goldman L, Braunwald E (eds): Primary Cardiology. Philadelphia, W.B. Saunders, 1998, pp Chatterjee K: Physical examination. In Topol EJ (ed): Textbook of Cardiovascular Medicine. Philadelphia, Lippincott-Raven, 1998, pp Fitzgerald MA: Cardiac Exam: NP Review North Andover, MA, Fitzgerald Health Education Associates, 1998, pp Froelicher VF, Quaglietti S: Handbook of Ambulatory Cardiology. Philadelphia, Lippincott-Raven, Guzzetta CE, Seifert PC: Cardiovascular assessment. In Kinney MR, Packa DR, Andreioli KG (eds): Comprehensive Cardiac Care, 7th. ed., St. Louis, Mosby, 1991, pp Hamm CW, Goldman BU, Heeschen C, et al: Emergency room triage of patients with acute chest pain by means of rapid testing for cardiac troponin T or troponin I. N Engl J Med 337: , Hurst JW: Cardiovascular Diagnosis: The Initial Examination. St. Louis, Mosby, Hurst JW: The examination of the heart: The importance of initial screening masters in medicine. Dis-Month 36(5): , Kusumoto F: Cardiovascular disorders: Heart disease. In McPhee SJ (ed): Pathophysiology of Disease: An Introduction to Clinical Medicine, 2nd. ed. Stamford, CT, Appleton-Lange, 1997, pp Mair J, Wagner I, Puschendorf B, et al: Cardiac troponin I to diagnose myocardial injury. Lancet 341: , Marriott HJ: Bedside Cardiac Diagnosis. Philadelphia, Lippincott, 1993.
12 32 Hildy M. Schell & Kathleen A. Puntillo 13. O Rourke RA, Shaver JA, Saleuni R, et al: The history, physical examination, and cardiac auscultation. In Alexander RW (ed): Hurst s The Heart, Arteries and Veins, vol. 1, 9th. ed. New York, McGraw- Hill, 1998, pp Perloff JK: Physical Examination of the Heart and Circulation, 2nd ed. Philadelphia, W.B. Saunders, Seidel HM, Ball JW, Dains JE, Benedict GW: Mosby s Guide to Physical Examination, 4th. ed. St. Louis, Mosby, 1999, pp Willerson JT: Cardiac signs and symptoms. In Willerson JT (ed): Cardiovascular Medicine. New York, Churchill Livingstone, 1995, pp Winters KJ, Eisenber PR: Ischemic heart disease. In Carey CF (ed): The Washington Manual of Medical Therapeutics, 29th. ed. Philadelphia, Lippincott-Raven, 1998, pp MONITORIZAÇÃO CARDÍACA BÁSICA Martie Mattson, RN, MSN, CCRN 1. Descreva o sistema de condução cardíaco normal. O coração contrai-se em resposta a um estímulo elétrico que surge espontaneamente de células especializadas denominadas marcapasso. Esse impulso propaga-se pelo miocárdio via sistema de condução elétrico, que consiste das seguintes estruturas: Nódulo sinoatrial (SA) Junção AV Nódulo atrioventricular (AV) Ramos Feixe de His Fibras de Purkinje Os nomes dos diferentes ritmos derivam-se de seu local de origem. Por exemplo, o ritmo normal do coração origina-se no nódulo sinusal e é chamado de ritmo sinusal; um ritmo que tem origem na junção AV é chamado de ritmo juncional; e um ritmo que tem origem no ventrículo é chamado de ritmo ventricular. Nódulo SA Ramo de Bachmann LA Vias internodais RA Nódulo AV Ramo AV de His LV Ramo esquerdo Fascículo póstero-inferior do ramo esquerdo Ramo direito RV Fascículo ântero-posterior do ramo esquerdo Septo Fibras de Purkinje Sistema de condução cardíaco. (De Kinney MR, Packa DR, Andreoli KG, Zipes DP: Comprehensive Cardiac Care, 7th ed. St. Louis, Mosby Year Book, 1991, com permissão.)
13 Segredos em Enfermagem na Terapia Intensiva Descreva a localização e o funcionamento do nódulo SA. O nódulo SA, mais comumente chamado de nódulo sinusal, situa-se no átrio direito, próximo à entrada da veia cava superior. Normalmente, o nódulo sinusal é o marcapasso primário, é o primeiro a ser acionado e controla a freqüência cardíaca. Outras áreas do sistema de condução podem iniciar um impulso, mas somente quando o marcapasso mais rápido e mais alto falha. Caso um local mais inferior de marcapasso seja acionado mais rapidamente do que o nódulo SA por alguma razão, ele poderá assumir a função de marcapasso. O impulso propaga-se pelo ramo de Bachmann para o átrio esquerdo e rapidamente desce pelos tratos internodais na direção do nódulo AV. A estimulação elétrica propaga-se também através da musculatura de ambos os átrios, resultando em contração. A freqüência intrínseca do nódulo sinusal é de 60 a 100 batimentos por minuto, e a influência do sistema nervoso autônomo pode reduzir ou aumentar a freqüência. 3. Descreva a localização e o funcionamento do nódulo AV. O nódulo AV situa-se na parte inferior do átrio direito, próximo à válvula tricúspide e ao septo. Compõe-se de muitas vias interligadas que desaceleram o impulso elétrico. Esse atraso permite que ocorra a contração atrial imediatamente antes da contração ventricular, dessa maneira acrescentando uma contração atrial ao volume de batimentos. 4. O que é feixe de His? O feixe de His é o menor segmento do sistema de condução entre o nódulo AV e os ramos. Nesse local, o sinal elétrico acelera-se imediatamente antes de entrar no septo ventricular. 5. O que é junção AV? A junção AV é composta do nódulo AV e do feixe de His. As áreas na junção AV podem assumir como marcapasso cardíaco e apresentar uma freqüência intrínseca de 40 a 60 batimentos por minuto. 6. Descreva a localização e o funcionamento dos ramos. Os ramos direito e esquerdo localizam-se no septo ventricular e conduzem rapidamente o impulso elétrico aos ventrículos direito e esquerdo. Pelo fato de o ventrículo esquerdo possuir uma grande massa muscular, imediatamente após penetrar no septo, o ramo esquerdo divide-se em fascículo anterior esquerdo e fascículo posterior. 7. O que são fibras de Purkinje? Os ramos terminam nas fibras de Purkinje que são uma rede de fibras finas disseminadas por todo o endocárdio ventricular. As fibras de Purkinje possuem a capacidade de acionarem-se espontaneamente, caso os marcapassos superiores falhem. A freqüência intrínseca desse marcapasso ventricular é de 20 a 40 batimentos por minuto. 8. Descreva as ondas, os complexos, os intervalos e os segmentos de um eletrocardiograma. O que representam? Ao interpretar o ritmo de um eletrocardiograma, faz-se necessária a identificação da presença ou da ausência e, às vezes, da amplitude de determinadas ondas, da duração dos intervalos e dos complexos e da posição relativa de determinados segmentos da linha de base.
14 34 Hildy M. Schell & Kathleen A. Puntillo Padrão do ECG REPRESENTA NORMAL ONDE MEDIR Onda P Despolarização atrial < 0,10 s, < 2,5 mm Do início ao fim do comprimento e da altura da onda P Do ponto em que o complexo deixa a linha de base até o local em que retorna a ela Do início da elevação a partir da linha de base ao pico Complexo QRS Despolarização ventricular 0,06-0,10 s Onda T Repolarização ventricular Arredondada e assimétrica, < 5 mm de altura no elétrodo II e < 10 mm em V 1- Onda U Provavelmente repolarização da célula de Purkinje 6 Se presente, onda pequena e arredondada após onda T; mesma polaridade como onda T 0,12-0,20 s Não mensurar Intervalo PR Tempo para o impulso propagar-se pelo átrio e pelo nódulo AV e iniciar a contração ventricular Duração da despolarização e repolarização Do início da onda P ao início do complexo QRS Intervalo QT Segmento ST Repolarização ventricular inicial Varia com a freqüência cardíaca e o sexo, embora, em geral, se corrigido para a freqüência cardíaca, deve ser < 0,44 nos homens e < 0,45 nas mulheres Isoelétrico e < 0,12 s de duração Do início do complexo QRS ao final da onda T Do final do complexo QRS ao início da onda T 9. Como são medidas as ondas, os complexos, os intervalos e os segmentos? O papel que registra o ECG é padronizado em todos os sistemas de monitorização cardíaca. Compõe-se de quadrados de 1 mm. O tempo é representado pelo eixo horizontal e a voltagem e a amplitude, no eixo vertical. Cada quadrado pequeno representa uma duração de 0,04 s, 0,1 mv de voltagem e 1 mm de amplitude. A cada cinco linhas verticais e horizontais, uma é escurecida e forma um quadrado maior. Cada quadrado maior representa uma duração de 20 s, voltagem de 0,5 mv e amplitude de 5 mm. Colocando-se calibradores no início e no final ou no pico de uma determinada onda, complexo, intervalo ou segmento e a contagem da quantidade de quadrados menores e maiores entre eles, a duração do evento ou a voltagem ou amplitude do evento pode ser medida. Além dos quadrados, o registro do ECG possui uma linha curta, normalmente vertical, na sua parte superior, a cada três segundos. Essas marcas tracejadas são úteis para medir os batimentos cardíacos.
15 Segredos em Enfermagem na Terapia Intensiva 35 R 5 mm 0,2 s 1 mm 0,04 s 5 mm 0,5 milivolts 1 mm 0,1 mv Segmento P-R Segmento S-T P T U Q S P-R Intervalo QRS Intervalo Q T Intervalo Registro de ondas, complexos, intervalos e segmentos de um ECG. (De Lessig ML, Lessig PM: The cardiovascular system: Nursing assessment data base. In Alspach JG (ed): AACN Core Curriculum for Critical Care Nursing, 5th ed. Philadelphia, W.B. Saunders, 1998, p.173, com permissão.) 10. Quando há indicação de monitorização cardíaca? O American College of Cardiology e a American Association of Critical Care Nurses recomendam a monitorização cardíaca para todas as condições em que as arritmias que colocam a vida em risco apresentem uma possibilidade de serem um sintoma ou uma complicação. Exemplos de tais condições incluem infarto agudo do miocárdio (IAM), IAM suspeito (até ser descartado), ressuscitação recente de parada cardíaca, insuficiência cardíaca, choque de qualquer causa, envenenamento grave por droga ou substância química com agentes conhecidos ou com suspeita de causarem arritmias cardíacas, miocardite aguda, angina instável e lesões coronarianas de alto risco. Além disso, a monitorização é recomendada durante e após certos procedimentos. Os exemplos incluem cirurgia cardíaca, intervenções coronarianas percutâneas, ablação por cateter de arritmias e início e dose de ataque de antiarrítmicos dos tipos I ou III. 11. Onde são colocados os eletrodos no paciente? A colocação de eletrodos no peito depende da quantidade de derivações que possui o cabo e de qual terminal deve ser monitorado. Os cabos com três derivações apresentam um pólo positivo, um negativo e um terra. Em sistemas mais antigos de monitorização, a polaridade é fixa e costuma estar indicada no cabo a que se prende o eletrodo. Em um sistema com três
16 36 Hildy M. Schell & Kathleen A. Puntillo derivações, os eletrodos cardíacos I, II, III MCL 1 e MCL 6 (MCL = modified chest lead derivação torácica modificada) podem ser monitorizados. A derivação recomendada para monitorização é a MCL, uma vez que ritmos cardíacos com um amplo complexo QRS podem ser diagnosticados de maneira mais precisa. Esses ritmos incluem taquicardia ventricular, taquicardia supraventricular com condução aberrante, ritmos de marcapasso e bloqueios de ramo. Para a monitorização de MCL 1, é colocado o eletrodo positivo no quarto espaço intercostal, no limite direito do esterno; o eletrodo negativo é colocado logo abaixo da clavícula esquerda, próximo à junção do braço esquerdo com o tórax, e o terra é colocado no quinto espaço intercostal, na linha axilar média esquerda. O interruptor de seleção de eletrodos no monitor deve ser colocado em derivação I. Se, por alguma razão, o eletrodo positivo não puder ser colocado na posição exata para MCL 1, o MCL 6 é a segunda melhor opção de monitorização. Os eletrodos podem permanecer no mesmo local, mas o seletor de derivações do monitor deve ser ajustado para a derivação II. Isso muda o eletrodo da linha média axilar esquerda para positivo e o eletrodo do quarto espaço intercostal para terra. II I III MCL 1 Ângulo de Louis RA RL LA Colocação de eletrodos. (De Drew BJ: Bedside Electrocardiogram Monitoring. AACN Clin Issues 1:25-33, 1993, com permissão.) 12. Quais são as vantagens dos cabos com cinco derivações? Onde são colocados os eletrodos? Os cabos com cinco derivações são preferidos em vez dos de três, uma vez que permitem a monitorização de derivações de vários membros (I, II, III, avr, avl e avf) e uma derivação precordial. Os cabos com cinco derivações são padronizados entre os fabricantes, etiquetados e codificados por cor: RA (branco), LA (preto), RL (verde), LL (vermelho) e C (marrom). Os eletrodos RA e LA são colocados exatamente abaixo das clavículas direita e esquerda, próximos à junção dos braços e do tórax. Os RL e LL são colocados na parte inferior do abdômen, junto dos pontos de encontro das pernas e do tórax. O eletrodo C costuma ser colocado no quarto espaço intercostal, no limite direito do esterno para a monitorização de V 1, embora possa ser colocado em qualquer posição de derivação precordial em caso de monitorização contínua, se adequado. Os eletrodos devem ser colocados na posição correta. Embora seja preferível a visualização de uma arritmia em um ECG com 12 derivações, muitas arritmias são transitórias e podem ser captadas apenas pelo registrador do monitor cardíaco. Os eletrodos colocados de maneira incorreta podem modificar os complexos ECG daqueles normalmente esperados para determinada derivação e invalidar os critérios que ajudam a diferenciar as arritmias.
17 Segredos em Enfermagem na Terapia Intensiva 37 Ângulo de Louis LA RA C 1 C 6 Colocação de cabos com cinco eletrodos. (De Drew BJ: Bedside Electrocardiogram Monitoring. AACN Clin Issues 1:25-33, 1993, com permissão.) RL LL 13. Quais são as derivações consideradas melhores para a monitorização com um cabo de cinco derivações? A escolha é uma decisão clínica baseada nas arritmias ou potenciais arritmias e também na doença cardíaca do paciente. Os sistemas de monitorização permitem dois ou, por vezes, três canais de ECG para serem simultaneamente monitorizados, embora somente um possa ser uma derivação precordial (V). Recomenda-se que V 1 sempre esteja entre as derivações monitorizadas, uma vez que os critérios para a distinção de ritmos cardíacos com QRS alargado podem ser aplicados com precisão maior. Os ritmos com QRS alargado incluem taquicardia ventricular, taquicardia supraventricular com condução aberrante, ritmos de marcapasso e bloqueios de ramo. Se a derivação torácica para V 1 não puder ser colocada corretamente, deve ser monitorizado V 6, uma vez que se trata da segunda melhor opção para o reconhecimento de uma arritmia ventricular. A escolha da segunda derivação para a monitorização baseia-se na localização da doença cardíaca e da isquemia. A derivação que indicar a alteração do segmento ST mais significativa com um episódio isquêmico ou oclusão por balão durante uma angioplastia deve ser monitorizada. Se a derivação com alteração mais significativa do segmento ST não puder ser determinada, as pesquisas indicam que as mudanças isquêmicas do segmento ST são percebidas com maior freqüência em uma derivação avf e não em uma derivação em outro membro, independente da artéria coronariana doente. Caso possa ser selecionado um terceiro canal de ECG, a derivação I é a melhor opção, porque é capaz de auxiliar a detectar mudanças isquêmicas da parede lateral e, em combinação com avf, pode ser usado para determinar o eixo cardíaco. 14. Qual é a melhor forma de analisar um registro de ECG? A melhor maneira de análise de um registro de ritmo é pela utilização de um método sistemático. Avalie os seguintes elementos e faça as perguntas a seguir para identificar o ritmo: Freqüência cardíaca. Determinar a freqüência atrial (verificar as ondas P) e a freqüência ventricular (verificar os complexos QRS). São as mesmas? São superiores a 100 ou inferiores a 60? Ritmo. Os intervalos entre os complexos QRS são regulares? Se são irregulares, há um padrão na irregularidade? Estão presentes batimentos prematuros? Existem grupos de complexos QRS e, depois, um espaço? Ou não há padrão visível?
18 38 Hildy M. Schell & Kathleen A. Puntillo Ondas P. Estão presentes ondas P? Existe uma onda para cada QRS? Há ondas P sem um QRS? Algumas ondas T parecem diferentes de outras ondas T? Haveria uma onda P em cima delas? Intervalo PR. A duração se situa entre 0,12 e 0,2 segundos? É a mesma para todos os QRS antecedidos de uma onda P? Complexo QRS. A duração se situa entre 0,06 e 0,10 segundos? Todos os complexos QRS parecem iguais? Essas perguntas permitem associar as respostas a critérios específicos para os diferentes ritmos. Intervalo QT. Em pacientes que fazem uso de medicamentos que prolongam a repolarização cardíaca, o intervalo QT precisa ser medido. Os exemplos incluem quinidina, procainamida, amiodarona, sotalol, ibutilida, haloperidol e eritromicina IV. O prolongamento do tempo de condução AV aumenta o intervalo QT e pode ser pró-arrítmico. Segmento ST. Observar qualquer elevação ou depressão repentina do segmento ST e avaliar o paciente imediatamente, caso isso ocorra. Uma elevação ou depressão repentina pode indicar isquemia cardíaca. Muitos sistemas de monitorização possuem a capacidade de realizar monitorização contínua do segmento ST. 15. Como os batimentos cardíacos são determinados a partir do registro do ECG? A maneira mais fácil de determinar a freqüência cardíaca a partir do registro do ritmo cardíaco é contando o número de complexos QRS que ocorrem em seis segundos, que é a distância entre três marcas tracejadas na parte superior do registro do ECG, e multiplicar a soma por 10. Embora não seja preciso, esse método pode ser usado com ritmos regulares e irregulares e é suficientemente exato para a tomada de decisões clínicas. Dois outros métodos para a determinação dos batimentos cardíacos são (1) a divisão de 300 pelo número de quadrados grandes entre dois complexos QRS, e (2) a divisão de pela quantidade de quadrados pequenos entre dois QRSs. Ambos os métodos necessitam de um ritmo regular e demandam mais tempo. 16. O que pode ser feito para melhorar a qualidade do traçado do ECG? Os pontos mais importantes para a obtenção e a manutenção de um registro rítmico de qualidade elevada são a colocação dos eletrodos na posição correta e sua aplicação e manutenção adequadas. Prepare a pele, lave o local com sabão, enxágüe-o e seque-o bem; limpe a área com álcool e friccione suavemente a pele com gaze antes da aplicação dos eletrodos; em alguns casos pode ser necessária a retirada dos pêlos. Verifique se o gel dos eletrodos não secou e, depois, aplique-o nas áreas anteriormente preparadas, pressionando com firmeza a totalidade do perímetro aderente, evitando pressão sobre a almofada de gel. Se o paciente estiver sudorético, seque bem a região antes da colocação. Se o paciente estiver instável e os eletrodos tiverem que ser aplicados rapidamente, sem preparo adequado da pele, mude-os e aplique-os da forma correta assim que o paciente estiver estabilizado. No mínimo, os eletrodos precisam ser substituídos a cada 48 horas de modo a garantir a umidade do gel. Se, por alguma razão, determinado eletrodo necessitar ser trocado mais cedo, todos eles devem ser trocados ao mesmo tempo, de modo a ser mantida igualdade de transmissão do sinal de cada derivação. Mantenha as derivações e cabos afastados de equipamentos elétricos e certifique-se de que as alterações não estejam desfiadas, a fim de evitar interferência elétrica. 17. O que deve ser resgistrado acerca de pacientes com monitorização cardíaca contínua? Com que freqüência? A American Association of Critical Care Nurses recomenda o registro de um traçado do ritmo cardíaco do paciente em seu prontuário quando da admissão, durante cada turno e quando da ocorrência de qualquer mudança significativa no ritmo. Cada hospital pode exigir registros mais freqüentes. A data, o horário, a derivação, a freqüência cardíaca, o intervalo PR, a
19 Segredos em Enfermagem na Terapia Intensiva 39 duração QRS e a interpretação do ritmo devem ser identificados em cada traçado registrado. Algumas dessas informações podem ser impressas no papel pelo gravador do monitor, mas isso deve ser verificado. Se o paciente estiver tomando um medicamento que possa prolongar o intervalo QT, ele deve ser documentado, no mínimo, uma vez a cada turno e, no mínimo, a cada quatro horas, caso o medicamento seja administrado intravenosamente. REFERÊNCIAS 1. American College of Cardiology Policy Statement: Recommended guidelines for in-hospital cardiac monitoring of adults for detection of arrhythmia. J Am Coll Cardiol 18: , Drew BJ: Bedside electrocardiogram monitoring. AACN Clin Issues 1:25-33, Drew BJ, Tisdale LA: ST segment monitoring for coronary artery reocclusion following thrombolytic therapy and coronary angioplasty: Identification of optimal bedside monitoring leads. Am J Crit Care 2: , Jacobson C: AACN: Bedside Cardiac Monitoring Protocol. Aliso Viejo, CA. American Association of Critical Care Nurses, Kinney MR, Packa DR, Andreoli KG, Zipes DP: Comprehensive Cardiac Care, 7th. ed. St. Louis, Mosby, Lessig ML, Lessig PM: The cardiovascular system: Nursing assesment data base. In Alspach JG (ed): AACN Core Curriculum for Critical Care Nursing, 5th. ed. Philadelphia, W.B. Saunders, 1998, pp Mims BC, Toto KH, Luecke LE, Roberts MK: Critical Care Skills: A Clinical Handbook. Philadelphia, W.B. Saunders, Paul S, Hebra JD: The Nurse s Guide to Cardiac Rhythm Interpretation: Implications for Patient Care. Philadelphia, W.B. Saunders, Wagner GS. Marriott s Practical Electrocardiography, 9th ed. Baltimore, Williams & Wilkins, ARRITMIAS Mary G. Adams, RN, MS 1. De que forma são avaliados os efeitos de uma arritmia? Sempre que ocorrer uma mudança no eletrocardiograma (ECG), avaliar o paciente, registrar o ritmo no papel do ECG e relatar os achados importantes. Batimentos cardíacos abaixo de 50 ou acima de 140 por minuto diminuem o débito cardíaco e podem requerer rápida atenção. Esteja preparado para ações de emergência. A observação cuidadosa do paciente determina a necessidade e a urgência de uma intervenção. Avalie os parâmetros a seguir, para saber se a arritmia está ou não comprometendo a função cardiovascular. Pulso radial Déficits de pulsação podem ocorrer com bloqueios ou arritmias atriais. Pulsação fraca ou ausente sugere débito cardíaco diminuído. Pressão do sangue (PS): pressão sangüínea baixa pode ser um alerta de insuficiência cardíaca congestiva (ICC) ou choque iminente. Sinais e sintomas Dor no peito, palpitações, respiração difícil ou rápida ou incapacidade para respirar deitado indicam oxigenação cardíaca inadequada. Inquietação, confusão, letargia, mudanças de personalidade ou perda de consciência podem indicar oxigenação cerebral inadequada. Pele fria e úmida e palidez indicam fluxo sangüíneo reduzido para a periferia.
20 40 Hildy M. Schell & Kathleen A. Puntillo 2. Que arritmias têm origem acima dos ventrículos? Contrações atriais prematuras Ritmo juncional ou extra-sístoles atriais Taquicardia atrial prematura (TAP) Taquicardia juncional Flutter atrial Marcapasso migratório Fibrilação atrial 3. Qual é o efeito de arritmias supraventriculares sobre o complexo QRS? A menos que conduzidas de maneira anormal, as arritmias supraventriculares atravessam a via ventricular de maneira normal. A forma do QRS não é afetada e deve conservar-se < 12 ms. 4. Quais são as arritmias que têm origem nos ventrículos? Contrações ventriculares prematuras ou extra-sístoles ventriculares Taquicardia ventricular (TV) Torsades de pointes Fibrilação ventricular (FV) Ritmo idioventricular Ritmo idioventricular acelerado Assistolia ventricular 5. Como são classificadas os fármacos antiarrítmicos? A maior parte dos fármacos está classificada por sua ação no bloqueio dos canais de sódio, potássio ou cálcio ou no bloqueio do efeito do sistema nervoso simpático. Atual Classificação dos Fármacos Antiarrítmicos CLASSIFICAÇÃO AÇÃO PRIMÁRIA EXEMPLOS Classe I Bloqueio do canal de sódio IA Quinidina, procainamida IB Lidocaína, tocainida IC Propafenona, encainida Classe II β-bloqueio Propranolol, esmolol, metoprolol Classe III Bloqueio do canal de potássio Amiodarona, bretílio, sotalol Classe IV Bloqueio do canal de cálcio Verapamil, diltiazem 6. É comum o efeito proarrítmico com os fármacos antiarrítmicos? Um efeito proarrítmico é objeto de relato em todas as classificações dos fármacos cardíacos. A incidência varia principalmente devido à definição de proarritmia, embora haja variações de 5 a 15%. Subseqüentemente, o uso clínico de agentes antiarrítmicos tem seu foco no tratamento, em vez de na prevenção. 7. Quais são as causas e as opções de tratamento na taquicardia sinusal (TS)? A estimulação excessiva do sistema nervoso simpático causa taquicardia sinusal quando os complexos QRS são normais e excedem 90 batimentos por minuto. Uma freqüência cardíaca rápida é relativamente ineficiente, podendo levar a uma insuficiência cardíaca congestiva (ICC). Considerando-se que a TS é quase sempre uma arritmia secundária, a causa subjacente deve ser determinada e tratada, se necessário.
PRINCÍPIOS BÁSICOS DO ELETROCARDIOGRAMA
 UNIVERSIDADE COMUNITÁRIA da REGIÃO DE CHAPECÓ - UNOCHAPECÓ ÁREA DE CIÊNCIAS DA SAÚDE CURSO DE ENFERMAGEM PROFESSORA TÂNIA MARIA ASCARI PRINCÍPIOS BÁSICOS DO ELETROCARDIOGRAMA O eletrocardiograma é o registro
UNIVERSIDADE COMUNITÁRIA da REGIÃO DE CHAPECÓ - UNOCHAPECÓ ÁREA DE CIÊNCIAS DA SAÚDE CURSO DE ENFERMAGEM PROFESSORA TÂNIA MARIA ASCARI PRINCÍPIOS BÁSICOS DO ELETROCARDIOGRAMA O eletrocardiograma é o registro
PRINCÍPIOS BÁSICOS DO ELETROCARDIOGRAMA
 UNIVERSIDADE COMUNITÁRIA da REGIÃO DE CHAPECÓ - UNOCHAPECÓ ÁREA DE CIÊNCIAS DA SAÚDE CURSO DE ENFERMAGEM PROFESSORA: TÂNIA MARIA ASCARI PRINCÍPIOS BÁSICOS DO ELETROCARDIOGRAMA O eletrocardiograma é o registro
UNIVERSIDADE COMUNITÁRIA da REGIÃO DE CHAPECÓ - UNOCHAPECÓ ÁREA DE CIÊNCIAS DA SAÚDE CURSO DE ENFERMAGEM PROFESSORA: TÂNIA MARIA ASCARI PRINCÍPIOS BÁSICOS DO ELETROCARDIOGRAMA O eletrocardiograma é o registro
Fisiologia Geral. Biofísica da Circulação: artérias
 Fisiologia Geral Biofísica da Circulação: O ciclo cardíaco; Interconversão de energias nas artérias SISTEMA CARDIOVASCULAR Sistema de ductos fechados com uma bomba hidráulica: O coração. Artérias: vasos
Fisiologia Geral Biofísica da Circulação: O ciclo cardíaco; Interconversão de energias nas artérias SISTEMA CARDIOVASCULAR Sistema de ductos fechados com uma bomba hidráulica: O coração. Artérias: vasos
Semiologia Cardiovascular. B3, B4, Cliques, Estalidos e Atrito Pericárdico. Por Gustavo Amarante
 Semiologia Cardiovascular B3, B4, Cliques, Estalidos e Atrito Pericárdico Por Gustavo Amarante 1 Bulhas Acessórias (B3 e B4) A) Revisão do Ciclo Cardíaco e Posição das Bulhas Para entender as bulhas acessórias,
Semiologia Cardiovascular B3, B4, Cliques, Estalidos e Atrito Pericárdico Por Gustavo Amarante 1 Bulhas Acessórias (B3 e B4) A) Revisão do Ciclo Cardíaco e Posição das Bulhas Para entender as bulhas acessórias,
ELETROCARDIOGRAMA 13/06/2015 ANATOMIA E FISIOLOGIA CARDIOVASCULAR
 ELETROCARDIOGRAMA Professor : Elton Chaves Do ponto de vista funcional, o coração pode ser descrito como duas bombas funcionando separadamente cada uma trabalhando de forma particular e gerando pressões
ELETROCARDIOGRAMA Professor : Elton Chaves Do ponto de vista funcional, o coração pode ser descrito como duas bombas funcionando separadamente cada uma trabalhando de forma particular e gerando pressões
Principais Arritmias Cardíacas
 Principais Arritmias Cardíacas Arritmia É qualquer mudança na freqüência ou configuração das ondas individuais do eletrocardiograma. Chamamos de arritmias cardíacas toda alteração na condução elétrica
Principais Arritmias Cardíacas Arritmia É qualquer mudança na freqüência ou configuração das ondas individuais do eletrocardiograma. Chamamos de arritmias cardíacas toda alteração na condução elétrica
2. HIPERTENSÃO ARTERIAL
 TESTE ERGOMETRICO O teste ergométrico serve para a avaliação ampla do funcionamento cardiovascular, quando submetido a esforço físico gradualmente crescente, em esteira rolante. São observados os sintomas,
TESTE ERGOMETRICO O teste ergométrico serve para a avaliação ampla do funcionamento cardiovascular, quando submetido a esforço físico gradualmente crescente, em esteira rolante. São observados os sintomas,
ADA. ão, acesso venoso, e drogas. desfibrilação
 C - CIRCULAÇÃO BÁSICA B E AVANÇADA ADA Monitoração, desfibrilação ão, acesso venoso, e drogas Hospital Municipal Miguel Couto Centro de Terapia Intensiva Dr David Szpilman CONCEITO DE PCR: Cessação súbita
C - CIRCULAÇÃO BÁSICA B E AVANÇADA ADA Monitoração, desfibrilação ão, acesso venoso, e drogas Hospital Municipal Miguel Couto Centro de Terapia Intensiva Dr David Szpilman CONCEITO DE PCR: Cessação súbita
Cardiologia NOÇÕES DE ELETROCARDIOGRAFIA
 NOÇÕES DE ELETROCARDIOGRAFIA O ELETROCARDIOGRAMA É O REGISTRO DA ATIVIDADE ELÉTRICA DO CORAÇÃO Aplicações do Cardiologia Eletrocardiograma Isquemia miocárdica e infarto Sobrecargas (hipertrofia) atriais
NOÇÕES DE ELETROCARDIOGRAFIA O ELETROCARDIOGRAMA É O REGISTRO DA ATIVIDADE ELÉTRICA DO CORAÇÃO Aplicações do Cardiologia Eletrocardiograma Isquemia miocárdica e infarto Sobrecargas (hipertrofia) atriais
CARDIOLOGIA ORIENTAÇÃO P/ ENCAMINHAMENTO À ESPECIALIDADE
 CARDIOLOGIA ORIENTAÇÃO P/ ENCAMINHAMENTO À ESPECIALIDADE DOR TORÁCICA CARDÍACA LOCAL: Precordio c/ ou s/ irradiação Pescoço (face anterior) MSE (interno) FORMA: Opressão Queimação Mal Estar FATORES DESENCADEANTES:
CARDIOLOGIA ORIENTAÇÃO P/ ENCAMINHAMENTO À ESPECIALIDADE DOR TORÁCICA CARDÍACA LOCAL: Precordio c/ ou s/ irradiação Pescoço (face anterior) MSE (interno) FORMA: Opressão Queimação Mal Estar FATORES DESENCADEANTES:
DISCIPLINA DE CARDIOLOGIA UNIVERSIDADE FEDERAL FLUMINENSE ARRITMIAS CARDÍACAS
 DISCIPLINA DE CARDIOLOGIA UNIVERSIDADE FEDERAL FLUMINENSE ARRITMIAS CARDÍACAS Prof. Humberto Villacorta Arritmias Cardíacas Ritmo Sinusal, taquicardia e bradicardia sinusais Bradiarritmias Extra-sístoles
DISCIPLINA DE CARDIOLOGIA UNIVERSIDADE FEDERAL FLUMINENSE ARRITMIAS CARDÍACAS Prof. Humberto Villacorta Arritmias Cardíacas Ritmo Sinusal, taquicardia e bradicardia sinusais Bradiarritmias Extra-sístoles
SIMPÓSIO DE ELETROCARDIOGRAMA
 SIMPÓSIO DE ELETROCARDIOGRAMA www.gerenciamentoetreinamento.com Treinamentos Corporativos Contato: XX 12 9190 0182 E mail: gomesdacosta@gerenciamentoetreinamento.com SIMPÓSIO DE ELETROCARDIOGRAMA Márcio
SIMPÓSIO DE ELETROCARDIOGRAMA www.gerenciamentoetreinamento.com Treinamentos Corporativos Contato: XX 12 9190 0182 E mail: gomesdacosta@gerenciamentoetreinamento.com SIMPÓSIO DE ELETROCARDIOGRAMA Márcio
Eletrocardiograma ELETROCARDIOGRAMA (ECG) Registro gráfico das correntes elétricas do coração que se propagam até a superfície do corpo
 Eletrocardiograma ELETROCARDIOGRAMA () Registro gráfico das correntes elétricas do coração que se propagam até a superfície do corpo FLUXO DE CORRENTE NO TÓRAX Traçado típico de um normal 1 mv 0,20 s DERIVAÇÕES
Eletrocardiograma ELETROCARDIOGRAMA () Registro gráfico das correntes elétricas do coração que se propagam até a superfície do corpo FLUXO DE CORRENTE NO TÓRAX Traçado típico de um normal 1 mv 0,20 s DERIVAÇÕES
ELETROCARDIOGRAMA. Profº Enf Eduwaldo Araújo Ferreira
 ELETROCARDIOGRAMA História do Eletrocardiograma A história do eletrocardiograma (ECG) remonta ao século XIX Acredita-se que o primeiro registro de de ECG tenha sido realizado em 1872, por Alexander Muirhead
ELETROCARDIOGRAMA História do Eletrocardiograma A história do eletrocardiograma (ECG) remonta ao século XIX Acredita-se que o primeiro registro de de ECG tenha sido realizado em 1872, por Alexander Muirhead
Semiologia Cardíaca. Exame físico
 Semiologia Cardíaca Exame físico Exame físico Inspeção Palpação Percussão Ausculta Exame físico Inspeção e palpação simultaneamente: achados mais significativos Pesquisa de abaulamento Análise do ictus
Semiologia Cardíaca Exame físico Exame físico Inspeção Palpação Percussão Ausculta Exame físico Inspeção e palpação simultaneamente: achados mais significativos Pesquisa de abaulamento Análise do ictus
DOENÇAS CARDÍACAS NA INSUFICIÊNCIA RENAL
 DOENÇAS CARDÍACAS NA INSUFICIÊNCIA RENAL As doenças do coração são muito freqüentes em pacientes com insuficiência renal. Assim, um cuidado especial deve ser tomado, principalmente, na prevenção e no controle
DOENÇAS CARDÍACAS NA INSUFICIÊNCIA RENAL As doenças do coração são muito freqüentes em pacientes com insuficiência renal. Assim, um cuidado especial deve ser tomado, principalmente, na prevenção e no controle
Sistema circulatório
 Sistema circulatório O que é: também conhecido como sistema cardiovascular é formado pelo coração e vasos sanguíneos. Tal sistema é responsável pelo transporte de nutrientes, gases, hormônios, excreções
Sistema circulatório O que é: também conhecido como sistema cardiovascular é formado pelo coração e vasos sanguíneos. Tal sistema é responsável pelo transporte de nutrientes, gases, hormônios, excreções
Coração. O Exame Físico do Coração. Dr. Carlos Caron e Dr. Ivan Paredes CONSIDERAÇÕES GERAIS
 CARDIOVASCULAR Coração Dr. Carlos Caron e Dr. Ivan Paredes O Exame Físico do Coração Neste módulo estudaremos o exame físico do sistema cardiovascular, estabelecendo relações com a fisiologia, anatomia
CARDIOVASCULAR Coração Dr. Carlos Caron e Dr. Ivan Paredes O Exame Físico do Coração Neste módulo estudaremos o exame físico do sistema cardiovascular, estabelecendo relações com a fisiologia, anatomia
Universidade Federal do Ceará Faculdade de Medicina do Cariri Liga de Medicina Intensiva e Emergências Médicas do Cariri
 Universidade Federal do Ceará Faculdade de Medicina do Cariri Liga de Medicina Intensiva e Emergências Médicas do Cariri Introdução ao Eletrocardiograma ACD: Damito Robson Xavier de Souza Enganoso é o
Universidade Federal do Ceará Faculdade de Medicina do Cariri Liga de Medicina Intensiva e Emergências Médicas do Cariri Introdução ao Eletrocardiograma ACD: Damito Robson Xavier de Souza Enganoso é o
TES TE T S E ER GOMÉTRIC GOMÉTRIC (Te ( ste de esforço ç )
 TESTE ERGOMÉTRICO (Teste de esforço) Definição - um dos exames mais importantes de diagnóstico, avaliação clínica e prognóstico dos pacientes com doença arterial coronariana (DAC). - método rápido, barato,
TESTE ERGOMÉTRICO (Teste de esforço) Definição - um dos exames mais importantes de diagnóstico, avaliação clínica e prognóstico dos pacientes com doença arterial coronariana (DAC). - método rápido, barato,
[297] 136. MONITORIZAÇÃO CARDÍACA
![[297] 136. MONITORIZAÇÃO CARDÍACA [297] 136. MONITORIZAÇÃO CARDÍACA](/thumbs/26/8775155.jpg) Parte VI P R O T O C O L O S D E P R O C E D I M E N T O S [297] Avançar o guia através da agulha. Monitorizar o ECG, devido a risco de produção de arritmias. Remover a agulha deixando o fio guia. Empregar
Parte VI P R O T O C O L O S D E P R O C E D I M E N T O S [297] Avançar o guia através da agulha. Monitorizar o ECG, devido a risco de produção de arritmias. Remover a agulha deixando o fio guia. Empregar
Eletrocardiograma. Como interpretar o ECG e fornecer um laudo?
 Eletrocardiograma Como interpretar o ECG e fornecer um laudo? (Monitoria 20/05) O laudo é dividido em três partes principais: - medidas eletrocardiográficas (ou seja, analisar a duração e amplitude de
Eletrocardiograma Como interpretar o ECG e fornecer um laudo? (Monitoria 20/05) O laudo é dividido em três partes principais: - medidas eletrocardiográficas (ou seja, analisar a duração e amplitude de
Eventos mecânicos do ciclo cardíaco
 O músculo cardíaco Introdução As variedades de músculos cardíacos O músculo cardíaco como um sincício O longo potencial de ação e o seu platô no músculo cardíaco Introdução O coração pode ser considerado
O músculo cardíaco Introdução As variedades de músculos cardíacos O músculo cardíaco como um sincício O longo potencial de ação e o seu platô no músculo cardíaco Introdução O coração pode ser considerado
Posicionamento do (s) eletrodo (s) MSE e MIE
 ELETROCARDIOGRAMA O eletrocardiograma (ECG) é o registro das forças INTERPRETAÇÃO BÁSICA DO ELETROCARDIOGRAMA elétricas produzidas pelo coração. O corpo age como um condutor gigante de corrente elétricas.
ELETROCARDIOGRAMA O eletrocardiograma (ECG) é o registro das forças INTERPRETAÇÃO BÁSICA DO ELETROCARDIOGRAMA elétricas produzidas pelo coração. O corpo age como um condutor gigante de corrente elétricas.
Dissociação atrioventricular
 ELETROCARDIOGRAMA Antonio Américo Friedmann I Clínica Geral do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (Professor Milton de Arruda Martins) não é um diagnóstico de arritmia
ELETROCARDIOGRAMA Antonio Américo Friedmann I Clínica Geral do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (Professor Milton de Arruda Martins) não é um diagnóstico de arritmia
Arritmias Cardíacas Classificação e Tratamento Emergencial. Classificação das Arritmias (Segundo a Freqüência Cardíaca Associada)
 Arritmias Cardíacas Classificação e Tratamento Emergencial Prof. Dr. Luiz F. Junqueira Jr. Universidade de Brasília Departamento de Clínica Médica - Laboratório Cardiovascular Hospital Universitário de
Arritmias Cardíacas Classificação e Tratamento Emergencial Prof. Dr. Luiz F. Junqueira Jr. Universidade de Brasília Departamento de Clínica Médica - Laboratório Cardiovascular Hospital Universitário de
Arritmias Cardíacas para Enfermagem. Elaine Morais
 Arritmias Cardíacas para Enfermagem Elaine Morais Elementos do ECG normal Onda P Onda T Espaço PR Complexo QRS Ponto J Segmento ST Intervalo QT Onda U Percurso Elétrico Plano Frontal Plano Horizontal ECG
Arritmias Cardíacas para Enfermagem Elaine Morais Elementos do ECG normal Onda P Onda T Espaço PR Complexo QRS Ponto J Segmento ST Intervalo QT Onda U Percurso Elétrico Plano Frontal Plano Horizontal ECG
Arritmias cardíacas: o que o anestesista precisa saber...
 Arritmias cardíacas: o que o anestesista precisa saber... rof. Moacir Leomil Neto M.V. Msc. hd. UC Minas VES - Especialidades Veterinárias Campinas NOME DAS ARRITMIAS: Da maneira geral... Ritmo (ritmo
Arritmias cardíacas: o que o anestesista precisa saber... rof. Moacir Leomil Neto M.V. Msc. hd. UC Minas VES - Especialidades Veterinárias Campinas NOME DAS ARRITMIAS: Da maneira geral... Ritmo (ritmo
Distúrbios do Coração e dos Vasos Sangüíneos Capítulo14 - Biologia do Coração e dos Vasos Sangüíneos (Manual Merck)
 Texto de apoio ao curso de Especialização Atividade física adaptada e saúde Prof. Dr. Luzimar Teixeira Distúrbios do Coração e dos Vasos Sangüíneos Capítulo14 - Biologia do Coração e dos Vasos Sangüíneos
Texto de apoio ao curso de Especialização Atividade física adaptada e saúde Prof. Dr. Luzimar Teixeira Distúrbios do Coração e dos Vasos Sangüíneos Capítulo14 - Biologia do Coração e dos Vasos Sangüíneos
Oficina de Interpretação de ECG. Dr. Leandro Dias de Godoy Maia
 Oficina de Interpretação de ECG Dr. Leandro Dias de Godoy Maia Estratégias educacionais para o desenvolvimento de habilidades APRESENTAÇÃO da habilidade DEMONSTRAÇÃO da habilidade PRÁTICA da habilidade
Oficina de Interpretação de ECG Dr. Leandro Dias de Godoy Maia Estratégias educacionais para o desenvolvimento de habilidades APRESENTAÇÃO da habilidade DEMONSTRAÇÃO da habilidade PRÁTICA da habilidade
Fisiologia Cardiovascular
 Fisiologia Cardiovascular Conceitos e funções do sistema circulatório O coração Eletrocardiograma A circulação Regulação da circulação Conceitos e funções do sistema circulatório Sistema Circulatório O
Fisiologia Cardiovascular Conceitos e funções do sistema circulatório O coração Eletrocardiograma A circulação Regulação da circulação Conceitos e funções do sistema circulatório Sistema Circulatório O
INSUFICIÊNCIA CARDÍACA CONGESTIVA. Prof. Fernando Ramos Gonçalves-Msc
 INSUFICIÊNCIA CARDÍACA CONGESTIVA Prof. Fernando Ramos Gonçalves-Msc Insuficiência Cardíaca Conceito É a incapacidade do coração em adequar sua ejeção às necessidades metabólicas do organismo, ou fazê-la
INSUFICIÊNCIA CARDÍACA CONGESTIVA Prof. Fernando Ramos Gonçalves-Msc Insuficiência Cardíaca Conceito É a incapacidade do coração em adequar sua ejeção às necessidades metabólicas do organismo, ou fazê-la
Bulhas e Sopros Cardíacos
 O conceito de pressão máxima e pressão mínima Quando se registra uma pressão de 120 mmhg por 80 mmhg, indica-se que a pressão sistólica é de 120 mmhg e a pressão diastólica é de 80 mmhg, ou seja, que estas
O conceito de pressão máxima e pressão mínima Quando se registra uma pressão de 120 mmhg por 80 mmhg, indica-se que a pressão sistólica é de 120 mmhg e a pressão diastólica é de 80 mmhg, ou seja, que estas
Sistema Circulatório
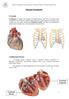 Sistema Circulatório O coração Localização: O coração está situado na cavidade torácica, entre a 2ª e 5ª costelas, entre os pulmões, com 2/3 para a esquerda, ápice para baixo e para esquerda e base para
Sistema Circulatório O coração Localização: O coração está situado na cavidade torácica, entre a 2ª e 5ª costelas, entre os pulmões, com 2/3 para a esquerda, ápice para baixo e para esquerda e base para
Arritmias Cardíacas e Morte Súbita
 Arritmias Cardíacas e Morte Súbita SOBRAC Sociedade Brasileira de Arritmias Cardíacas www.sobrac.org (Marco Paulo Tomaz Barbosa) Qual o órgão mais importante do corpo humano? Claro que EU sou o mais Importante!!!
Arritmias Cardíacas e Morte Súbita SOBRAC Sociedade Brasileira de Arritmias Cardíacas www.sobrac.org (Marco Paulo Tomaz Barbosa) Qual o órgão mais importante do corpo humano? Claro que EU sou o mais Importante!!!
SIMPÓSIO DE ELETROCARDIOGRAMA
 SIMPÓSIO DE ELETROCARDIOGRAMA www.gerenciamentoetreinamento.com Treinamentos Corporativos Contato: XX 12 9190 0182 E mail: gomesdacosta@gerenciamentoetreinamento.com SIMPÓSIO DE ELETROCARDIOGRAMA Márcio
SIMPÓSIO DE ELETROCARDIOGRAMA www.gerenciamentoetreinamento.com Treinamentos Corporativos Contato: XX 12 9190 0182 E mail: gomesdacosta@gerenciamentoetreinamento.com SIMPÓSIO DE ELETROCARDIOGRAMA Márcio
Pós Operatório. Cirurgias Torácicas
 Pós Operatório Cirurgias Torácicas Tipos de Lesão Lesões Diretas fratura de costelas, coluna vertebral ou da cintura escapular, hérnia diafragmática, ruptura do esôfago, contusão ou laceração pulmonar.
Pós Operatório Cirurgias Torácicas Tipos de Lesão Lesões Diretas fratura de costelas, coluna vertebral ou da cintura escapular, hérnia diafragmática, ruptura do esôfago, contusão ou laceração pulmonar.
Hemodinâmica. Cardiovascular. Fisiologia. Fonte: http://images.sciencedaily.com/2008/02/080226104403-large.jpg
 Fonte: http://images.sciencedaily.com/2008/02/080226104403-large.jpg Fisiologia Cardiovascular Hemodinâmica Introdução O sistema circulatório apresenta várias funções integrativas e de coordenação: Função
Fonte: http://images.sciencedaily.com/2008/02/080226104403-large.jpg Fisiologia Cardiovascular Hemodinâmica Introdução O sistema circulatório apresenta várias funções integrativas e de coordenação: Função
SOBRE ECG EM 10 MINUTOS
 TUDO O QUE SEMPRE QUIS SABER SOBRE ECG EM 10 MINUTOS Luis Lima Lobo (MV, PhD) Hospital Veterinário do Porto FMV-ULHT Congresso OMV 2013 O electrocardiográfo O sistema de condução O sistema de condução
TUDO O QUE SEMPRE QUIS SABER SOBRE ECG EM 10 MINUTOS Luis Lima Lobo (MV, PhD) Hospital Veterinário do Porto FMV-ULHT Congresso OMV 2013 O electrocardiográfo O sistema de condução O sistema de condução
INCOR REALIZA MUTIRÃO NESTE FINAL DE SEMANA PARA CORREÇÃO DE ARRITMIA
 SUGESTÃO DE PAUTA INCOR Instituto do Coração do Hospital das Clínicas da FMUSP São Paulo, 31 de agosto de 2012. INCOR REALIZA MUTIRÃO NESTE FINAL DE SEMANA PARA CORREÇÃO DE ARRITMIA Estima se que até 20%
SUGESTÃO DE PAUTA INCOR Instituto do Coração do Hospital das Clínicas da FMUSP São Paulo, 31 de agosto de 2012. INCOR REALIZA MUTIRÃO NESTE FINAL DE SEMANA PARA CORREÇÃO DE ARRITMIA Estima se que até 20%
EXAMES COMPLEMENTARES: ECG NORMAL. Diego A. H. Ortega dos Santos 07/11/12
 EXAMES COMPLEMENTARES: ECG NORMAL Diego A. H. Ortega dos Santos 07/11/12 OBJETIVOS 1) Revisar Eletrofisiologia Cardíaca 2) Compreender o ECG - Quanto aos valores - Quanto à técnica - Quanto às derivações
EXAMES COMPLEMENTARES: ECG NORMAL Diego A. H. Ortega dos Santos 07/11/12 OBJETIVOS 1) Revisar Eletrofisiologia Cardíaca 2) Compreender o ECG - Quanto aos valores - Quanto à técnica - Quanto às derivações
2 O CORAÇÃO E A ATIVIDADE ELÉTRICA CARDÍACA
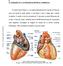 26 2 O CORAÇÃO E A ATIVIDADE ELÉTRICA CARDÍACA O coração normal (Figura 2), é um órgão predominantemente muscular que funciona como uma bomba de ejeção pulsante. A sua função é ejetar o sangue para o sistema
26 2 O CORAÇÃO E A ATIVIDADE ELÉTRICA CARDÍACA O coração normal (Figura 2), é um órgão predominantemente muscular que funciona como uma bomba de ejeção pulsante. A sua função é ejetar o sangue para o sistema
Sistema de formação e condução de estímulos no coração. Gerar impulsos ritmados Conduzir os impulsos rapidamente, através do coração
 Sistema de formação e condução de estímulos no coração Gerar impulsos ritmados Conduzir os impulsos rapidamente, através do coração O sistema condutor Nodo sinusal Potencial de repouso 55 a 60mV Os canais
Sistema de formação e condução de estímulos no coração Gerar impulsos ritmados Conduzir os impulsos rapidamente, através do coração O sistema condutor Nodo sinusal Potencial de repouso 55 a 60mV Os canais
6/1/2014 DEFINIÇÃO CHOQUE CARDIOGÊNICO. Perfusão sanguínea
 DEFINIÇÃO CHOQUE CARDIOGÊNICO Lilian Caram Petrus, MV, Msc Equipe Pet Cor de Cardiologia Doutoranda FMVZ-USP Vice- Presidente da Sociedade Brasileira de Cardiologia Veterinária Estado de baixa perfusão
DEFINIÇÃO CHOQUE CARDIOGÊNICO Lilian Caram Petrus, MV, Msc Equipe Pet Cor de Cardiologia Doutoranda FMVZ-USP Vice- Presidente da Sociedade Brasileira de Cardiologia Veterinária Estado de baixa perfusão
MAPEAMENTO ELETROANATOMICO NA ABLAÇÃO. Cristiane Miranda Hospital São Lucas - RJ
 MAPEAMENTO ELETROANATOMICO NA ABLAÇÃO Cristiane Miranda Hospital São Lucas - RJ Técnica da ablação Ao final do período, 66% dos pacientes tratados com ablação permaneceram livres dos sintomas, contra 16%
MAPEAMENTO ELETROANATOMICO NA ABLAÇÃO Cristiane Miranda Hospital São Lucas - RJ Técnica da ablação Ao final do período, 66% dos pacientes tratados com ablação permaneceram livres dos sintomas, contra 16%
Sistema circulatório
 Texto de apoio ao professor T3 Nesta aula irá estudar-de o ciclo cardíaco (diástole, sístole, pressão sanguínea e arterial) e os meios utilizados para o diagnóstico e prevenção de anomalias que possam
Texto de apoio ao professor T3 Nesta aula irá estudar-de o ciclo cardíaco (diástole, sístole, pressão sanguínea e arterial) e os meios utilizados para o diagnóstico e prevenção de anomalias que possam
Ivan da Costa Barros Pedro Gemal
 Semiologia Abordagem ao paciente cardiopata Ivan da Costa Barros Pedro Gemal DESAFIO!! 2011 Universidade Federal Fluminense 1. Paciente idoso procura PS à noite queixando- se de falta de ar, taquicárdico
Semiologia Abordagem ao paciente cardiopata Ivan da Costa Barros Pedro Gemal DESAFIO!! 2011 Universidade Federal Fluminense 1. Paciente idoso procura PS à noite queixando- se de falta de ar, taquicárdico
SEMIOLOGIA CARDIOVASCULAR
 SEMIOLOGIA CARDIOVASCULAR Yáskara Benevides Guenka Acadêmica do 4º ano de Medicina UFMS Liga de Cardiologia e Cirurgia Cardiovascular Campo Grande MS 27/06/2012 SEMIOLOGIA CARDIOVASCULAR ALTERAÇÕES DAS
SEMIOLOGIA CARDIOVASCULAR Yáskara Benevides Guenka Acadêmica do 4º ano de Medicina UFMS Liga de Cardiologia e Cirurgia Cardiovascular Campo Grande MS 27/06/2012 SEMIOLOGIA CARDIOVASCULAR ALTERAÇÕES DAS
TUTORIAL DE ANESTESIA DA SEMANA MONITORIZAÇÃO DOS BATIMENTOS CARDÍACOS FETAIS PRINCIPIOS DA INTERPRETAÇÃO DA CARDIOTOCOGRAFIA
 TUTORIAL DE ANESTESIA DA SEMANA MONITORIZAÇÃO DOS BATIMENTOS CARDÍACOS FETAIS PRINCIPIOS DA INTERPRETAÇÃO DA CARDIOTOCOGRAFIA Dr Claire Todd Dr Matthew Rucklidge Miss Tracey Kay Royal Devon and Exeter
TUTORIAL DE ANESTESIA DA SEMANA MONITORIZAÇÃO DOS BATIMENTOS CARDÍACOS FETAIS PRINCIPIOS DA INTERPRETAÇÃO DA CARDIOTOCOGRAFIA Dr Claire Todd Dr Matthew Rucklidge Miss Tracey Kay Royal Devon and Exeter
Sistemas de monitorização em UTI
 Sistemas de monitorização em UTI # Monitorização cardíaca não invasiva; # Noções básicas de eletrocardiograma; Monitorizar visualização freqüente e repetida das variáveis fisiológicas Logo: Prevenir, Avisar,
Sistemas de monitorização em UTI # Monitorização cardíaca não invasiva; # Noções básicas de eletrocardiograma; Monitorizar visualização freqüente e repetida das variáveis fisiológicas Logo: Prevenir, Avisar,
Sistema cardiovascular
 Roteiro: Sistema cardiovascular Organizacao do sistema circulatorio coracao, arterias, veias fluxo sanguineo: coracao, tecidos, pulmao, coracao Bomba cardiaca musculo cardiaco e contracao funcionamento
Roteiro: Sistema cardiovascular Organizacao do sistema circulatorio coracao, arterias, veias fluxo sanguineo: coracao, tecidos, pulmao, coracao Bomba cardiaca musculo cardiaco e contracao funcionamento
EXERCÍCIO E DIABETES
 EXERCÍCIO E DIABETES Todos os dias ouvimos falar dos benefícios que os exercícios físicos proporcionam, de um modo geral, à nossa saúde. Pois bem, aproveitando a oportunidade, hoje falaremos sobre a Diabetes,
EXERCÍCIO E DIABETES Todos os dias ouvimos falar dos benefícios que os exercícios físicos proporcionam, de um modo geral, à nossa saúde. Pois bem, aproveitando a oportunidade, hoje falaremos sobre a Diabetes,
INSTITUTO DE DOENÇAS CARDIOLÓGICAS
 Página: 1/7 1- CONSIDERAÇÕES GERAIS 1.1- As doenças cardiovasculares são, ainda hoje, as principais responsáveis pela mortalidade na população geral, no mundo ocidental. Dentre as inúmeras patologias que
Página: 1/7 1- CONSIDERAÇÕES GERAIS 1.1- As doenças cardiovasculares são, ainda hoje, as principais responsáveis pela mortalidade na população geral, no mundo ocidental. Dentre as inúmeras patologias que
PROGRAMA TEÓRICO E PRÁTICO PARA ESTÁGIO EM CARDIOLOGIA 2014 Credenciado e reconhecido pela Sociedade Brasileira de Cardiologia
 HOSPITAL SÃO FRANCISCO RIBEIRÃO PRETO ESTADO DE SÃO PAULO PROGRAMA TEÓRICO E PRÁTICO PARA ESTÁGIO EM CARDIOLOGIA 2014 Credenciado e reconhecido pela Sociedade Brasileira de Cardiologia Início 28 de Fevereiro
HOSPITAL SÃO FRANCISCO RIBEIRÃO PRETO ESTADO DE SÃO PAULO PROGRAMA TEÓRICO E PRÁTICO PARA ESTÁGIO EM CARDIOLOGIA 2014 Credenciado e reconhecido pela Sociedade Brasileira de Cardiologia Início 28 de Fevereiro
Artigo. Diagnóstico diferencial de taquicardia de QRS estreito
 rtigo Revista da SOCIEDDE DE CRDIOLOGI DO ESTDO DO RIO GRNDE DO SUL Diagnóstico diferencial de taquicardia de QRS estreito *Eduardo Bartholomay **Rafael Moraes ***Guilherme Gazzoni ****Renata Etchepare
rtigo Revista da SOCIEDDE DE CRDIOLOGI DO ESTDO DO RIO GRNDE DO SUL Diagnóstico diferencial de taquicardia de QRS estreito *Eduardo Bartholomay **Rafael Moraes ***Guilherme Gazzoni ****Renata Etchepare
SIMPÓSIO DE ELETROCARDIOGRAMA
 SIMPÓSIO DE ELETROCARDIOGRAMA www.gerenciamentoetreinamento.com Treinamentos Corporativos Contato: XX 12 9190 0182 E mail: gomesdacosta@gerenciamentoetreinamento.com SIMPÓSIO DE ELETROCARDIOGRAMA Márcio
SIMPÓSIO DE ELETROCARDIOGRAMA www.gerenciamentoetreinamento.com Treinamentos Corporativos Contato: XX 12 9190 0182 E mail: gomesdacosta@gerenciamentoetreinamento.com SIMPÓSIO DE ELETROCARDIOGRAMA Márcio
INFARTO AGUDO DO MIOCÁRDIO
 INFARTO AGUDO DO MIOCÁRDIO Dr. Wilton César Eckert Medicina na Universidade Federal do Rio Grande do Sul Residência Médica em Clínica Médica, Cardiologia e Ecocardiografia na Santa Casa de Misericórdia
INFARTO AGUDO DO MIOCÁRDIO Dr. Wilton César Eckert Medicina na Universidade Federal do Rio Grande do Sul Residência Médica em Clínica Médica, Cardiologia e Ecocardiografia na Santa Casa de Misericórdia
cateter de Swan-Ganz
 cateter de Swan-Ganz Dr. William Ganz Dr. Jeremy Swan A introdução, por Swan e Ganz, de um cateter que permitia o registro de parâmetros hemodinâmicos na artéria pulmonar a partir de 1970 revolucionou
cateter de Swan-Ganz Dr. William Ganz Dr. Jeremy Swan A introdução, por Swan e Ganz, de um cateter que permitia o registro de parâmetros hemodinâmicos na artéria pulmonar a partir de 1970 revolucionou
ANATOMIA HUMANA II. Roteiro Sistema Circulatório
 ANATOMIA HUMANA II Sistema Circulatório Prof. Me. Fabio Milioni Roteiro Sistema Circulatório Conceito Função Divisão Sistemacardiovascular Sistemalinfático 1 CONCEITO O sistema cardiovascular é responsável
ANATOMIA HUMANA II Sistema Circulatório Prof. Me. Fabio Milioni Roteiro Sistema Circulatório Conceito Função Divisão Sistemacardiovascular Sistemalinfático 1 CONCEITO O sistema cardiovascular é responsável
SISTEMA CARDIOVASCULAR
 SISTEMA CARDIOVASCULAR Professora: Edilene biologolena@yahoo.com.br Sistema Cardiovascular Sistema Cardiovascular Composto pelo coração, pelos vasos sanguíneos e pelo sangue; Tem por função fazer o sangue
SISTEMA CARDIOVASCULAR Professora: Edilene biologolena@yahoo.com.br Sistema Cardiovascular Sistema Cardiovascular Composto pelo coração, pelos vasos sanguíneos e pelo sangue; Tem por função fazer o sangue
EXERCÍCIOS ON LINE DE CIÊNCIAS 8 AN0
 EXERCÍCIOS ON LINE DE CIÊNCIAS 8 AN0 1- Que órgão do sistema nervoso central controla nosso ritmo respiratório? Bulbo 2- Os alvéolos são formados por uma única camada de células muito finas. Explique como
EXERCÍCIOS ON LINE DE CIÊNCIAS 8 AN0 1- Que órgão do sistema nervoso central controla nosso ritmo respiratório? Bulbo 2- Os alvéolos são formados por uma única camada de células muito finas. Explique como
Técnica de aferição da pressão arterial
 Secretaria Municipal de Saúde e Defesa Civil Sub-Secretaria de Promoção, Atenção Primária e Vigilância em Saúde Gerência do Programa de Hipertensão Técnica de aferição da pressão arterial O esfigmomanômetro
Secretaria Municipal de Saúde e Defesa Civil Sub-Secretaria de Promoção, Atenção Primária e Vigilância em Saúde Gerência do Programa de Hipertensão Técnica de aferição da pressão arterial O esfigmomanômetro
Abordagem da reestenosee. Renato Sanchez Antonio
 Abordagem da reestenosee oclusões crônicas coronárias Renato Sanchez Antonio Estudos iniciais de seguimento clínico de pacientes com angina estável demonstraram que o percentual de mortalidade aumentou
Abordagem da reestenosee oclusões crônicas coronárias Renato Sanchez Antonio Estudos iniciais de seguimento clínico de pacientes com angina estável demonstraram que o percentual de mortalidade aumentou
Histórico Diagnóstico Indicações Tratamento cirúrgico Resultados e Complicações
 Valvulopatias Cardíacas II - Visão Cirúrgica Insuficiência Mitral Histórico Diagnóstico Indicações Tratamento cirúrgico Resultados e Complicações Prof. Dr. Jehorvan L. Carvalho História Existem relatos
Valvulopatias Cardíacas II - Visão Cirúrgica Insuficiência Mitral Histórico Diagnóstico Indicações Tratamento cirúrgico Resultados e Complicações Prof. Dr. Jehorvan L. Carvalho História Existem relatos
REDE D Or de Hospitais Instituto D Or de Pesquisa e Ensino
 REDE D Or de Hospitais Instituto D Or de Pesquisa e Ensino Serviço de Arritmia, Eletrofisiologia e Estimulação Cardíaca Artificial CURSO DE APERFEIÇOAMENTO EM ARRITMIA CLÍNICA E MÉTODOS DIAGNÓSTICOS NÃO
REDE D Or de Hospitais Instituto D Or de Pesquisa e Ensino Serviço de Arritmia, Eletrofisiologia e Estimulação Cardíaca Artificial CURSO DE APERFEIÇOAMENTO EM ARRITMIA CLÍNICA E MÉTODOS DIAGNÓSTICOS NÃO
CARDIOPATIAS CONGÉNITAS CIA
 CARDIOPATIAS CONGÉNITAS CIA A CIA consiste num tipo de cardiopatia congénita do tipo não cianótica, em que há um defeito do septo inter-auricular originando uma comunicação anómala que proporciona a passagem
CARDIOPATIAS CONGÉNITAS CIA A CIA consiste num tipo de cardiopatia congénita do tipo não cianótica, em que há um defeito do septo inter-auricular originando uma comunicação anómala que proporciona a passagem
ELETROCARDIOGRAMA AS BASES FISIOLÓGICAS DA ELETROCARDIOGRAFIA. Grupo de Fisiologia Geral da Fundação Universidade de Caxias do Sul
 ELETROCARDIOGRAMA AS BASES FISIOLÓGICAS DA ELETROCARDIOGRAFIA Grupo de Fisiologia Geral da Fundação Universidade de Caxias do Sul Grupo de Fisiologia Geral da Universidade de Caxias do Sul AS BASES FISIOLÓGICAS
ELETROCARDIOGRAMA AS BASES FISIOLÓGICAS DA ELETROCARDIOGRAFIA Grupo de Fisiologia Geral da Fundação Universidade de Caxias do Sul Grupo de Fisiologia Geral da Universidade de Caxias do Sul AS BASES FISIOLÓGICAS
DOENÇAS INFECCIOSAS DO CORAÇÃO
 UNESC ENFERMAGEM SAÚDE DO ADULTO PROFª: : FLÁVIA NUNES DOENÇAS INFECCIOSAS DO CORAÇÃO ENDOCARDITE REUMÁTICA O desenvolvimento da endocardite reumática é atribuído diretamente à febre reumática, uma doença
UNESC ENFERMAGEM SAÚDE DO ADULTO PROFª: : FLÁVIA NUNES DOENÇAS INFECCIOSAS DO CORAÇÃO ENDOCARDITE REUMÁTICA O desenvolvimento da endocardite reumática é atribuído diretamente à febre reumática, uma doença
VERIFICAÇÃO DE SINAIS VITAIS
 Página Responsáveis Preparado por: Enfermeiros Analisado por: Serviço de Enfermagem Aprovado por: DAS. Objetivos. Aplicação Padronizar as técnicas de avaliação dos Sinais Vitais a fim de otimizar o serviço
Página Responsáveis Preparado por: Enfermeiros Analisado por: Serviço de Enfermagem Aprovado por: DAS. Objetivos. Aplicação Padronizar as técnicas de avaliação dos Sinais Vitais a fim de otimizar o serviço
A Atividade Elétrica do Coração http://www.geocities.ws/equipecv/fisiologia/ativeletrica.html
 A Atividade Elétrica do Coração http://www.geocities.ws/equipecv/fisiologia/ativeletrica.html 1. A contração das células musculares cardíacas é acionada por um potencial de ação elétrico Conforme o músculo
A Atividade Elétrica do Coração http://www.geocities.ws/equipecv/fisiologia/ativeletrica.html 1. A contração das células musculares cardíacas é acionada por um potencial de ação elétrico Conforme o músculo
- Miocardiopatias. - Arritmias. - Hipervolemia. Não cardiogênicas. - Endotoxemia; - Infecção Pulmonar; - Broncoaspiração; - Anafilaxia; - Etc..
 AULA 13: EAP (EDEMA AGUDO DE PULMÃO) 1- INTRODUÇÃO O edema agudo de pulmão é uma grave situação clinica, de muito sofrimento, com sensação de morte iminente e que exige atendimento médico urgente. 2- CONCEITO
AULA 13: EAP (EDEMA AGUDO DE PULMÃO) 1- INTRODUÇÃO O edema agudo de pulmão é uma grave situação clinica, de muito sofrimento, com sensação de morte iminente e que exige atendimento médico urgente. 2- CONCEITO
Prof. Me. Leandro Parussolo
 HISTOFISIOLOGIA ANIMAL AULA - SISTEMA CARDIOVASCULAR Prof. Me. Leandro Parussolo SISTEMA CARDIOVASCULAR INTRODUÇÃO A função da circulação é realizada pelo sistema cardiovascular sistema vascular sanguíneo
HISTOFISIOLOGIA ANIMAL AULA - SISTEMA CARDIOVASCULAR Prof. Me. Leandro Parussolo SISTEMA CARDIOVASCULAR INTRODUÇÃO A função da circulação é realizada pelo sistema cardiovascular sistema vascular sanguíneo
Fibrilação atrial Resumo de diretriz NHG M79 (segunda revisão parcial, agosto 2013)
 Fibrilação atrial Resumo de diretriz NHG M79 (segunda revisão parcial, agosto 2013) grupo de estudos NHG-fibrilação atrial traduzido do original em holandês por Luiz F.G. Comazzetto 2014 autorização para
Fibrilação atrial Resumo de diretriz NHG M79 (segunda revisão parcial, agosto 2013) grupo de estudos NHG-fibrilação atrial traduzido do original em holandês por Luiz F.G. Comazzetto 2014 autorização para
Síndrome de Wolff-Parkinson-White André d Avila
 Síndrome de Wolff-Parkinson-White André d Avila andredavila@mac.com Serviço de Arritmia e Marcapasso Centro de Fibrilação Atrial RF 1 seg Ativação Ventricular na Síndrome de Wolff-Parkinson-White I II
Síndrome de Wolff-Parkinson-White André d Avila andredavila@mac.com Serviço de Arritmia e Marcapasso Centro de Fibrilação Atrial RF 1 seg Ativação Ventricular na Síndrome de Wolff-Parkinson-White I II
Curso de Revisão para Enfermagem em Intervenção Cardiovascular 2012
 Serviço de Hemodinâmica e Cardiologia Intervencionista Hospital São Paulo Hospital do Rim e Hipertensão UNIFESP - EPM Curso de Revisão para Enfermagem em Intervenção Cardiovascular 2012 Eduardo Rodrigues
Serviço de Hemodinâmica e Cardiologia Intervencionista Hospital São Paulo Hospital do Rim e Hipertensão UNIFESP - EPM Curso de Revisão para Enfermagem em Intervenção Cardiovascular 2012 Eduardo Rodrigues
Em que situações se deve realizar um eco- doppler arterial dos membros inferiores.
 O que é um eco- doppler? O eco- doppler, ultrassonografia vascular ou triplex- scan é um método de imagem que se baseia na emissão e reflecção de de ondas de som (ultra- sons). Através deste exame é possível
O que é um eco- doppler? O eco- doppler, ultrassonografia vascular ou triplex- scan é um método de imagem que se baseia na emissão e reflecção de de ondas de som (ultra- sons). Através deste exame é possível
( ) A concentração intracelular de íons cálcio é o grande determinante da força de contração da musculatura cardíaca.
 Grupo de Fisiologia Geral da Universidade de Caxias do Sul Exercícios: Fisiologia do Sistema Cardiovascular (parte III) 1. Leia as afirmativas abaixo e julgue-as verdadeiras (V) ou falsas (F): ( ) A concentração
Grupo de Fisiologia Geral da Universidade de Caxias do Sul Exercícios: Fisiologia do Sistema Cardiovascular (parte III) 1. Leia as afirmativas abaixo e julgue-as verdadeiras (V) ou falsas (F): ( ) A concentração
Cardiologia - Global Consolidado 1 / 9
 Cardiologia - Global Consolidado 1 / 9 Tabela 01 - Principais Antecedentes e Fatores de Risco para Doença Cardiovascular à Internação na Unidade Todos os Pacientes Egressos da Unidade Hipertensão Arterial
Cardiologia - Global Consolidado 1 / 9 Tabela 01 - Principais Antecedentes e Fatores de Risco para Doença Cardiovascular à Internação na Unidade Todos os Pacientes Egressos da Unidade Hipertensão Arterial
Cardiologia - Global Consolidado 1 / 9
 Cardiologia - Global Consolidado 1 / 9 Tabela 01 - Principais Antecedentes e Fatores de Risco para Doença Cardiovascular à Internação na Unidade Todos os Pacientes Egressos da Unidade Hipertensão Arterial
Cardiologia - Global Consolidado 1 / 9 Tabela 01 - Principais Antecedentes e Fatores de Risco para Doença Cardiovascular à Internação na Unidade Todos os Pacientes Egressos da Unidade Hipertensão Arterial
Cefaleia Cefaleia tipo tensão tipo tensão
 Cefaleia tipo tensão Cefaleia tipo tensão O que é a cefaleia tipo tensão? Tenho dores de cabeça que duram vários dias de cada vez e sinto-me como se estivesse a usar um chapéu muito apertado - mais como
Cefaleia tipo tensão Cefaleia tipo tensão O que é a cefaleia tipo tensão? Tenho dores de cabeça que duram vários dias de cada vez e sinto-me como se estivesse a usar um chapéu muito apertado - mais como
Propedêutica Cardiovascular. Marcio Gianotto
 Propedêutica Cardiovascular Marcio Gianotto Diagnóstico??? Anamnese Exames Complementares Diagnóstico??? Exame Físico Hipóteses Dx Principais sintomas associados a doenças cardiovasculares Dor torácica
Propedêutica Cardiovascular Marcio Gianotto Diagnóstico??? Anamnese Exames Complementares Diagnóstico??? Exame Físico Hipóteses Dx Principais sintomas associados a doenças cardiovasculares Dor torácica
PARADA CARDIO-RESPIRATÓRIA EM RECÉM-NASCIDO
 Protocolo: Nº 46 Elaborado por: Wilhma Castro Ubiratam Lopes Manoel Emiliano Última revisão: 03//2011 Revisores: Manoel Emiliano Ubiratam Lopes Wilhma Alves Samantha Vieira Eduardo Gonçalves PARADA CARDIO-RESPIRATÓRIA
Protocolo: Nº 46 Elaborado por: Wilhma Castro Ubiratam Lopes Manoel Emiliano Última revisão: 03//2011 Revisores: Manoel Emiliano Ubiratam Lopes Wilhma Alves Samantha Vieira Eduardo Gonçalves PARADA CARDIO-RESPIRATÓRIA
Hipert r en e são ã A rteri r a i l
 Hipertensão Arterial O que é a Pressão Arterial? Coração Bombeia sangue Orgãos do corpo O sangue é levado pelas artérias Fornece oxigénio e nutrientes Quando o sangue é bombeado gera uma pressão nas paredes
Hipertensão Arterial O que é a Pressão Arterial? Coração Bombeia sangue Orgãos do corpo O sangue é levado pelas artérias Fornece oxigénio e nutrientes Quando o sangue é bombeado gera uma pressão nas paredes
HOSPITAL DAS CLÍNICAS DA UNIVERSIDADE FEDERAL DE MINAS GERAIS (SERVIÇO DE CARDIOLOGIA E CIRURGIA CARDIOVASCULAR)
 HOSPITAL DAS CLÍNICAS DA UNIVERSIDADE FEDERAL DE MINAS GERAIS (SERVIÇO DE CARDIOLOGIA E CIRURGIA CARDIOVASCULAR) REVISÃO DE DOENÇA DE ARTÉRIA CORONÁRIA Seu coração é uma bomba muscular poderosa. Ele é
HOSPITAL DAS CLÍNICAS DA UNIVERSIDADE FEDERAL DE MINAS GERAIS (SERVIÇO DE CARDIOLOGIA E CIRURGIA CARDIOVASCULAR) REVISÃO DE DOENÇA DE ARTÉRIA CORONÁRIA Seu coração é uma bomba muscular poderosa. Ele é
Imagem da Semana: Radiografia de tórax
 Imagem da Semana: Radiografia de tórax Figura: Radiografia de tórax em PA. Enunciado Paciente masculino, 30 anos, natural e procedente de Belo Horizonte, foi internado no Pronto Atendimento do HC-UFMG
Imagem da Semana: Radiografia de tórax Figura: Radiografia de tórax em PA. Enunciado Paciente masculino, 30 anos, natural e procedente de Belo Horizonte, foi internado no Pronto Atendimento do HC-UFMG
RESPOSTA RÁPIDA 22/2014. Xarelto
 RESPOSTA RÁPIDA 22/2014 Xarelto SOLICITANTE NÚMERO DO PROCESSO Drª. Juliana Mendes Pedrosa, Juíza de Direito 0327.13.003068-4 DATA 17/01/2014 SOLICITAÇÃO O requerente está acometido de cardiomiopatia dilatada
RESPOSTA RÁPIDA 22/2014 Xarelto SOLICITANTE NÚMERO DO PROCESSO Drª. Juliana Mendes Pedrosa, Juíza de Direito 0327.13.003068-4 DATA 17/01/2014 SOLICITAÇÃO O requerente está acometido de cardiomiopatia dilatada
Eletrocardiograma: princípios, conceitos e aplicações
 Centro de Estudos de Fisiologia do Exercício Eletrocardiograma: princípios, conceitos e aplicações Ângela Patrícia Ramos Bolivar Saldanha Sousa I. INTRODUÇÃO O eletrocardiograma (ECG) é o registro dos
Centro de Estudos de Fisiologia do Exercício Eletrocardiograma: princípios, conceitos e aplicações Ângela Patrícia Ramos Bolivar Saldanha Sousa I. INTRODUÇÃO O eletrocardiograma (ECG) é o registro dos
Sessão Cardiovascular
 Sessão Cardiovascular Dr Carlos Jader Feldman Priscila Schenkel R3 26/10/2012 Sexo feminino, 46 anos Hemiplegia à esquerda Dissecção arterial 3 camadas: -intima, média, adventícia Dissecção = ruptura na
Sessão Cardiovascular Dr Carlos Jader Feldman Priscila Schenkel R3 26/10/2012 Sexo feminino, 46 anos Hemiplegia à esquerda Dissecção arterial 3 camadas: -intima, média, adventícia Dissecção = ruptura na
Biologia. Sistema circulatório
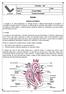 Aluno (a): Série: 3ª Turma: TUTORIAL 10R Ensino Médio Equipe de Biologia Data: Biologia Sistema circulatório O coração e os vasos sanguíneos e o sangue formam o sistema cardiovascular ou circulatório.
Aluno (a): Série: 3ª Turma: TUTORIAL 10R Ensino Médio Equipe de Biologia Data: Biologia Sistema circulatório O coração e os vasos sanguíneos e o sangue formam o sistema cardiovascular ou circulatório.
Sistema circulatório. Componentes: - Vasos sanguíneos. - Sangue (elementos figurados e plasma) - Coração
 Fisiologia Humana Sistema circulatório Componentes: - Sangue (elementos figurados e plasma) - Vasos sanguíneos - Coração Vasos sanguíneos Artérias Vasos com paredes espessas e elásticas por onde circula
Fisiologia Humana Sistema circulatório Componentes: - Sangue (elementos figurados e plasma) - Vasos sanguíneos - Coração Vasos sanguíneos Artérias Vasos com paredes espessas e elásticas por onde circula
Punção Venosa Periférica CONCEITO
 Punção Venosa Periférica CONCEITO É a criação de um acesso venoso periférico a fim de administrar soluções ou drogas diretamente na corrente sanguínea, para se obter uma ação imediata do medicamento. Preparar
Punção Venosa Periférica CONCEITO É a criação de um acesso venoso periférico a fim de administrar soluções ou drogas diretamente na corrente sanguínea, para se obter uma ação imediata do medicamento. Preparar
- CAPÍTULO 3 - O SISTEMA CARDIOVASCULAR. 3) ANATOMIA DO CORAÇÃO HUMANO - O coração é um órgão oco localizado no meio do peito, na cavidade torácica;
 - CAPÍTULO 3 - O SISTEMA CARDIOVASCULAR 1) FUNÇÕES DO SISTEMA CARDIOVASCULAR - Propulsão do sangue por todo o organismo; - Transporte de substâncias como o oxigênio (O 2 ), dióxido de carbono ou gás carbônico
- CAPÍTULO 3 - O SISTEMA CARDIOVASCULAR 1) FUNÇÕES DO SISTEMA CARDIOVASCULAR - Propulsão do sangue por todo o organismo; - Transporte de substâncias como o oxigênio (O 2 ), dióxido de carbono ou gás carbônico
Adaptações Cardiovasculares da Gestante ao Exercício
 Desde as décadas de 60 e 70 o exercício promove Aumento do volume sanguíneo Aumento do volume cardíaco e suas câmaras Aumento do volume sistólico Aumento do débito cardíaco que pode ser alcançado Aumento
Desde as décadas de 60 e 70 o exercício promove Aumento do volume sanguíneo Aumento do volume cardíaco e suas câmaras Aumento do volume sistólico Aumento do débito cardíaco que pode ser alcançado Aumento
Unidade I Energia: Conservação e transformação. Aula 5.1 Conteúdo: Sistema cardiovascular.
 CONTEÚDO E HABILIDADES FORTALECENDO SABERES DESAFIO DO DIA Unidade I Energia: Conservação e transformação. Aula 5.1 Conteúdo: Sistema cardiovascular. 2 CONTEÚDO E HABILIDADES FORTALECENDO SABERES DESAFIO
CONTEÚDO E HABILIDADES FORTALECENDO SABERES DESAFIO DO DIA Unidade I Energia: Conservação e transformação. Aula 5.1 Conteúdo: Sistema cardiovascular. 2 CONTEÚDO E HABILIDADES FORTALECENDO SABERES DESAFIO
SISTEMA CIRCULATÓRIO
 SISTEMA CIRCULATÓRIO FUNÇÕES DO SISTEMA CIRCULATÓRIO: Transporte de substâncias : * Nutrientes para as células. * Resíduos vindos das células. *Gases respiratórios. * Hormônios. OBS: O sangue também pode
SISTEMA CIRCULATÓRIO FUNÇÕES DO SISTEMA CIRCULATÓRIO: Transporte de substâncias : * Nutrientes para as células. * Resíduos vindos das células. *Gases respiratórios. * Hormônios. OBS: O sangue também pode
[129] 50. TAQUIARRITMIAS
![[129] 50. TAQUIARRITMIAS [129] 50. TAQUIARRITMIAS](/thumbs/26/7645566.jpg) [129] d. ALGORITMO DE BRADICARDIA Algoritmo de atendimento a pacientes com bradicardia. 50. TAQUIARRITMIAS a. CONSIDERAÇÕES GERAIS Frequentemente encontradas nas emergências. São definidas como ritmos
[129] d. ALGORITMO DE BRADICARDIA Algoritmo de atendimento a pacientes com bradicardia. 50. TAQUIARRITMIAS a. CONSIDERAÇÕES GERAIS Frequentemente encontradas nas emergências. São definidas como ritmos
Estimulação Cardíaca Artificial Marcapasso. Sammylle Gomes de Castro
 Estimulação Cardíaca Artificial Marcapasso Sammylle Gomes de Castro Catharina Serafin e Hugo von Ziemssen 1950 primeiros marcapassos móveis com fonte de energia elétrica Auxilio dos experimentos com hipotermia
Estimulação Cardíaca Artificial Marcapasso Sammylle Gomes de Castro Catharina Serafin e Hugo von Ziemssen 1950 primeiros marcapassos móveis com fonte de energia elétrica Auxilio dos experimentos com hipotermia
