FISIOLOGIA RENAL. propelem a urina para a bexiga, onde esta é armazenada até ser eliminada pela micção. 1. Introdução à Fisiologia Renal:
|
|
|
- Pedro Quintanilha Peres
- 6 Há anos
- Visualizações:
Transcrição
1 I. : 1. Introdução à Fisiologia Renal: Funções dos Rins na Homeostasia: o Excreção de produtos indesejáveis do metabolismo, substâncias químicas estranhas, drogas e metabólitos hormonais (ex.: Uréia, creatinina, ácido úrico, bilirrubina); o Regulação do equilíbrio de água e eletrólitos; o Regulação da pressão arterial A longo prazo, pela excreção variável de sódio e água, e, a curto prazo, pela liberação de substâncias vasoativas, como a renina; o Regulação da produção de eritrócitos Através da liberação de eritropoetina em situações de hipóxia; o Regulação da produção de Vitamina D3 (calcitriol) O calcitriol é importante na absorção de cálcio pelo trato gastrointestinal e pela deposição de cálcio nos ossos; o Gliconeogênese Sintetizam glicose a partir de aminoácidos e outros precursores, com capacidade equivalente à capacidade hepática. propelem a urina para a bexiga, onde esta é armazenada até ser eliminada pela micção. - Árvore Sangüínea Renal: Artéria Renal - Artérias Segmentares - Artérias Interlobares - Artérias Arqueadas - Artérias Interlobulares - Arteríolas Aferentes Capilarização - Capilares Glomerulares Filtração Coalescência - Arteríolas Eferentes Capilarização - Capilares Peritubulares Reabsorção e Secreção Coalescência - Veias Interlobulares - Veias Arqueadas - Veias Interlobares - Veias Segmentares Veia Renal - Néfron: Anatomia Fisiológica dos Rins: Figura 1 O rim é um órgão abdominal retroperitoneal, que pesa cerca de 150g e é circundado por uma cápsula fibrosa resistente que protege as delicadas estruturas internas. Através de seu hilo, recebe seu suprimento sangüíneo, seu suprimento nervoso, e sai um ureter, que carreia a urina formada no rim para a bexiga. Internamente, o rim é dividido em duas regiões: Córtex, região mais externa; Medula, região mais interna. A medula é repleta de pirâmides renais, que terminam nas papilas, que, por sua vez, se projetam para a pelve renal. A urina segue de cada papila para os cálices menores, daí para os cálices maiores, e, finalmente, a partir da pelve, chegam ao ureter. Elementos contráteis da parede da pelve e ureter Figura 2 O néfron é a unidade funcional do rim, capaz de formar urina. Cada néfron contém uma rede de capilares que formam o glomérulo, envolvido pela Cápsula de Bowman. O líquido filtrado pelos glomérulos cai na Cápsula de Bowman e daí segue pelo túbulo contornado proximal, alça de Henle (segmentos descendente e ascendente), túbulo contornado distal, túbulo conector, túbulo coletor, e, finalmente ducto coletor, que coalesce com outros ductos coletores e se esvazia nas papilas renais. No final do segmento espesso do ramo ascendente, encontra-se uma placa 1
2 na parede do túbulo, conhecida como mácula densa, em íntimo contato com a arteríola aferente. Néfron Cortical: Possui o glomérulo localizado na zona cortical externa, e possui uma alça de Henle curta, com pequena porção medular. Envolvido por extensa malha de capilares peritubulares. Secreção: Processo pelo qual moléculas não filtradas são eliminadas na urina, a partir dos capilares peritubulares. Néfron Justamedular: Possui o glomérulo localizado no córtex interno, bem próximo à medula renal, e longa alça de Henle, que mergulha profundamente na medula. As longas arteríolas eferentes ramificam-se nos vasa recta, que acompanham paralelamente a alça de Henle, retornam ao córtex, e esvaziam-se nas veias corticais. Figura 4 Assim, a excreção de determinada substância depende dos três mecanismos apresentados, de maneira que diferentes substâncias possuem diferentes mecanismos de excreção. Pela observação da fig. 5, podemos definir quatro tipos de substâncias quanto a suas propriedades de excreção renal: Figura 3 Processo de Formação da Urina: Excreção = Filtração Reabsorção + Secreção Filtração: Processo pelo qual grande quantidade de líquido, praticamente sem proteínas, é filtrado dos capilares glomerulares para o interior da Cápsula de Bowman. Reabsorção: Processo pelo qual a maior parte do filtrado é reabsorvido seletivamente para os capilares peritubulares. Essa reabsorção pode ser feita por duas vias distintas: Via Transcelular, que envolve a reabsorção pela célula tubular e posterior difusão para o interstício; Via Paracelular, que envolve uma passagem direta do lúmen tubular para o interstício, através das junções oclusivas localizadas entre as células tubulares. Substância A: A substância filtrada é totalmente eliminada, não havendo reabsorção ou secreção. Ex.: Creatinina Substância B: A substância filtrada é reabsorvida parcialmente. Ex.: Eletrólitos (Na +, Cl -, K + ) Substância C: A substância filtrada é reabsorvida totalmente pelos túbulos renais para o interstício, e, daí, para os capilares peritubulares. Ex.: Glicose e Aminoácidos Substância D: A substância filtrada é totalmente eliminada, e quantidades adicionais são secretadas dos capilares peritubulares para os túbulos renais. Ex.: Ácidos e Bases Orgânicas 2
3 As propriedades de carga e tamanho das fenestrações determinam graus diferentes de filtrabilidade dos solutos. Dois fatores são particularmente importantes: seu tamanho (peso molecular) e sua carga. Substância Peso Molecular Filtrabilidade Água 18 1,0 Sódio (Na + ) 23 1,0 Glicose 180 1,0 Inulina ,0 Mioglobina ,75 Albumina ,005 Figura 5 Pela observação da tabela acima, que relaciona o peso molecular de determinada substância com sua filtrabilidade, concluímos que a filtrabilidade dos solutos é inversamente proporcional ao seu peso molecular. Na tabela, as substâncias sódio, glicose e inulina apresentam filtrabilidade de 1,0, o que significa dizer que são tão filtráveis quanto a água, e, portanto, sua concentração no filtrado glomerular é igual à concentração plasmática. Moléculas progressivamente maiores, como a mioglobina e a albumina, apresentam menor filtrabilidade, sendo a filtrabilidade da albumina insignificante. 2. Filtração Glomerular: Estrutura da Membrana Capilar Glomerular: A membrana capilar glomerular é formada por três camadas principais: o Endotélio Capilar: Apresenta grandes fenestrações, o que explica a alta taxa de filtração. Embora apresente fenestrações, as células endoteliais são ricamente envolvidas por cargas fixas negativas que evitam a filtração de proteínas plasmáticas; o Membrana Basal: Formada por colágeno e proteoglicanos, também apresenta carga negativa, o que dificulta a passagem de proteínas; o Camada de Células Epiteliais (Podócitos): Camada de células epiteliais que revestem descontinuamente a superfície externa do glomérulo. São separados por lacunas, as fendas de filtração, que permitem a passagem do filtrado glomerular. Obs.: Todas as três camadas da membrana capilar glomerular apresentam cargas negativas, que restringem a filtração de proteínas plasmáticas. Filtrabilidade de Solutos: Figura 6 O tamanho molecular não é o único fator que determina a filtrabilidade de uma substância. Um bom exemplo disso é a albumina, que apresenta um diâmetro molecular de apenas 6 nm. Como os poros da membrana capilar apresentam cerca de 8 nm de diâmetro, era de se esperar que a albumina tivesse uma considerável filtrabilidade, mas isso não ocorre. A retenção de albumina deve-se a sua carga negativa, que sofre repulsão eletrostática pelas cargas negativas da membrana capilar. O inverso ocorre com moléculas carregadas positivamente, que são atraídas 3
4 eletrostaticamente, e apresentam, portanto, maior filtrabilidade. Observe, na fig. 6, o efeito do tamanho e da carga elétrica da dextrana em sua filtrabilidade. Composição do Filtrado Glomerular: Sabendo que a membrana capilar é relativamente impermeável às proteínas, mas muito permeável aos eletrólitos, sais e moléculas orgânicas. Podemos caracterizar um filtrado glomerular com concentrações destas substâncias permeáveis semelhantes às concentrações plasmáticas, e a ausência quase que total de proteínas no filtrado. podem ser alteradas constantemente, e, portanto, não fornecem um mecanismo de controle da TFG. A importância médica do K f deve-se a algumas doenças que reduzem o número de capilares glomerulares funcionantes ou aumentam a espessura da membrana capilar, o que reduz, respectivamente, a área de superfície de filtração e sua condutividade hidráulica. Exemplos de doenças crônicas que causam tal quadro são: hipertensão crônica e diabetes melito. - Valores Estimados Normais da Pressão Líquida de Filtração: Obs.: O Cálcio (Ca +2 ) e os ácidos graxos, por serem parcialmente ligados a proteínas plasmáticas, não apresentam concentração no filtrado semelhante à concentração no plasma. Taxa de Filtração Glomerular (TFG): A taxa de filtração glomerular é determinada pelo equilíbrio das forças hidrostáticas e coloidosmóticas, agindo através da membrana capilar, e pelo coeficiente de filtração capilar (K f ), uma constante determinada pela permeabilidade da membrana capilar e sua área de superfície. TFG = K f x Pressão Líquida de Filtração Onde TFG é a taxa de filtração glomerular, K f é o coeficiente de filtração capilar, e a pressão líquida de filtração é a resultante das forças hidrostáticas e coloidosmóticas que agem na membrana capilar. Outro conceito importante quanto à filtração é a fração de filtração, que é a razão entre a TFG e o fluxo plasmático renal. Como a TFG normal é de 20% do fluxo sangüíneo, a fração de filtração normal é de 0,2. Fração de Filtração = TFG / Fluxo Plasmático Renal - Influência do Coeficiente de Filtração (K f ): Através da equação K f = TFG / Pressão líquida de filtração, podemos estimar o valor do K f glomerular, que, admitindo uma pressão líquida de filtração de 10 mmhg, é de aproximadamente 12,5 ml/min/mmhg de pressão de filtração. O K f, na verdade, é um valor numérico influenciado pela condutividade hidráulica e a área de superfície dos capilares glomerulares, sendo seu valor 400x maior que o valor do K f de outros sistemas capilares. Este alto K f contribui para a alta taxa de filtração de líquidos pelo glomérulo. Embora alterações do K f influenciem muito a TFG, as propriedades hidráulicas glomerulares não Figura 7 Forças Favoráveis à Filtração (mmhg) Pressão hidrostática glomerular 60 Pressão coloidosmótica na cápsula de Bowman 0 Forças que se opõem à Filtração (mmhg) Pressão hidrostática na cápsula de Bowman (P B) 18 Pressão coloidosmótica nos capilares glomerulares 32 Pressão líquida de filtração = = + 10 mmhg - Influência das Forças Hidrostáticas e Coloidosmóticas: Pressão hidrostática na Cápsula de Bowman (P B 18 mmhg): A pressão hidrostática na cápsula de Bowman atua contra a filtração glomerular, sendo assim, um aumento dessa pressão diminui a taxa de filtração glomerular. Alterações na P B não são um mecanismo de regulação da TFG, mas são particularmente importantes em certas condições patológicas, como a obstrução do trato urinário, que tende ao acúmulo de urina, e ao aumento da P B, o que diminui a TFG. Pressão Coloidosmótica Capilar ( ): A é determinada pela concentração plasmática de proteínas. Como durante a filtração a concentração de 4
5 proteínas no capilar aumenta, pois 20% do plasma é normalmente filtrado, a pressão coloidosmótica capilar tende a aumentar da extremidade aferente ( 28 mmhg) para a extremidade eferente ( 36 mmhg), assumindo um valor numérico médio de 32 mmhg. Assim, dois fatores tendem a influenciar a pressão coloidosmótica capilar: a pressão coloidosmótica no plasma arterial, e a fração de filtração. Pressão Coloidosmótica do Plasma Arterial Pressão Coloidosmótica Capilar TFG TFG / Fluxo Plasmático Renal Fração de Filtração Pressão Coloidosmótica Capilar TFG Pressão Hidrostática Glomerular ( ): A é a forma de controle primário da TFG. Como é a única força efetiva a favor da filtração glomerular, um aumento na causa um aumento na TFG, e uma queda na causa uma queda na TFG. Três são as variáveis fisiológicas que regulam a pressão hidrostática glomerular: pressão arterial, resistência arteriolar aferente, e resistência arteriolar eferente. aumento na resistência arteriolar eferente aumenta a taxa de filtração glomerular, por aumentar a, e diminui o fluxo sangüíneo renal. A TFG atinge seu valor máximo em um valor próximo a 1,7x o normal. A partir daí, tende a cair, pois, como o fluxo sangüíneo renal diminui, a fração de filtração aumenta, e, conseqüentemente, a pressão coloidosmótica do capilar também aumenta. Mas, mesmo assim, a TFG permanece maior que a TFG normal, até atingir um valor de resistência arteriolar eferente igual a 3x o normal, quando o aumento na pressão coloidosmótica do capilar torna-se maior que o aumento na pressão hidrostática glomerular. A partir daí, a resistência arteriolar eferente crescente causa uma diminuição efetiva na taxa de filtração glomerular. Controle Fisiológico da Filtração Glomerular e Fluxo Sangüíneo Renal: - Auto-regulação da TFG e fluxo sangüíneo renal: Pressão Arterial regulatórios atenuam este efeito) Resistência Arteriolar Aferente TFG (Mecanismos TFG Resistência Arteriolar Eferente (Efeito Bifásico) o Moderado TFG o Grave TFG Entendendo o efeito bifásico do Resistência Arteriolar Eferente: Observe a fig. 8, que relaciona três variáveis: TFG, resistência arteriolar eferente e fluxo sangüíneo renal. Figura 9 Figura 8 Note que, a partir do valor normal de resistência arteriolar eferente convencionado como 1, um Os rins apresentam mecanismos autoregulatórios que tendem a manter constantes a TFG e o fluxo sangüíneo renal. A eficiência da auto-regulação renal é demonstrada na fig. 9. Note que uma grande alteração da pressão arterial dentro da faixa entre 75 e 160 mmhg não causa grandes alterações na TFG e no fluxo sangüíneo renal. Tal mecanismo regulatório é importante pois, se a TFG acompanhasse o aumento na pressão arterial, haveria uma rápida depleção do volume sangüíneo, visto que um aumento de 25% na TFG seria suficiente para aumentar a quantidade de urina excretada por 5
6 dia de 1,5 litros para inacreditáveis 46,5 litros, sendo um aumento de mais de 30x. São dois os mecanismos fisiológicos que limitam o aumento da TFG: a auto-regulação miogênica, e o balanço tubuloglomerular. Mecanismo Miogênico: O mecanismo miogênico renal é semelhante ao encontrado em outros vasos do corpo. Este mecanismo previne que aumentos na pressão arterial causem grandes aumentos na TFG. O aumento na pressão causa estiramento de canais de Ca +2 mecanossensíveis, o que permite um maior influxo de Ca +2 na célula muscular lisa, que se contrai com maior vigor, causando vasoconstrição arteriolar, o que diminui o fluxo sangüíneo e, conseqüentemente, a TFG. estrutura especializada chamada aparelho justaglomerular, formado por células da mácula densa, localizada no início do túbulo contornado distal, e células justaglomerulares nas paredes arteriolares aferentes e eferentes. Vide fig. 10. A baixa TFG diminui o fluxo do filtrado na alça de Henle, o que aumenta a reabsorção de NaCl no ramo ascendente da alça de Henle. Assim, a concentração de NaCl na mácula densa diminui, o que desencadeia a vasodilatação da arteríola aferente, aumentando a TFG, e a liberação de renina, que, através da alça renina-angiotensina, causa vasoconstrição da arteríola eferente, também causando aumento na TFG, por aumentar a pressão hidrostática glomerular. Vide fig. 11. Pressão Arterial Estiramento Influxo de Ca+2 Contração da Musculatura Lisa Vasoconstrição Fluxo Sangüíneo Mantém a TFG constante Figura 11 - Controle Extrínseco da TFG e fluxo sangüíneo renal: Figura 10 Balanço Tubuloglomerular: Mecanismo de feedback que relaciona as mudanças na concentração de NaCl na mácula densa com o controle da resistência arteriolar renal. Esse feedback busca assegurar um fornecimento relativamente constante de NaCl ao túbulo distal, prevenindo grandes mudanças na excreção renal. O mecanismo de feedback atua sobre a arteríola aferente e sobre a arteríola eferente, apresentando efeitos contrários. É gerado em uma A estimulação simpática leve ou moderada tem pouca influência no fluxo sangüíneo renal e na TFG. Mas uma forte ativação simpática pode produzir constrição das arteríolas renais, e, conseqüentemente, diminuir o fluxo sangüíneo renal e a TFG. O controle hormonal pode ser entendido pela análise da tabela abaixo: Hormônio ou Autacóide Efeito na TFG Norepinefrina Epinefrina Endotelina Angiotensina II (previne ) Óxido Nítrico (NO) Prostagladinas 6
7 A angiotensina II é um hormônio particularmente importante na regulação da filtração glomerular por provocar a constrição das arteríolas eferentes. Em circunstâncias associadas à diminuição da pressão arterial ou baixa volemia, que tendem a diminuir a TFG, a angiotensina II encontra-se em maior concentração. A angiotensina II provoca constrição das arteríolas eferentes, aumentando a pressão hidrostática glomerular, e, conseqüentemente, a TFG, prevenindo, assim, uma queda na TFG. A constrição das arteríolas eferentes, induzida pela angiotensina II, aumenta a reabsorção tubular de sódio e água, o que ajuda a restaurar o volume e a pressão sangüínea. 3. Reabsorção e Secreção Tubulares: Mecanismos Básicos de Reabsorção e Secreção Tubulares: Transporte Ativo Primário: O transporte ativo primário é promovido por proteínas transportadoras que utilizam a energia proveniente da hidrólise do ATP para mover solutos contra um gradiente de concentração. Esses transportadores incluem: Na + K + ATPase; H + ATPase; H + K + ATPase; Ca +2 ATPase. Sistema transportador particularmente importante é o transporte ativo primário, que promove a reabsorção de íons sódio a partir do lúmen tubular, como explicitado pela fig. 12. basolateral, mantém a célula com uma baixa concentração de Na + e alta concentração de K +, estabelecendo um gradiente de concentração e um gradiente elétrico, por determinar um potencial de membrana de -70 mv, que facilitam a reabsorção do Na +. Resumindo: Difusão de Na+ para a célula tubular através da membrana apical Na + K + ATPase bombeia Na + através da membrana basolateral Reabsorção de Na+ pelos capilares peritubulares por ultrafiltração (movidos por um gradiente de pressões hidrostática e coloidosmótica) Transporte Ativo Secundário: No transporte ativo secundário, uma substância é movida a favor do seu gradiente eletroquímico, liberando energia para o transporte de outra substância contra seu gradiente eletroquímico. Observe a fig. 13. Note que, para manter o transporte ativo secundário funcionante, a Na + K + ATPase precisa manter a concentração de Na + baixa dentro da célula, bombeando Na + ativamente pela membrana basolateral. Esse mecanismo de transporte promove a reabsorção de glicose e aminoácidos, por exemplo. Figura 12 Observe que esse mecanismo envolve duas etapas. A primeira é a difusão de sódio, facilitada ou não, da região de maior concentração para a região de menor concentração, ou seja, do lúmen tubular para as células tubulares, via transcelular, ou diretamente para o interstício, via paracelular, e, a partir daí, para os capilares peritubulares. Você deve estar se perguntando onde está o envolvimento da Na + K + ATPase. A Na + K + ATPase, presente na membrana Figura 13 Pinocitose: O processo de pinocitose promove a reabsorção de proteínas no túbulo proximal, proteínas estas que aderem à borda em escova das células tubulares, são internalizadas e digeridas em aminoácidos. Trata-se de um tipo de transporte ativo por envolver gasto de energia. 7
8 Mecanismo Passivo de Reabsorção de Água: A água é reabsorvida por uma força osmótica, que causa sua difusão do meio de menor concentração de soluto (lúmen tubular) para o meio de maior concentração de soluto (interstício), e daí para os capilares peritubulares. O transporte de soluto, como explicitado anteriormente, do lúmen tubular para o interstício renal cria um gradiente que favorece a reabsorção de água. A reabsorção de água pode ser por via transcelular ou por via paracelular, através das junções oclusivas, que são relativamente permeáveis a água e pequenos íons (Na +, Cl -, K +, Ca +2, Mg +2 ). Mecanismo Passivo de Reabsorção de Cl - e Uréia: A reabsorção de Na + para o interstício causa um gradiente elétrico, que facilita a reabsorção passiva de Cl - pela via paracelular, de modo a manter o equilíbrio elétrico. A reabsorção de água também tende a concentrar íons Cl - no lúmen, o que também facilita sua reabsorção, por criar um gradiente de concentração. Da mesma maneira, a uréia é parcialmente reabsorvida por aumentar sua concentração luminal devido à reabsorção de água. Podemos concluir que nenhum mecanismo de reabsorção é totalmente passivo, visto que todos os mecanismos ditos passivos estão acoplados e dependentes da reabsorção ativa de Na +. Secreção Ativa Primária: Algumas substâncias, como o H+, podem ser secretadas diretamente no lúmen pela ação de bombas, que utilizam a energia liberada pela quebra do ATP em ADP para bombear soluto contra seu gradiente eletroquímico. Secreção Ativa Secundária: Na secreção ativa secundária, a secreção de determinada substância contra seu gradiente eletroquímico está acoplada a uma reabsorção de outra substância a favor de seu gradiente eletroquímico (contratransporte). O principal exemplo é o apresentado na fig. 14, que mostra a secreção de H + acoplada à reabsorção de Na +. Reabsorção e Secreção ao longo dos Túbulos Renais: - Túbulo Contornado Proximal: Características Gerais: o Células tubulares com metabolismo elevado e um grande número de mitocôndrias Energia para o transporte ativo de solutos; o Borda em escova na membrana apical (microvilos) Reabsorção tubular; o Junções oclusivas permeáveis à água e pequenos íons. Membrana Apical: o Co-transportadores de Na + /Glicose, Na + /AA Reabsorção de glicose, aminoácidos e Na + ; o Contratransportadores de Na + /H + Reabsorvem Na + e secretam H + ; o Difusão de CO 2 do lúmen tubular para as células tubulares Formação de H + (secretado 80-90%) e HCO - 3 (reabsorvido 80-90%); o Secreção de ácidos e bases orgânicos (sais biliares, oxalato, urato, catecolaminas), drogas e fármacos. Membrana Basolateral: o Na + K + ATPase Manter o gradiente eletroquímico de Na + e K + ; o Canais de Glicose Difusão facilitada de Glicose para o interstício; o Canais de Aminoácidos Difusão facilitada de aminoácidos para o interstício. Via Paracelular: o Reabsorção passiva de Na +, K+, Cl - e água Permeabilidade relativa das junções oclusivas. Balanço Geral: Reabsorção de toda a glicose e aminoácidos; 80-90% do HCO 3 - filtrado; e 65% do Na +, K +, Cl - e água. Além de 80-90% da secreção de H +, e secreção de ácidos e bases orgânicas. Figura 14 8 Figura 15
9 Observe na fig. 16, que não há alteração na osmolaridade no túbulo proximal, caracterizando a ocorrência de uma reabsorção isosmótica. A reabsorção ativa de solutos torna o interstício concentrado, assim, como as junções oclusivas são permeáveis à água, ocorre difusão de água do lúmen tubular para o interstício, estabelecendo um equilíbrio eletroquímico entre o líquido tubular e o interstício, e, por isso, mantendo a osmolaridade do líquido tubular. As substâncias HCO 3 -, glicose e aminoácidos são mais reabsorvidos do que a água, e, por isso, possuem sua concentração diminuída no líquido tubular. As substâncias creatinina e uréia, por sua vez, são menos reabsorvidas, ou não reabsorvidas, do que a água, e por isso têm sua concentração aumentada. - Segmento Ascendente Fino da Alça de Henle: Características Gerais: o Praticamente impermeável à água; o Pouco permeável a solutos. - Segmento Ascendente Espesso da Alça de Henle: Características Gerais: o Células tubulares com metabolismo elevado e um grande número de mitocôndrias Energia para o transporte ativo de solutos; o Borda em escova na membrana apical (microvilos) Reabsorção tubular; o Praticamente impermeável à água Líquido tubular torna-se hiposmótico (diluído). Figura 18 Figura 16 - Segmento Descendente Fino da Alça de Henle: Características Gerais: o Altamente permeável à água Reabsorção de 20% da água filtrada; o Impermeável a solutos Concentração do líquido tubular. Membrana Apical: o Co-transportadores de Na + /K + /2Cl - Reabsorção de Na +, K + e Cl - ; o Canais de Na + Entrada passiva de Na + ; o Canais de K+ Efluxo de K +, mantendo a concentração intracelular; o Contratransportadores de Na + /H + Reabsorvem Na + e secretam H + ; o Difusão de CO 2 do lúmen tubular para as células tubulares Formação de H + (secretado 10%) e HCO 3 - (reabsorvido 10%); o Reabsorção de considerável quantidade de Ca +2 e Mg +2. Membrana Basolateral: o Na + K + ATPase Manter o gradiente eletroquímico de Na + e K + ; o Canais de Potássio (K + ) Difusão facilitada de K + para o interstício; o Canais de Cloreto (Cl - ) Difusão facilitada de Cl - para o interstício. Figura 17 9
10 Via Paracelular: o Não há transporte paracelular Junções Oclusivas praticamente impermeáveis à água e pequenos íons. Balanço Geral: Reabsorção de 25% das cargas filtradas de Na +, K + e Cl - - ; 10% do HCO 3 filtrado; e grande quantidade de Ca +2 e Mg +2. Além de 10% da excreção de H +. Membrana Apical: o Co-transportadores de Na + / Cl - Reabsorção de Na + e Cl - ; o Reabsorção de Ca +2 e Mg +2. Membrana Basolateral: o Na + K + ATPase Manter o gradiente eletroquímico de Na + e K + ; o Canais de Cloreto (Cl - ) Difusão facilitada de Cl - para o interstício. Figura 21 Figura 19 - Túbulo Distal Inicial: Características Gerais: o Células tubulares com metabolismo elevado e um grande número de mitocôndrias Energia para o transporte ativo de solutos; o Borda em escova na membrana apical (microvilos) Reabsorção tubular; o Praticamente impermeável à água Líquido tubular torna-se hiposmótico (diluído); o Apresenta a Mácula Densa Parte do aparelho justaglomerular. Figura 20 Via Paracelular: o Não há transporte paracelular Junções Oclusivas praticamente impermeáveis à água e pequenos íons. Balanço Geral: Reabsorção de Na +, Cl -, Ca +2, Mg +2. A taxa de reabsorção de NaCl é importante na regulação da TFG pelo aparelho justaglomerular. - Túbulo Distal Final e Túbulo Coletor Cortical: A partir do túbulo distal final, a reabsorção e secreção tubular entram em seus trechos reguláveis por hormônios. O túbulo distal final e túbulo coletor cortical são caracterizados pela presença de dois tipos celulares com propriedades e funções distintas: as células principais e as células intercaladas. Células Principais: o Membrana Luminal Canais de Na + e K + Permitem o influxo de Na + e o efluxo de K + ; o Membrana Basolateral Na + K + ATPase Manter o gradiente eletroquímico de Na + e K + ; o Reabsorvem Na + e Cl -, e secretam K + ; o São susceptíveis à ação da Aldosterona. De maneira que, em situações de baixa concentração de Na + e/ou alta concentração de 10
11 K +, a aldosterona estimula a reabsorção de Na + e secreção de K +. E, em situações de alta concentração de Na + e/ou baixa concentração de K +, os baixos níveis de aldosterona diminuem a reabsorção de Na + e secreção de K +, aumentando, assim, a eliminação de Na + pela urina e diminuindo a eliminação de K + ; o Em ausência de ADH, são praticamente impermeáveis à água, mas, em presença de ADH, tornam-se permeáveis à água, pela exibição de aquaporinas na membrana luminal. Características Gerais: o Células tubulares com metabolismo baixo e um pequeno número de mitocôndrias; o A permeabilidade do ducto coletor medular à água depende do nível de ADH. Com níveis elevados de ADH, a água é reabsorvida avidamente para dentro da célula tubular, e daí para o interstício medular, reduzindo, dessa forma, o volume de urina e concentrando a maioria dos solutos na urina. Com níveis baixos, as células são relativamente impermeáveis; o É permeável à uréia, que é parcialmente reabsorvida, o que contribui para elevar a osmolaridade do interstício local. O aumento no ADH também aumenta a reabsorção de uréia, visto que esta se torna mais concentrada no líquido tubular; o Secreta avidamente H +, mesmo contra um gradiente de concentração de 1000 para 1, por uma H + ATPase e difunde-se mais facilmente para o interstício; o - Reabsorve HCO 3 paralelamente à secreção de H + ; o Reabsorve Na + e Cl - por mecanismos semelhantes aos do túbulo coletor cortical, também dependente de aldosterona. Figura 22 Células Intercaladas: o Secretam avidamente H +, mesmo contra um gradiente de concentração de 1000 para 1, por uma H + ATPase; o Reabsorvem HCO - 3 e K +. Balanço Geral: Reabsorção de NaCl e secreção de Cl- (dependente de aldosterona); reabsorção de água (dependente de ADH); e secreção de H + com reabsorção de HCO - 3. As células intercaladas também podem reabsorver K +. Figura 24 Regulação da Reabsorção e Secreção Tubulares: - Mecanismo Intrínseco de Controle da Reabsorção e Secreção Tubulares: Figura 23 - Ducto Coletor Medular: 11 É a capacidade de aumento na taxa de reabsorção em resposta a um aumento na taxa de filtração glomerular. O aumento na taxa de reabsorção é particularmente importante no túbulo proximal, evitando uma sobrecarga dos segmentos tubulares distais. Trata-se de uma linha de defesa complementar ao feedback tubuloglomerular, e independe de ação hormonal. O aumento na reabsorção em resposta ao aumento da TFG deve-se a alterações nas forças
12 hidrostáticas e coloidosmóticas entre os capilares peritubulares e o interstício. Observe, na fig. 25, os valores normais das forças hidrostáticas e coloidosmóticas, que determinam uma pressão líquida de reabsorção de +10 mmhg. Peptídio Natriurético Reabsorção de NaCl Paratormônio (PTH) Reabsorção de PO -3 4 ; Reabsorção de Ca +2 Aldosterona: Fatores que regulam a liberação de aldosterona: o Concentração de K + no LEC Aumenta amplamente a secreção de aldosterona; o Níveis de angiotensina II (Hipovolemia e hipotensão arterial) Aumenta amplamente a secreção de aldosterona; o Concentração de Na + Diminui sensivelmente a secreção de aldosterona; o ACTH liberado pela hipófise Aumenta sensivelmente a secreção de aldosterona. Figura 25 TFG Fração de filtração Concentração no plasma capilar Pressão coloidosmótica capilar ( c ) Reabsorção capilar peritubular Reabsorção = K f x (P if - if P c + c) Outros fatores, como os apresentados na tabela abaixo, podem influenciar na reabsorção capilar peritubular. A equação acima ajuda a entender as mudanças na reabsorção. Fatores que podem influenciar a Reabsorção Capilar Peritubular P c Reabsorção Ra P c Re P c Pressão Arterial P c c Reabsorção a (Pressão Coloidosmótica do Plasma) c Fração de Filtração c Reabsorção K f - Mecanismo Extrínseco de Controle da Reabsorção e Secreção Tubulares: Observe a tabela abaixo, que resume os principais hormônios que regulam a reabsorção e secreção tubulares: Hormônio Aldosterona Angiotensina II ADH Principais Efeitos Reabsorção de NaCl e água; Secreção de K + Reabsorção de NaCl e água; Secreção de H + Reabsorção de água Ações da aldosterona: o Reabsorção de Na + Retém Na + ; o Secreção de K + Elimina K + ; o Reabsorção de água Equilíbrio Osmótico; o Reabsorção de Cl - Equilíbrio elétrico; o Secreção de H + Elimina H +. Conseqüências: o Volemia e da Pressão Arterial Sem alterar a osmolaridade; o Concentração de K + no LEC Hipocalemia; o Concentração de H + no LEC Alcalose (leve). A aldosterona, hormônio cortical da adrenal, aumenta a reabsorção de NaCl e, conseqüentemente, a reabsorção osmótica de água, e aumenta a secreção de K +, atuando nas células principais do túbulo coletor cortical e no ducto coletor medular. Atua também nas células intercaladas, aumentando a secreção de H +, e, conseqüentemente, provocando leve alcalose. Esse hormônio estimula a atividade da Na + K + ATPase na membrana basolateral, mantendo uma alta concentração de K + e uma baixa concentração de Na + dentro da célula, permitindo a reabsorção de Na + e secreção de K + pela membrana apical, que se torna mais permeável a esses íons em presença de aldosterona. A reabsorção de Na + diminui sua excreção urinária, mas sua concentração no líquido extracelular pouco se altera, visto que sua reabsorção é acompanhada pela reabsorção osmótica de água. Portanto, é ineficiente em aumentar a osmolaridade do líquido extracelular, mas é muito eficiente em aumentar o volume sangüíneo e a pressão arterial. 12
13 Figura 26 Uma deficiência em aldosterona, como na Síndrome de Addison, provoca perda acentuada de Na + e água na urina, e acúmulo de K +, hipercalemia. No outro extremo, um excesso de aldosterona, como na Síndrome de Conn, promove retenção de Na + e depleção de K +, hipocalemia. o Estimula amplamente a secreção de aldosterona (efeito explicado anteriormente); o Estimula diretamente a reabsorção de Na + e secreção de H +, por estimular a atividade da Na + K + ATPase na membrana basolateral e estimular um trocador de Na + /H + na membrana apical, e conseqüente reabsorção de Cl - e água; o Contrai as arteríolas eferentes: Contrai as arteríolas eferentes P c Fluxo Sangüíneo Renal Reabsorção Tubular Fração de filtração c Figura 27 Angiotensina II: É formada em resposta à hipotensão arterial, causada pelo baixo volume de sangue circulante e baixa pressão arterial. Causa três efeitos principais, que visam restabelecer o volume adequado dos compartimentos de líquidos corporais: ADH (Vasopressina): É liberado pela neurohipófise. Atua aumentando a permeabilidade à água dos epitélios do túbulo contornado distal, túbulo coletor e ducto coletor. Apresenta, portanto, papel fundamental no controle do grau de diluição da urina. O ADH é fundamental no controle da osmolaridade dos líquidos corporais, que será explicado posteriormente nesse resumo. Vide fig. 28. ADH Receptor V 2 Ativa a Adenilato Ciclase AMPc Ativa PKA Deslocamento de aquaporinas para a membrana luminal Reabsorção de água Diurese 13
14 Peptídio Natriurético Atrial (ANF): Secretado por células dos átrios cardíacos em função da distensão atrial causada pela expansão do volume sangüíneo. Atua inibindo a reabsorção de NaCl e água, principalmente nos ductos coletores, aumentando, assim, a excreção urinária, o que auxilia o retorno do volume sangüíneo a valores normais. Vide fig. 29. Paratormônio (PTH): Produzido nas paratireóides, esse hormônio aumenta a calcemia, por aumentar a reabsorção de Ca +2 nos túbulos renais. Também atua -3 inibindo a reabsorção de PO 4 e estimulando a reabsorção de Mg +2. Vide fig. 30. Figura 30 - Mecanismos de Natriurese e Diurese Pressóricas: Figura 28 Um aumento no líquido extracelular aumenta o retorno venoso, aumentando o débito cardíaco e a pressão arterial. Com o aumento da pressão arterial temos uma maior perfusão renal, e, conseqüentemente, menor produção de renina e decorrente disto, menor formação de angiotensina II e liberação de aldosterona. Logo, ocorre menor estimulação à reabsorção de Na + pelos túbulos renais. Além disto, o líquido tubular passa mais rápido pelo néfron, o que também diminui a reabsorção de Na +. E este é o mecanismo de natriurese pressórica. Devido a menor reabsorção de Na +, ocorre uma maior perda de água na urina, causando a diurese pressórica. 4. Regulação da Osmolaridade: Figura 29 A vasopressina (ADH) é o hormônio responsável pelo controle da osmolaridade e a concentração de Na + plasmáticas. A vasopressina aumenta a reabsorção de água independentemente da reabsorção de soluto. Em resposta à elevada osmolaridade do líquido extracelular, a hipófise libera o ADH, que aumenta a permeabilidade dos túbulos distais e ductos coletores à água, pela exibição de aquaporinas na membrana luminal. Assim, ocorre uma diminuição no volume urinário, que não afeta a excreção renal de solutos. 14
15 Quando o LEC encontra-se hiposmótico, a hipófise diminui a liberação de ADH, diminuindo a permeabilidade dos túbulos distais e ductos coletores à água, o que resulta no aumento da diurese, com eliminação de urina mais diluída. Observe, na fig. 31, os efeitos da ingestão de 1 litro de água sobre a osmolaridade, o fluxo urinário e a excreção urinária de soluto, e note que não houve grande variação na quantidade de soluto excretado. Ramo descendente da alça de Henle (Osmolaridade mosm/l): Conforme o líquido descende pela alça de Henle, a medula renal hiperosmótica e a permeabilidade do epitélio à água promovem reabsorção de água, atingindo a mesma osmolaridade do interstício, concentrando o líquido tubular. Ramo ascendente da alça de Henle (Osmolaridade 100 mosm/l): Conforme o líquido ascende pela alça de Henle, ocorre reabsorção ávida de sódio, potássio e cloreto, e, como o epitélio é praticamente impermeável à água, o líquido tubular torna-se cada vez mais hiposmótico (diluído). Note que, até então, a urina encontra-se diluída a 100 mosm/l, e não houve atuação do ADH. Túbulo distal e Ductos coletores (Osmolaridade 50 mosm/l): Ocorre reabsorção adicional de NaCl, e, na ausência de ADH, não ocorre reabsorção de água, o que torna o líquido tubular ainda mais diluído. - Excreção de uma urina concentrada: Figura 31 - Excreção de uma urina diluída: Figura 33 Para a formação de uma urina concentrada são necessários um alto nível de ADH, que aumenta a permeabildade dos túbulos distais, e ductos coletores à água, e uma alta osmolaridade do interstício medular renal, que gera o gradiente osmótico de reabsorção de água. Figura 32 Túbulo proximal (Osmolaridade 300 mosm/l): Reabsorção isosmótica (água e solutos são reabsorvidos em proporções equivalentes). Túbulo distal e Ductos coletores (Osmolaridade 1200 mosm/l): Em presença de ADH, ocorre intensa reabsorção de água, o que pode concentrar a urina até 1200 mosm/l, osmolaridade do interstício medular. - Mecanismo de contracorrente e hiperosmolaridade intersticial renal: 15
16 O mecanismo de contracorrente depende da disposição anatômica peculiar das alças de Henle e dos vasa recta, e da alta concentração de solutos da medula renal. Os principais fatores que contribuem para o aumento da concentração de solutos na medula renal são: o Co-transporte 1-sódio/2-cloreto/1-potássio no ramo ascendente espesso da alça de Henle; o Transporte ativo de íons (Na + e Cl - ) dos ductos coletores para o interstício medular; o Difusão facilitada de uréia dos ductos coletores para o interstício medular; o Difusão de pequena quantidade de água dos ductos coletores para o interstício medular, em menor proporção que a reabsorção de solutos. Geração de um interstício medular renal hiperosmótico: -1- Admite-se que o líquido tubular apresenta concentração osmótica de 300 mosm/l; -2- Bombeamento ativo de soluto do lúmen tubular para o interstício medular, no ramo ascendente da alça de Henle, estabelece um gradiente osmótico de 200 mosm/l; -3- A concentração do interstício medular provoca osmose de água do lúmen tubular para o interstício medular no ramo descendente da alça de Henle, concentrando também o líquido tubular. O interstício não se torna mais diluído, pois a água é rapidamente reabsorvida pelos vasa recta; -4- O líquido tubular no ramo descendente da alça de Henle assume a mesma osmolaridade que a intersticial; -5- Mais soluto é bombeado no ramo ascendente da alça de Henle, tornando o líquido tubular mais diluído e o interstício mais concentrado, e restabelecendo gradiente osmótico de 200 mosm/l; -6- O líquido tubular no ramo descendente da alça de Henle assume a mesma osmolaridade que a intersticial; -7- Depois de repetidos ciclos de concentração do interstício medular, estabelece-se uma concentração hiperosmótica intersticial crescente da região justaglomerular para a região mais profunda da medula. Essa concentração hiperosmótica é de vital importância para a formação de uma urina concentrada. Contribuição da uréia para geração de um interstício medular hiperosmótico: Figura 35 Figura 34 A uréia contribui com cerca de 40-50% da osmolaridade do interstício da medula renal quando o rim está formando uma urina maximamente concentrada. A uréia é passivamente reabsorvida dos 16
17 ductos coletores medulares para o interstício. O gradiente osmótico de uréia, que permite a difusão, é estabelecido pelo aumento da concentração do líquido tubular durante a reabsorção de água nos túbulos coletores corticais, em presença de ADH. Assim, quando o líquido tubular chega aos ductos coletores medulares, a uréia é reabsorvida passivamente. Essa difusão é facilitada por transportadores de uréia, que são ativados em presença de ADH. Mesmo com a reabsorção, a concentração de uréia no líquido tubular continua alta, e grande quantidade de uréia é excretada na urina. Seguindo o mesmo raciocínio, quando há um excesso de água no corpo e baixos níveis de ADH, os ductos coletores medulares têm uma permeabilidade muito baixa à água e uréia, havendo maior excreção de uréia pela urina. Observe, na fig. 35, o mecanismo de recirculação da uréia. Note que a uréia reabsorvida nos ductos coletores medulares ajuda a manter a alta osmolaridade do interstício medular renal, contribuindo com cerca de 550 mosm/l, totalizando incríveis 1200 mosm/l de osmolaridade. A uréia reabsorvida recircula de volta ao líquido tubular na alça de Henle. Importância dos vasa recta na manutenção da hiperosmolaridade do interstício renal: do interstício, em parte pela perda de água para o interstício. Chegando às porções mais profundas da medula, o sangue apresenta osmolaridade de, até, 1200 mosm/l, semelhante àquela do interstício medular. Ao ascender, o processo inverso ocorre, e o sangue torna-se progressivamente menos concentrado pela entrada de água e saída de solutos nos vasa recta. O formato em U dos vasa recta minimizam a perda de soluto do interstício, mas não geram hiperosmolaridade. A hiperfiltração ocorre normalmente, e é através dela que ocorre a reabsorção de água e solutos provenientes do lúmen tubular. Os vasa recta, portanto, apenas retiram do interstício a quantidade de soluto reabsorvida a partir dos túbulos renais, sem alterar a hiperosmolaridade intersticial medular. 5. Regulação do Equilíbrio Ácido-Base: A regulação do equilíbrio ácido-base é de vital importância para a manutenção da homeostase. Esse equilíbrio é feito a partir da regulação precisa da concentração de H + nos líquidos corporais. Sua importância deve-se ao fato de que todos os sistemas de enzimas do corpo serem influenciadas pela concentração de H +. De maneira que, sutis mudanças na concentração de H + são suficientes para alterar praticamente todas as funções celulares corporais. É costume expressar a concentração de H + em uma escala logarítmica, usando unidades de ph. Observe, na tabela abaixo, os valores de ph e [H + ] normais para os diversos compartimentos líquidos corporais: Figura 36 Os vasa recta são responsáveis pelo mecanismo de troca por contracorrente, como explicitado pela fig. 36. À medida que o sangue desce na medula em direção às papilas, ele se torna progressivamente mais concentrado, em parte pelo ganho de solutos a partir 17 Compartimento Concentração de H+ ph (meq/l) Líquido Extracelular Sangue arterial 4,0 x ,40 Sangue venoso 4,5 x ,35 Líquido Intersticial 4,0 x ,40 Líquido Intracelular 1 x 10-3 a 4 x ,0 a 7,4 Urina 3 x 10-2 a 1 x ,5 a 8,0 HCl gástrico 160 0,8 Obs.: Note que o sangue venoso é levemente mais ácido que o sangue arterial. Essa maior acidez deve-se às quantidades extras de CO 2, presentes no sangue venoso, que formam H 2 CO 3, que se dissocia liberando H +. As duas alterações primárias que podem ocorrer com a [H+] são: o Alcalose: Remoção excessiva de H+ dos líquidos corporais; o Acidose: Adição excessiva de H+ nos líquidos corporais.
18 Para evitar essas alterações, o organismo dispõe de mecanismos de controle, que compõem três linhas de defesa contra alterações no equilíbrio ácido-base. São eles: o Sistemas de tamponamento; o Controle Respiratório; o Controle Renal. Os sistemas-tampão, primeira linha de defesa, agem em uma fração de segundo para minimizar alterações, sem eliminar ou acrescentar íons H + ao corpo. A segunda linha de defesa, o controle respiratório, age em questão de minutos eliminando o CO 2 em excesso (acidose), ou retendo o CO 2 (alcalose). Como esses mecanismos não eliminam o excesso de ácido ou de base, uma terceira linha de defesa, o controle renal, que compõe uma resposta mais lenta, completa a compensação e reestabiliza o equilíbrio ácido-base, quando em condições normais de funcionamento. Tamponamento Sangüíneo: - Funcionamento de um tampão: O tampão é formado por um par conjugado: um ácido fraco e sua base conjugada. Pelo exemplo, quando a [H + ] aumenta, o equilíbrio é deslocado para a esquerda, consumindo o H + em excesso, e, conseqüentemente, mantendo o ph. Quando a [H + ] diminui, o equilíbrio é deslocado para a direita, maior quantidade de ácido fraco dissocia-se, liberando H + para manter o ph inalterada. A eficiência de um tampão depende de sua faixa de tamponamento, que é de 1 unidade em relação ao seu pka, e sua concentração na solução. Ex.: Um tampão de ácido fraco, com pka = 6,8, tem uma faixa de tamponamento entre 5,8 7,8 de ph sangüíneo. Os principais tampões biológicos do líquido extracelular, em ordem de importância, são: tampão de bicarbonato, tampão de fosfato e o tampão de proteínas. Princípio Isoídrico: Todos os tampões em uma solução comum estão em equilíbrio com a mesma concentração de H+, logo, sempre que houver uma mudança na [H+] do LEC, o equilíbrio de todos os sistemas-tampão mudam concomitantemente. - Sistema-tampão do Fosfato: O sistema-tampão do fosfato não é tão importante como tampão do LEC, mas apresenta particular importância no tamponamento do líquido tubular renal e do líquido intracelular. - Os elementos do sistema-tampão são: H 2 PO 4 (ácido fraco) e HPO -2 4 (base conjugada). - H 2 PO 4 H + + HPO -2 4 pk=6,8 Com o acréscimo de um ácido forte, ocorre aumento na concentração de H +, o que desloca a reação para a esquerda buscando manter constante a [H + ]. Com o acréscimo de uma base forte, ocorre consumo de H + e sua conseqüente queda, o que desloca a reação para a direita, havendo maior dissociação do H 2 PO - 4, e maior liberação de H +, mantendo o ph. A pouca eficiência desse sistema-tampão no LEC não se deve a sua faixa de tamponamento, que é relativamente próxima do ph fisiológico de 7,4, mas deve-se a sua baixa concentração no LEC. - Tamponamento Protéico: As proteínas podem atuar como tampões, mas sua importância maior está no tamponamento intracelular, onde se encontra em maior concentração. Proteínas séricas com relativa importância no tamponamento sangüíneo são a albumina e a hemoglobina, que apresentam resíduos de histidina, com atividade tampão. Outro fator que contribui para a atividade protéica no tamponamento intracelular é seu pk bem próxima de 7,4. - Sistema-tampão do Bicarbonato: O sistema-tampão do bicarbonato tem duas propriedades peculiares que tornam sua operação diferente dos tampões típicos: o ácido do sistematampão bicarbonato é o CO 2 ; e, por se tratar de uma substância volátil, ele pode ser eliminado rapidamente do corpo, alterando as propriedades do tampão. O resultado disso é que, como veremos a seguir, algumas regras de sistemas-tampão fechados não se aplicam ao tampão do bicarbonato, que é um sistema-tampão aberto. O sistema-tampão do bicarbonato é o principal tampão sangüíneo e a chave para o entendimento do equilíbrio ácido-base, portanto iremos estudá-lo em maiores detalhes. O tampão é formado da seguinte maneira: 18 pk= 6,1
19 Funcionamento do tampão: Note, pela equação do equilíbrio, que a adição de um ácido forte, que aumente a [H + ], desloca o equilíbrio para a esquerda, no sentido de formação de CO 2. O CO 2 em excesso estimula a respiração, eliminando-o do LEC. A adição de uma base forte consome H +, deslocando o equilíbrio para a direita, no sentido de formação de H + e HCO - 3. O resultado, portanto, é uma tendência de os níveis de CO 2 no sangue diminuírem, o que diminui a taxa de expiração de CO 2. O aumento do - HCO 3 é compensado pelo aumento de sua excreção renal. Assim, o sistema-tampão depende do controle respiratório e renal para manter o equilíbrio ácidobase. Eficiência do tampão: Sendo a [CO 2 ] proporcional a sua pressão parcial, e admitindo-se um coeficiente de solubilidade de 0,03, a equação de Henderson-Hasselbach para esse sistema-tampão torna-se: ph = pk + log [base conjugada]/[ácido fraco] ph = 6,1 + log [HCO 3 - ]/[CO 2 ] ph = 6,1 + log [HCO 3 - ]/0,03.pCO 2 rins, o que aumenta a eficiência do tampão, e permite que ele opere eficientemente mesmo fora de sua faixa de tamponamento. Assim, a adição de um ácido forte, causa a formação de um ácido fraco pelo sistema-tampão, o CO 2, que é rapidamente eliminado pela respiração, mantendo a razão [base conjugada]/[ácido fraco] da equação de Henderson-Hasselbach mais alta do que o esperado, prevenindo a acidose, e permitindo o funcionamento do tampão bem próximo de sua capacidade máxima. Se a respiração não for capaz de fazer esse ajuste, pco 2 muda muito e o sistema bicarbonato seria relativamente ineficiente, em concordância com o comportamento previsto pelo equilíbrio químico. Controle Respiratório: A segunda linha de defesa contra distúrbios acidobásicos é o controle da concentração de CO 2 no LEC pelos pulmões. Um aumento na freqüência respiratória, pelo bulbo, aumenta a eliminação de CO 2, reduzindo a concentração de H +, e prevenindo a ocorrência de acidose. Em contrapartida, a menor ventilação aumenta o CO 2, elevando a [H + ] no LEC, e prevenindo a alcalose. Hipoventilação CO 2 H 2 CO 3 H + ph Hiperventilação CO 2 H 2 CO 3 H + ph Mudanças na pco 2 são causadas pelo metabolismo tecidual, com aumento ou queda na produção de CO 2, ou na produção de H +. Quimiorreceptores detectam alterações na pressão parcial de CO 2 e na concentração de H +, alterando a freqüência respiratória. pco 2 / [H+] Sinais aferente ao Bulbo Sinais eferentes Hiperventilação ( FR) Figura 37 Observe a fig. 37, que mostra a Curva de titulação do sistema-tampão do bicarbonato. Note que o ph fisiológico de 7,4 está fora da faixa de tamponamento desse sistema-tampão (5,1-7,1). Logo, teoricamente, o sistema-tampão do bicarbonato deveria ser ineficiente em manter o ph próximo da normalidade. Isso seria verdade se o sistema-tampão do bicarbonato fosse fechado, mas trata-se de um sistema aberto, que permite a eliminação do CO 2 e do - HCO 3 em excesso, respectivamente pelos pulmões e pco 2 / [H+] Sinais aferente ao Bulbo Sinais eferentes Hipoventilação ( FR) A fig. 38 mostra o efeito do ph sangüíneo sobre a taxa de ventilação alveolar. O gráfico comprova que, em situações de acidose a freqüência respiratória aumenta, buscando eliminar CO 2, e em situações de alcalose a freqüência respiratória diminui, buscando reter CO 2. Note que, em valores altos de ph, a alteração na freqüência cardíaca é bem menor do que nos valores baixos de ph. Assim, a compensação respiratória é mais efetiva em prevenir a acidose. Essa limitação, na queda da freqüência respiratória em situações de alcalose, é um mecanismo de segurança 19
20 contra a hipóxia, visto que, com a diminuição da freqüência respiratória, diminui também a po 2, o que poderia ser danoso ao organismo. produzem novo bicarbonato, que é acrescentado ao LEC, o que reduz a [H + ] para os níveis normais. Logo, são três os mecanismos renais que regulam a [H + ] no LEC: o Secreção de H + ; o Reabsorção de HCO 3 - ; o Produção de novo HCO 3 -. Figura 38 O controle respiratório, assim como o tamponamento, não retorna a [H + ] perfeitamente de volta ao normal. A compensação total só é possível com a eliminação do excesso de ácido ou excesso de base pelos rins. Controle Renal: Os rins compõem a terceira linha de defesa contra o desequilíbrio acidobásico. Eles controlam o equilíbrio ácido-base ao excretar urina ácida ou básica. A excreção de urina ácida reduz a quantidade de ácido no LEC, enquanto a excreção de urina básica remove base do LEC. O mecanismo global pelo qual os rins excretam urina ácida depende da quantidade de HCO - 3 filtrada e não reabsorvida, e da quantidade de H + secretada no lúmen tubular. Se for excretado mais H + do que HCO - 3, haverá uma perda líquida de ácido do LEC. Se for - excretado mais HCO 3 do que H +, haverá uma perda líquida de base. A produção de bases pelo metabolismo normal é menor do que a produção de ácidos, logo, normalmente, a urina excretada é ácida, como mecanismo para evitar acidose metabólica. Sob condições normais, quase todo o bicarbonato filtrado é reabsorvido dos túbulos. Na alcalose, os rins não conseguem reabsorver todo o bicarbonato filtrado, aumentando, assim, a excreção de bicarbonato. Como o HCO - 3 normalmente tampona o H + no LEC, essa perda de bicarbonato significa o mesmo que acrescentar H + ao LEC. Logo, a [H + ] é elevada e retorna aos níveis normais. Na acidose, os rins não excretam HCO - 3 na urina, mas reabsorvem todo o bicarbonato filtrado e 20 - Secreção de H + e Reabsorção de HCO 3 - : A secreção de H + - e Reabsorção de HCO 3 ocorrem praticamente em todas as partes dos túbulos renais, exceto nos ramos descendente e ascendente finos da alça de Henle. Para cada HCO - 3 reabsorvido, um H + precisa ser secretado, havendo uma interdependência dos processos. - Cerca de 80-90% da reabsorção de HCO 3 e secreção de H + ocorre no túbulo proximal. No ramo ascendente espesso da alça de Henle, outros 10% do bicarbonato filtrado são reabsorvidos, e o restante da reabsorção se dá no túbulo distal e ductos coletores. Observe, na fig. 39, o mecanismo celular de secreção de H + e reabsorção de HCO - 3, que ocorre no túbulo proximal, ramo ascendente espesso da alça de Henle, e início do túbulo distal. Por esse mecanismo, o H + é secretado por transporte ativo secundário, propiciado pelo influxo de Na + a favor de seu gradiente, que é mantido pela Na + K + ATPase da membrana basolateral. O H + reage com o HCO - 3, formando o H 2 CO 3, que rapidamente dissocia-se em CO 2 e H 2 O. O CO 2 difunde-se para o interior da célula, onde reage com água, pela ação da enzima anidrase carbônica, formando H 2 CO 3, que se ioniza em HCO - 3, que é reabsorvido pelos capilares peritubulares, e H +, que é secretado no lúmen tubular. - Note que o HCO 3 apenas sofreu uma reciclagem, ou seja, não se trata de um novo bicarbonato. Portanto, esse mecanismo não gera novo bicarbonato, apenas reabsorve o filtrado. Observe, também, que o H + secretado reage com o HCO - 3 e forma água. Logo, esse mecanismo não resulta na secreção líquida de H +. Nos túbulos distais e ductos coletores, há um transporte ativo primário, através de uma H + ATPase, que usa energia proveniente da quebra do ATP para bombear o H + contra seu gradiente eletroquímico. Esse mecanismo ocorre nas células intercaladas. Observe, na fig. 40, o mecanismo de secreção ativa primária de H +. O CO 2 reage com água, pela ação da anidrase carbônica, formando H + e HCO - 3. O HCO - 3 é reabsorvido pelos capilares peritubulares, e o H + é secretado por uma ATPase. Note que o transporte do HCO - 3 para o líquido intersticial é feito por um trocador que permite o influxo de cloreto na célula. Esse mecanismo é particularmente importante para a formação de uma urina muito ácida.
21 Figura 39 Figura 41 Figura 40 - Secreção do excesso de H+ e produção de novo bicarbonato: Em situações de acidose, a quantidade de H + que precisa ser secretada é maior do que a quantidade de HCO - 3 que precisa ser reabsorvidas. Nessas situações, o ph urinário já atingiu seu valor mínimo de 4,5, e, no entanto, a secreção de H + precisa ser aumentada para corrigir a acidose. A excreção de quantidades aumentadas de H + na urina é feita basicamente combinando-se o H + com tampões no líquido tubular. Os tampões mais importantes são o tampão de fosfato e o tampão de amônia. Normalmente, o H + encontra-se titulado no líquido tubular com o bicarbonato. Mas quando há um excesso de H +, esse excesso é titulado por outros tampões que não o HCO - 3. Note, pela fig. 41, que há - formação de HCO 3 dentro da célula tubular, paralelamente à secreção de H +. Esse HCO - 3 formado é um novo bicarbonato, visto que se origina do CO 2 proveniente do interstício, e não proveniente do lúmen tubular. Logo, na acidose, além de haver uma reabsorção de todo o bicarbonato, novo bicarbonato é formado, contribuindo para retornar a concentração de H + no LEC aos seus valores normais. 21 Sistema-tampão de fosfato: O sistema-tampão de fosfato, já apresentado anteriormente, é muito mais eficiente como um tampão tubular do que como um tampão de LEC. Isso se deve ao seu pk, de aproximadamente 6,8, mais próximo do ph urinário, e sua maior concentração na urina, devido à reabsorção de água do líquido tubular. Nesse sistema-tampão, o excesso de H + secretado por transporte ativo secundário, dependente do contratransporte passivo de sódio, combina-se com HPO -2 4 para formar H 2 PO - 4, que é eliminado na urina. Para a formação intracelular do H +, a enzima anidrase carbônica formou ácido carbônico a partir de água e CO 2, proveniente do interstício. Esse processo forma, além do H +, o íon HCO - 3, que é absorvido pelos capilares peritubulares, e representa um ganho líquido de HCO - 3, visto que não provém do líquido tubular. Sob condições normais, grande parte do fosfato filtrado é reabsorvida e apenas pequena parte fica disponível para tamponar H +. Portanto, grande parte do tamponamento do H + em excesso no líquido tubular durante a acidose se dá através do sistema-tampão de amônia. Sistema-tampão de amônia: Em termos quantitativos, é ainda mais importante do que o sistema-tampão de fosfato. É composto pela amônia (NH 3 ) e pelo íon amônio (NH + 4 ). O íon amônio chega às células tubulares na forma de glutamina, formada pelo metabolismo dos aminoácidos no fígado. As moléculas de glutamina formam, cada uma, duas moléculas de NH + 4 e duas moléculas de HCO - 3. O NH + 4 é secretado por contratransporte em troca de Na +, que é reabsorvido. E o HCO - 3 é transportado pela membrana basolateral junto com o Na + reabsorvido, e são captados pelos capilares peritubulares. O HCO - 3 gerado por este processo constitui um novo bicarbonato. Esse mecanismo funciona no túbulo proximal, no ramo ascendente espesso da alça de Henle, e no túbulo distal, e pode ser observado na fig. 42.
22 Outro mecanismo de secreção de amônio é encontrado nos túbulos coletores, como mostrado na fig. 43. O H + secretado, por uma H + ATPase, para o lúmen combina-se com a amônia, que sai da célula por difusão. O NH 4 + formado é, então, eliminado na urina. Note, mais uma vez, que o processo forma novo bicarbonato, que é adicionado ao sangue. Figura 42 Figura 43 Distúrbios Acidobásicos: Para o estudo dos distúrbios acidobásicos, vamos relembrar a equação de Henderson-Hasselbach: ph = pk + log [base conjugada]/[ácido fraco] ph = 6,1 + log [HCO 3 - ]/[CO 2 ] ph = 6,1 + log [HCO 3 - ]/0,03.pCO 2 Por essa equação, podemos constatar que o ph - diminui quando a proporção de HCO 3 para CO 2 diminui, fenômeno chamado de acidose. Quando a proporção de HCO - 3 para CO2 aumenta, o ph também aumenta, fenômeno chamado de alcalose. A tabela abaixo resume as alterações encontradas nos distúrbios acidobásicos, que serão discutidos a seguir. ph H + pco 2 - HCO 3 Normal 7,4 40 meq/l 40 mmhg 24 meq/l Acidose respiratória Alcalose respiratória Acidose metabólica Alcalose metabólica Acidose respiratória: A acidose respiratória é conseqüente de condições patológicas que comprometem os centros respiratórios ou que diminuem a capacidade pulmonar de eliminar CO 2. O problema primário é o aumento na pco 2, que causa um quadro de acidose. O excesso de H +, nos túbulos - renais, causa reabsorção completa do HCO 3 e ainda deixa H + disponível para combinar-se com os tampões de amônia e fosfato, formando bicarbonato novo. Essa resposta compensatória aumenta o HCO - 3 no plasma, compensando o aumento na pco 2, e contribuindo, assim, para o retorno do ph plasmático ao normal. Acidose metabólica: Trata-se de todos os outros tipos de acidose não causadas por excesso de CO 2. O problema primário é a queda na concentração de bicarbonato, consumido pela acidose. As compensações primárias incluem aumento na freqüência respiratória, que reduz a pco 2, e a compensação renal, que, ao acrescentar novo bicarbonato ao LEC, contribui para minimizar a queda inicial na [HCO - 3 ] no LEC. Alcalose respiratória: A alcalose respiratória é causada por hiperventilação pulmonar, sendo o problema primário uma queda na pco 2. A queda na pco 2 diminui a [H + ], com menor queda na [HCO 3 - ], causando um excesso de álcali, e, conseqüentemente, aumento do ph. A taxa de secreção de H + pelos túbulos renais é diminuída, e o excesso de HCO 3 -, que só é reabsorvido junto com a secreção de H +, é eliminado na urina, resultando em uma queda na [HCO 3 - ] e correção da alcalose. Alcalose metabólica: A alcalose metabólica é causada por aumento na [HCO - 3 ] e queda na [H + ]. A compensação respiratória é uma redução na freqüência respiratória, que aumenta a pco 2, aumentando a concentração de H + e HCO - 3. Por [HCO - 3 ], a compensação respiratória seria insuficiente 22
23 para reverter a alcalose, e, então, os rins diminuem a secreção de H +, o que aumenta a excreção de HCO 3 - na urina, compensando o aumento inicial na [HCO 3 - ]. 6. Doenças Renais: As doenças renais podem ser divididas em duas categorias principais: insuficiência renal aguda, em que os rins param de funcionar abruptamente, por completo ou quase por completo, podendo eventualmente recuperar uma função quase normal; e insuficiência renal crônica, em que ocorre perda progressiva da função de cada vez mais néfrons, diminuindo gradualmente a função renal global. Insuficiência Renal Aguda: A insuficiência renal aguda pode resultar da diminuição do suprimento sangüíneo para os rins, em conseqüência de insuficiência cardíaca com redução do débito cardíaco e pressão arterial baixa ou condições associadas como a hemorragia grave. A insuficiência renal aguda intra-renal resulta de anormalidades no próprio rim, incluindo as que afetam os vasos sanguíneos, glomérulos ou túbulos. A glomerulonefrite aguda é um tipo de insuficiência renal aguda intra-renal geralmente provocada por uma reação imune anormal que lesa os glomérulos. A insuficiência renal aguda pós-renal refere-se à obstrução do sistema coletor urinário em qualquer ponto, desde os cálices até a saída da bexiga. As causas mais importantes de obstrução do trato urinário fora dos rins incluem cálculos renais produzidos pela precipitação de cálcio, urato ou cistina. Insuficiência Renal Crônica: A insuficiência renal crônica resulta da perda irreversível de grande número de néfrons funcionantes. Em geral, pode ocorrer em conseqüência de distúrbios dos vasos sanguíneos, glomérulos, túbulos, interstício renal e trato urinário inferior. Em muitos casos, a insuficiência renal crônica pode evoluir para insuficiência renal terminal, na qual o indivíduo necessita de tratamento com rim artificial ou transplante de rim natural para sobreviver. Recentemente, o diabetes melito e a hipertensão passaram a ser reconhecidos como as principais causas de insuficiência renal terminal. A perda de néfrons funcionais exige que os néfrons sobreviventes excretem mais água e solutos. Os principais efeitos da insuficiência renal incluem: edema generalizado decorrente da retenção de água e sal, acidose resultante da incapacidade de os rins eliminarem produtos ácidos normais, concentração elevada de nitrogênio não-protéico sobretudo uréia, creatinina e ácido úrico em decorrência da incapacidade de o organismo excretar os produtos metabólicos finais das proteínas. Esta condição global é denominada uremia devido à elevada concentração de uréia nos líquidos corporais. Os pacientes com insuficiência renal crônica quase sempre desenvolvem anemia provocada por secreção diminuída de eritropoetina, que estimula a medula óssea a produzir hemácias. 7. Diuréticos: Os diuréticos são uma família de drogas que promove a formação de urina. São usados para reduzir o acúmulo de água ou edema como também para tratar a hipertensão arterial, cirrose, e insuficiência cardíaca. Os diuréticos são classificados como excretores de K + se promoverem a perda de K + na urina, ou como poupadores de K + se promoverem a sua retenção nas células. O objetivo terapêutico dos diuréticos é reduzir o volume de líquido extracelular (LEC); para que isso aconteça, a quantidade de NaCl que sai deve exceder a quantidade de NaCl que entra. O uso de fármacos como diuréticos implica no aumento da excreção de água e de solutos, ao contrário da diurese por alta ingestão de água que excreta apenas água a mais do normal. Todos os diuréticos agem inibindo a reabsorção de Na + no néfron, causando assim uma Natriurese. Os diuréticos agem sobre sistemas de transporte específicos. Atuam a partir da luz do néfron. Eles chegam aí pela filtração e pela secreção. O efeito do diurético depende do volume do LEC. Quando o LEC diminui, a filtração glomerular diminui diminuindo assim a filtração de Na +. Por outro lado, há um aumento da reabsorção de Na + no túbulo proximal. Logo, o efeito de um diurético que age no túbulo distal seria ineficiente, havendo então uma natriurese menor do que com um volume de LEC normal. o o o o o Local de ação dos diuréticos (Vide fig.44): diuréticos osmóticos: túbulo proximal e alça descendente de Henle; inibidor da anidrase carbônica: túbulo proximal; diuréticos de alça: ramo ascendente espesso da alça de Henle; diuréticos tiazídicos: parte proximal do túbulo distal; diuréticos poupadores de K + : parte distal do túbulo distal e tubo coletor cortical. 23
24 Figura 44 Mecanismo de ação dos diuréticos: Diuréticos osmóticos: Alteram as forças osmóticas ao longo do néfron inibindo a reabsorção de solutos e água. Quando presente em altas concentrações, a glicose (diabetes melito) e a uréia (uremia) também podem agir como diuréticos osmóticos. Eles chegam ao túbulo por filtração glomerular e são pouco ou nada reabsorvidos. Eles alteram a reabsorção em segmentos muito permeáveis à água, como o túbulo proximal e o ramo descendente da alça de Henle, diminuindo a reabsorção de água. Exemplo: Mannitol. Inibidores da anidrase carbônica: Inibem a reabsorção de Na + impedindo a ação da anidrase carbônica. Esta enzima, que é majoritariamente inibida no túbulo proximal, normalmente facilita a formação de H + e HCO - 3 a partir de CO 2 e H 2 O. Quando o H + sai para o túbulo, ele permite a troca com Na + para dentro da célula, logo, inibindo a anidrase, impede-se a reabsorção de Na + junto à secreção de H +. Assim, esse diurético causa um aumento na excreção de HCO - 3, K + e água. Toxicidade: causa acidose metabólica pela perda de bicarbonato e hipocalemia. Exemplo: acetozolamide. Diuréticos de Alça: Atuam bloqueando o transportador de Na + /2Cl - /K + da membrana apical das células tubulares do ramo ascendente espesso alça de Henle. Desta forma, não só eles bloqueiam a entrada de Na + na célula como também interrompem o mecanismo de contracorrente da medula renal, diminuindo a capacidade do rim de concentrar ou diluir a urina. Há uma diminuição da osmolaridade da medula, diminuindo a reabsorção de água. É o diurético mais potente de todos. 24 Toxicidade: hipocalemia, perda de Ca +2 e de Mg +2, alcalose metabólica. Exemplo: furosemida, bumetanide. Diuréticos tiazídicos: Agem inibindo a reabsorção de Na + na parte proximal do túbulo distal, bloqueando o transportador de NaCl na membrana apical destas células. Exemplo: hidroclorotiazida e metalazone. Diuréticos poupadores de potássio: Esses diuréticos são usados pra evitar a hipocalemia que geralmente acompanha o uso dos outros diuréticos. Atuam nos locais de secreção de potássio (porção distal do túbulo distal e ducto coletor cortical). Como o seu nome indica, ele inibe a secreção de potássio nestas áreas do néfron. Existem dois mecanismos de ação: um é antagonista da ação da aldosterona no ducto coletor principal, outro bloqueia a entrada de Na + pelos transportadores de Na + -K +. Exemplo: Espironolactona Classificação dos diuréticos e seus mecanismos de ação Agente Mecanismo Diurético poupador de potássio espironolactone, amiloride, triamterene) Água Etanol (e.g., Inibidor da anidrase carbônica acetazolamide, dorzolamide) Diurético de alça (e.g., (e.g., furosemida, bumetanide, ethacrynic acid) Tiazidícos hydrochlorothiazide, bendroflumethiazide) (e.g., Diuréticos osmóticos (e.g., mannitol, glicose) o Inibição da troca de Na + K + no tubo coletor o Inibição da ação da aldosterona Inibe a secreção de ADH Inibe a secreção de ADH Inibe a secreção de H + resultando na excreção de Na + e de K + Inibe o co-transportador Na + /2Cl - /K + no ramo ascendente espesso da alça de Henle Inibe a reabsorção de Na + e Cl - no túbulo distal Promove diurese osmótica
Reabsorção tubular. substâncias. reabsorção tubular.
 Reabsorção tubular Tanto a filtração glomerular quanto a reabsorção tubular ocorrem em muito maior escala do que a excreção da maioria das substâncias. Reabsorção tubular é altamente seletiva. Como a filtração
Reabsorção tubular Tanto a filtração glomerular quanto a reabsorção tubular ocorrem em muito maior escala do que a excreção da maioria das substâncias. Reabsorção tubular é altamente seletiva. Como a filtração
Anatomia funcional do rim Função renal
 Anatomia funcional do rim Função renal Ganho Balanço diário Perda Ingestão Equilíbrio osmótico Bebidas e comidas Suor Pulmões Ingestão Metabolismo Metabolismo Urina Fezes Perdas Fluido extracelular Fluido
Anatomia funcional do rim Função renal Ganho Balanço diário Perda Ingestão Equilíbrio osmótico Bebidas e comidas Suor Pulmões Ingestão Metabolismo Metabolismo Urina Fezes Perdas Fluido extracelular Fluido
Fisiologia do Sistema Urinário
 Sistema Urinário Fisiologia do Sistema Urinário Funções do sistema urinário Anatomia fisiológica do aparelho urinário Formação de urina pelos rins Filtração glomerular Reabsorção e secreção tubular Equilíbrio
Sistema Urinário Fisiologia do Sistema Urinário Funções do sistema urinário Anatomia fisiológica do aparelho urinário Formação de urina pelos rins Filtração glomerular Reabsorção e secreção tubular Equilíbrio
artéria renal arteríola aferente capilares glomerulares artéria renal capilares glomerulares veia renal
 FUNÇÕES DOS RINS Controle da osmolaridade dos fluidos corporais Regulação do volume dos fluidos corporais (controle a longo prazo da pressão arterial) Regulação da concentração de eletrólitos: Na +, K
FUNÇÕES DOS RINS Controle da osmolaridade dos fluidos corporais Regulação do volume dos fluidos corporais (controle a longo prazo da pressão arterial) Regulação da concentração de eletrólitos: Na +, K
artéria renal arteríola aferente capilares glomerulares artéria renal capilares glomerulares veia renal
 FUNÇÕES DOS RINS Controle da osmolaridade dos fluidos corporais Regulação do volume dos fluidos corporais (controle a longo prazo da pressão arterial) Regulação da concentração de eletrólitos: Na +, K
FUNÇÕES DOS RINS Controle da osmolaridade dos fluidos corporais Regulação do volume dos fluidos corporais (controle a longo prazo da pressão arterial) Regulação da concentração de eletrólitos: Na +, K
Fisiologia do Sistema Urinário
 Sistema Urinário Fisiologia do Sistema Urinário Funções do sistema urinário Anatomia fisiológica do aparelho urinário Formação de urina pelos rins Filtração glomerular Reabsorção e secreção tubular Funções:
Sistema Urinário Fisiologia do Sistema Urinário Funções do sistema urinário Anatomia fisiológica do aparelho urinário Formação de urina pelos rins Filtração glomerular Reabsorção e secreção tubular Funções:
artéria renal arteríola aferente capilares glomerulares artéria renal capilares glomerulares veia renal
 FUNÇÕES DOS RINS Controle da osmolaridade dos fluidos corporais Regulação do volume dos fluidos corporais (controle a longo prazo da pressão arterial) Regulação da concentração de eletrólitos: Na +, K
FUNÇÕES DOS RINS Controle da osmolaridade dos fluidos corporais Regulação do volume dos fluidos corporais (controle a longo prazo da pressão arterial) Regulação da concentração de eletrólitos: Na +, K
Biofísica renal. Estrutura e função dos rins
 Biofísica renal Estrutura e função dos rins Múltiplas funções do sistema renal Regulação do balanço hídrico e eletrolítico (volume e osmolaridade) Regulação do equilíbrio ácidobásico (ph) Excreção de produtos
Biofísica renal Estrutura e função dos rins Múltiplas funções do sistema renal Regulação do balanço hídrico e eletrolítico (volume e osmolaridade) Regulação do equilíbrio ácidobásico (ph) Excreção de produtos
Fisiologia Humana. Prof. Alberto Ferreira Donatti
 Fisiologia Humana Prof. Alberto Ferreira Donatti Fisiologia Renal Elementos da Função Renal Elementos da Função Renal I - Aspectos Gerais Os rins são órgãos excretores e reguladores. Excreção pela excreção
Fisiologia Humana Prof. Alberto Ferreira Donatti Fisiologia Renal Elementos da Função Renal Elementos da Função Renal I - Aspectos Gerais Os rins são órgãos excretores e reguladores. Excreção pela excreção
FISIOLOGIA RENAL E SISTEMA EXCRETOR
 FISIOLOGIA RENAL E SISTEMA EXCRETOR Adaptação ao meio Se um animal viver na terra, na água salgada ou na água doce. Controlar o volume e a composição entre os líquidos corporais e o ambiente externo (balanço
FISIOLOGIA RENAL E SISTEMA EXCRETOR Adaptação ao meio Se um animal viver na terra, na água salgada ou na água doce. Controlar o volume e a composição entre os líquidos corporais e o ambiente externo (balanço
26/10/2018. A osmolaridade pode ser entendida como a proporção entre solutos e água de uma solução.
 COMPOSIÇÃO IÔNICA DOS LÍQUIDOS CORPORAIS HUMANOS Soluto Líquido extracelular Líquido intracelular Na + (meq/l) 145 12 K + (meq/l) 4 150 Ca 2+ (meq/l) 5 0,001 Cl - (meq/l) 105 5 HCO 3- (meq/l) 25 12 Pi
COMPOSIÇÃO IÔNICA DOS LÍQUIDOS CORPORAIS HUMANOS Soluto Líquido extracelular Líquido intracelular Na + (meq/l) 145 12 K + (meq/l) 4 150 Ca 2+ (meq/l) 5 0,001 Cl - (meq/l) 105 5 HCO 3- (meq/l) 25 12 Pi
São exemplos de órgãos que realizam excreção em nosso corpo: Rins (exemplo de substância excretada = uréia);
 O sistema excretor é formado pelo conjunto de órgãos que permitem a eliminação de substâncias encontradas em excesso no corpo ou algumas são nocivas à saúde humana; Muitos metabólitos (Ex: uréia, H +,
O sistema excretor é formado pelo conjunto de órgãos que permitem a eliminação de substâncias encontradas em excesso no corpo ou algumas são nocivas à saúde humana; Muitos metabólitos (Ex: uréia, H +,
Biofísica renal. Estrutura e função dos rins. Biofísica Medicina Veterinária FCAV/UNESP/Jaboticabal
 Biofísica renal Estrutura e função dos rins Biofísica Medicina Veterinária FCAV/UNESP/Jaboticabal Sistema renal Múltiplas funções Regulação do balanço hídrico (Filtração diária de 180 L do plasma, eliminação
Biofísica renal Estrutura e função dos rins Biofísica Medicina Veterinária FCAV/UNESP/Jaboticabal Sistema renal Múltiplas funções Regulação do balanço hídrico (Filtração diária de 180 L do plasma, eliminação
FISIOLOGIA HUMANA. Sistema Renal - Filtração Glomerular - Prof. Fernando Zanoni
 FISIOLOGIA HUMANA Sistema Renal - Filtração Glomerular - Prof. Fernando Zanoni fzanoni@prof.ung.br Função geral dos rins Homeostasia dos líquidos e eletrólitos Filtração, reabsorção, secreção e excreção
FISIOLOGIA HUMANA Sistema Renal - Filtração Glomerular - Prof. Fernando Zanoni fzanoni@prof.ung.br Função geral dos rins Homeostasia dos líquidos e eletrólitos Filtração, reabsorção, secreção e excreção
Homeostase do potássio, cálcio e fosfato
 Homeostase do potássio, cálcio e fosfato Regulação dos eletrólitos Homeostase do potássio Intracellular ADP ATP P Extracellular Hipocalemia: baixo Repolarização mais lenta do potencial de membrana. - Fraqueza
Homeostase do potássio, cálcio e fosfato Regulação dos eletrólitos Homeostase do potássio Intracellular ADP ATP P Extracellular Hipocalemia: baixo Repolarização mais lenta do potencial de membrana. - Fraqueza
Universidade Federal dos Vales do Jequitinhonha e Mucuri - UFVJM
 Universidade Federal dos Vales do Jequitinhonha e Mucuri - UFVJM Fisiologia Renal Função Tubular Formação da Urina Clearance (Depuração) Prof. Wagner de Fátima Pereira Departamento de Ciências Básicas
Universidade Federal dos Vales do Jequitinhonha e Mucuri - UFVJM Fisiologia Renal Função Tubular Formação da Urina Clearance (Depuração) Prof. Wagner de Fátima Pereira Departamento de Ciências Básicas
UNIVERSIDADE FEDERAL DE SANTA MARIA DEPARTAMENTO DE FISIOLOGIA E FARMACOLOGIA. Fisiologia Renal
 UNIVERSIDADE FEDERAL DE SANTA MARIA DEPARTAMENTO DE FISIOLOGIA E FARMACOLOGIA Fisiologia Renal Thaylise Vey Parodi Localização: 2 Rim 3 Rins unilobulares/unipiramidais - gato, cachorro, cavalo e pequenos
UNIVERSIDADE FEDERAL DE SANTA MARIA DEPARTAMENTO DE FISIOLOGIA E FARMACOLOGIA Fisiologia Renal Thaylise Vey Parodi Localização: 2 Rim 3 Rins unilobulares/unipiramidais - gato, cachorro, cavalo e pequenos
Fisiologia Renal. Filtração e hemodinâmica renal e transporte no néfron. Prof Ricardo M. Leão FMRP-USP
 Fisiologia Renal Filtração e hemodinâmica renal e transporte no néfron. Prof Ricardo M. Leão FMRP-USP Berne Fisiologia,capitulo 34 (5 a edição)/32 (6 a edição) Para que serve o rim? Regulação do balanço
Fisiologia Renal Filtração e hemodinâmica renal e transporte no néfron. Prof Ricardo M. Leão FMRP-USP Berne Fisiologia,capitulo 34 (5 a edição)/32 (6 a edição) Para que serve o rim? Regulação do balanço
ESTUDO DIRIGIDO SOBRE FISIOLOGIA RENAL. Abaixo, encontram-se os pontos que precisam ser estudados na área de Fisiologia Renal.
 1 ESTUDO DIRIGIDO SOBRE FISIOLOGIA RENAL Abaixo, encontram-se os pontos que precisam ser estudados na área de Fisiologia Renal. Anatomia funcional do rim As diferenças entre a circulação cortical e medular
1 ESTUDO DIRIGIDO SOBRE FISIOLOGIA RENAL Abaixo, encontram-se os pontos que precisam ser estudados na área de Fisiologia Renal. Anatomia funcional do rim As diferenças entre a circulação cortical e medular
META Oferecer ao aluno os meios necessários para o entendimento das funções do sistema urinário.
 FISIOLOGIA DO SISTEMA URINÁRIO Aula 10 Márcio Roberto Viana dos Santos Lucindo José Quintans Júnior META Oferecer ao aluno os meios necessários para o entendimento das funções do sistema urinário. OBJETIVOS
FISIOLOGIA DO SISTEMA URINÁRIO Aula 10 Márcio Roberto Viana dos Santos Lucindo José Quintans Júnior META Oferecer ao aluno os meios necessários para o entendimento das funções do sistema urinário. OBJETIVOS
Fisiologia Renal. Arqueada. Interlobar. Segmentar. Renal
 Fisiologia Renal Arqueada Interlobar Segmentar Renal 1 Arteríola aferente Glomérulo Interlobular Arteríola aferente 2 3 Visão de um podócito pela cápsula de Bowman Anatomia do glomérulo: US (espaço urinário);
Fisiologia Renal Arqueada Interlobar Segmentar Renal 1 Arteríola aferente Glomérulo Interlobular Arteríola aferente 2 3 Visão de um podócito pela cápsula de Bowman Anatomia do glomérulo: US (espaço urinário);
Estrutura néfron e vascularização
 1 Estrutura néfron e vascularização 1 = Cápsula de Bowman's, 2 = glomérulo, 3 = arteríola aferente, 4 = arteríola eferente, 5 = túbulo proximal convoluto, 6 = túbulo distal convoluto, 7 = ducto coletor,
1 Estrutura néfron e vascularização 1 = Cápsula de Bowman's, 2 = glomérulo, 3 = arteríola aferente, 4 = arteríola eferente, 5 = túbulo proximal convoluto, 6 = túbulo distal convoluto, 7 = ducto coletor,
1 - Excreção de substâncias. 2 - Regulação do equilíbrio eletrolítico. 3 - Regulação do equilíbrio ácido-básico
 Funções dos rins Fisiologia Renal 1 - Excreção de substâncias 2 - Regulação do equilíbrio eletrolítico 3 - Regulação do equilíbrio ácido-básico 4 - Regulação do volume e da osmolalidade do LEC 5 - Secreção
Funções dos rins Fisiologia Renal 1 - Excreção de substâncias 2 - Regulação do equilíbrio eletrolítico 3 - Regulação do equilíbrio ácido-básico 4 - Regulação do volume e da osmolalidade do LEC 5 - Secreção
Prof. Hélder Mauad 2012
 Prof. Hélder Mauad 2012 FORMAÇÃO DE URINA CONCENTRADA E DILUÍDA REGULAÇÃO DA OSMOLARIDADE DO LIQUIDO EXTRACELULAR E DA CONCENTRAÇÃO DE SÓDIO As células do corpo são banhadas por LEC com concentração constante
Prof. Hélder Mauad 2012 FORMAÇÃO DE URINA CONCENTRADA E DILUÍDA REGULAÇÃO DA OSMOLARIDADE DO LIQUIDO EXTRACELULAR E DA CONCENTRAÇÃO DE SÓDIO As células do corpo são banhadas por LEC com concentração constante
Fisiologia Renal. Fisiologia Renal. FUNÇÕES RENAIS A manutenção do meio interno através da: Órgãos responsáveis pela manutenção do meio interno
 isiologia Renal isiologia Renal Profa. Ana Maria da Silva Curado Lins, M.Sc. Departamento de Biologia Primeira parte: Conceitos gerais e filtração glomerular Atenção: Esta apresentação possui animações.
isiologia Renal isiologia Renal Profa. Ana Maria da Silva Curado Lins, M.Sc. Departamento de Biologia Primeira parte: Conceitos gerais e filtração glomerular Atenção: Esta apresentação possui animações.
Centro de Ciências da Vida Faculdade de Ciências Biológicas SISTEMA URINÁRIO
 Centro de Ciências da Vida Faculdade de Ciências Biológicas SISTEMA URINÁRIO Prof. Dr. Alexandre Rezende O sistema urinário compreende os órgãos responsáveis pela formação da urina, os rins e as vias urinárias:
Centro de Ciências da Vida Faculdade de Ciências Biológicas SISTEMA URINÁRIO Prof. Dr. Alexandre Rezende O sistema urinário compreende os órgãos responsáveis pela formação da urina, os rins e as vias urinárias:
CURSO DE EXTENSÃO FISIOLOGIA RENAL. Vanessa Duarte Ortiz
 2017 CURSO DE EXTENSÃO FISIOLOGIA RENAL Vanessa Duarte Ortiz TÓPICOS 1) INTRODUÇÃO À FISIOLOGIA RENAL Aspectos funcionais e estruturais 2) FILTRAÇÃO GLOMERULAR 3) REABSORÇÃO E SECREÇÃO TUBULAR 4) MECANISMOS
2017 CURSO DE EXTENSÃO FISIOLOGIA RENAL Vanessa Duarte Ortiz TÓPICOS 1) INTRODUÇÃO À FISIOLOGIA RENAL Aspectos funcionais e estruturais 2) FILTRAÇÃO GLOMERULAR 3) REABSORÇÃO E SECREÇÃO TUBULAR 4) MECANISMOS
Sistema Renal. Profa Msc Melissa Kayser
 Sistema Renal Profa Msc Melissa Kayser Componentes anatômicos Rins Ureteres Bexiga urinária Uretra O sangue é filtrado nos rins, onde os resíduos são coletados em forma de urina, que flui para pelve renal,
Sistema Renal Profa Msc Melissa Kayser Componentes anatômicos Rins Ureteres Bexiga urinária Uretra O sangue é filtrado nos rins, onde os resíduos são coletados em forma de urina, que flui para pelve renal,
Aparelho Urinário. Prof. Dr. Leonardo Augusto Kohara Melchior Disciplina de Histologia UFAC / CCBN / CCSD
 Aparelho Urinário Prof. Dr. Leonardo Augusto Kohara Melchior Disciplina de Histologia UFAC / CCBN / CCSD Introdução Composição e funcionamento Funções Produção de urina e manutenção da homeostase pela
Aparelho Urinário Prof. Dr. Leonardo Augusto Kohara Melchior Disciplina de Histologia UFAC / CCBN / CCSD Introdução Composição e funcionamento Funções Produção de urina e manutenção da homeostase pela
SISTEMA TAMPÃO NOS ORGANISMOS ANIMAIS
 SISTEMA TAMPÃO NOS ORGANISMOS ANIMAIS Regulação do Equilíbrio Ácido-Básico ph = Potencial Hidrogeniônico Concentração de H + Quanto mais ácida uma solução maior sua concentração de H + e menor o seu ph
SISTEMA TAMPÃO NOS ORGANISMOS ANIMAIS Regulação do Equilíbrio Ácido-Básico ph = Potencial Hidrogeniônico Concentração de H + Quanto mais ácida uma solução maior sua concentração de H + e menor o seu ph
BIOQUÍMICA II SISTEMAS TAMPÃO NOS ORGANISMOS ANIMAIS 3/1/2012
 BIOQUÍMICA II Professora: Ms. Renata Fontes Medicina Veterinária 3º Período O conteúdo de Bioquímica II utiliza os conhecimentos adquiridos referentes ao estudo do metabolismo celular e fenômenos físicos
BIOQUÍMICA II Professora: Ms. Renata Fontes Medicina Veterinária 3º Período O conteúdo de Bioquímica II utiliza os conhecimentos adquiridos referentes ao estudo do metabolismo celular e fenômenos físicos
Filtração Glomerular
 Filtração Glomerular Profa. Jennifer Lowe O que é a filtração glomerular? Passagem de líquido plasmático, através de uma membrana filtrante, para o espaço de Bowman. 1 O que é a filtração glomerular? Primeira
Filtração Glomerular Profa. Jennifer Lowe O que é a filtração glomerular? Passagem de líquido plasmático, através de uma membrana filtrante, para o espaço de Bowman. 1 O que é a filtração glomerular? Primeira
HOMEOSTASE Entrada + Produção = Utilização + Saída. sede BALANÇO DA ÁGUA. formação de urina INGESTÃO DE ÁGUA PERDA DE ÁGUA (*)
 FISIOLOGIA RENAL BALANÇO RENAL BALANÇO RENAL Uma das principais funções dos rins é manter o volume e a osmolaridadedo líquido extracelular, independente das variações diárias da ingestão de sal e água
FISIOLOGIA RENAL BALANÇO RENAL BALANÇO RENAL Uma das principais funções dos rins é manter o volume e a osmolaridadedo líquido extracelular, independente das variações diárias da ingestão de sal e água
Aulas Multimídias Santa Cecília. Profª Ana Gardênia
 Aulas Multimídias Santa Cecília Profª Ana Gardênia Sistema Urinário Humano O Sistema Urinário colabora para homeostase (manutenção de um meio interno constante e compatível com a vida) através da: Osmorregulação:
Aulas Multimídias Santa Cecília Profª Ana Gardênia Sistema Urinário Humano O Sistema Urinário colabora para homeostase (manutenção de um meio interno constante e compatível com a vida) através da: Osmorregulação:
APARELHO URINÁRIO I (Funções, anátomo-fisiologia, FG e DR)
 APARELHO URINÁRIO I (Funções, anátomo-fisiologia, FG e DR) Mário Gomes Marques Instituto de Fisiologia da FML 1 RINS Órgãos retroperitoniais, correspondendo em conjunto a cerca de 0,5% do peso corporal,
APARELHO URINÁRIO I (Funções, anátomo-fisiologia, FG e DR) Mário Gomes Marques Instituto de Fisiologia da FML 1 RINS Órgãos retroperitoniais, correspondendo em conjunto a cerca de 0,5% do peso corporal,
Filtração Glomerular. Prof. Ricardo Luzardo
 Filtração Glomerular Prof. Ricardo Luzardo O que é a filtração glomerular? Passagem de líquido plasmático, através de uma membrana filtrante, para o espaço de Bowman. O que é a filtração glomerular? Primeira
Filtração Glomerular Prof. Ricardo Luzardo O que é a filtração glomerular? Passagem de líquido plasmático, através de uma membrana filtrante, para o espaço de Bowman. O que é a filtração glomerular? Primeira
Disciplina de Fisiologia Veterinária FISIOLOGIA RENAL. Prof. Prof. Fabio Otero Ascoli
 Disciplina de Fisiologia Veterinária FISIOLOGIA RENAL Prof. Prof. Fabio Otero Ascoli OBJETIVOS DA AULA Revisão da anatomia do sistema urinário, principalmente do rim Aprender sobre as porções vascular
Disciplina de Fisiologia Veterinária FISIOLOGIA RENAL Prof. Prof. Fabio Otero Ascoli OBJETIVOS DA AULA Revisão da anatomia do sistema urinário, principalmente do rim Aprender sobre as porções vascular
APARELHO URINÁRIO (III)
 APARELHO URINÁRIO (III) (Reabsorção e secreção tubulares) Mário Gomes Marques Instituto de Fisiologia da FML (Director: Prof. Luis Silva-Carvalho) 1 RIM (reabsorção e secreção tubulares) Qualquer substância
APARELHO URINÁRIO (III) (Reabsorção e secreção tubulares) Mário Gomes Marques Instituto de Fisiologia da FML (Director: Prof. Luis Silva-Carvalho) 1 RIM (reabsorção e secreção tubulares) Qualquer substância
98% intracelular extracelular
 DISTRIBUIÇÃO CORPORAL DE 98% intracelular extracelular 2% HOMEOSTASE DE POTÁSSIO BALANÇO EXTERNO vs BALANÇO INTERNO BALANÇO INTERNO BALANÇO EXTERNO HOMEOSTASE DE POTÁSSIO BALANÇO EXTERNO vs BALANÇO INTERNO
DISTRIBUIÇÃO CORPORAL DE 98% intracelular extracelular 2% HOMEOSTASE DE POTÁSSIO BALANÇO EXTERNO vs BALANÇO INTERNO BALANÇO INTERNO BALANÇO EXTERNO HOMEOSTASE DE POTÁSSIO BALANÇO EXTERNO vs BALANÇO INTERNO
CASO CLÍNICO. O fim do mundo está próximo José Costa Leite Juazeiro do Norte Ceará
 CASO CLÍNICO Leitor nosso mundo velho Já está vai ou não vai Uma banda pendurada E a outra cai não cai Daqui pro fim da era Nada de bom se espera Vem castigos de Deus Pai O fim do mundo está próximo José
CASO CLÍNICO Leitor nosso mundo velho Já está vai ou não vai Uma banda pendurada E a outra cai não cai Daqui pro fim da era Nada de bom se espera Vem castigos de Deus Pai O fim do mundo está próximo José
INTRODUÇÃO À FISIOLOGIA RENAL4
 INTRODUÇÃO À FISIOLOGIA RENAL4 Hamilton Haddad Junior Maria Aparecida Visconti 4.1 Introdução: os desafios da vida terrestre 4.2 Anatomia do sistema renal 4.3 Os três processos básicos renais 4.4 Conclusão
INTRODUÇÃO À FISIOLOGIA RENAL4 Hamilton Haddad Junior Maria Aparecida Visconti 4.1 Introdução: os desafios da vida terrestre 4.2 Anatomia do sistema renal 4.3 Os três processos básicos renais 4.4 Conclusão
Sistema excretor. Profº Fernando Belan - BIOLOGIA MAIS
 Sistema excretor Profº Fernando Belan - BIOLOGIA MAIS introdução Elimina as excretas, isto é, as substâncias tóxicas. Principalmente das substâncias que contêm nitrogênio (excretas nitrogenadas) A quebra
Sistema excretor Profº Fernando Belan - BIOLOGIA MAIS introdução Elimina as excretas, isto é, as substâncias tóxicas. Principalmente das substâncias que contêm nitrogênio (excretas nitrogenadas) A quebra
Filtração Glomerular. Prof. Ricardo Luzardo
 Filtração Glomerular Prof. Ricardo Luzardo O que é a filtração glomerular? Passagem de líquido plasmático, através de uma membrana filtrante, para o espaço de Bowman. O que é a filtração glomerular? Primeira
Filtração Glomerular Prof. Ricardo Luzardo O que é a filtração glomerular? Passagem de líquido plasmático, através de uma membrana filtrante, para o espaço de Bowman. O que é a filtração glomerular? Primeira
FISIOLOGIA RENAL (Continuação)
 Disciplina de Fisiologia Veterinária FISIOLOGIA RENAL (Continuação) Prof. Fabio Otero Ascoli REGULAÇÃO DA OSMOLARIDADE Definição: Osmolaridade número de partículas osmoticamente ativas de soluto contidas
Disciplina de Fisiologia Veterinária FISIOLOGIA RENAL (Continuação) Prof. Fabio Otero Ascoli REGULAÇÃO DA OSMOLARIDADE Definição: Osmolaridade número de partículas osmoticamente ativas de soluto contidas
Organização Morfofuncional do Sistema Renal e sua participação na manutenção da homeostasia
 Organização Morfofuncional do Sistema Renal e sua participação na manutenção da homeostasia O Sistema Renal Introdução O sistema vascular renal A unidade funcional dos rins As funções do sistema renal
Organização Morfofuncional do Sistema Renal e sua participação na manutenção da homeostasia O Sistema Renal Introdução O sistema vascular renal A unidade funcional dos rins As funções do sistema renal
ph do sangue arterial = 7.4
 Regulação do Equilíbrio Ácido Base ph do sangue arterial = 7.4 < 6.9 ou > 7.7 = MORTE 1 Importância do ph nos processos biológicos Protonação ou desprotonação de radicais proteicos Variação da carga total
Regulação do Equilíbrio Ácido Base ph do sangue arterial = 7.4 < 6.9 ou > 7.7 = MORTE 1 Importância do ph nos processos biológicos Protonação ou desprotonação de radicais proteicos Variação da carga total
Apostila de Biologia 06 Sistema Excretor Fábio Henrique
 1.0 Excreção Apostila de Biologia 06 Sistema Excretor Fábio Henrique É a Eliminação de subprodutos do metabolismo celular. 1.1 Homeostase É uma condição na qual o meio interno do corpo permanece dentro
1.0 Excreção Apostila de Biologia 06 Sistema Excretor Fábio Henrique É a Eliminação de subprodutos do metabolismo celular. 1.1 Homeostase É uma condição na qual o meio interno do corpo permanece dentro
Fisiologia Renal. Profa. JENNIFER LOWE Bloco G Sala aulas teóricas 1 avaliação
 Fisiologia Renal Profa. JENNIFER LOWE Bloco G Sala 37 6 aulas teóricas 1 avaliação Fisiologia Renal Bacharelado Educação Física 2010/1 FISIOLOGIA RENAL Profa. Jennifer Lowe 01/07 5ª f. 18:00 20:00 Anatomia
Fisiologia Renal Profa. JENNIFER LOWE Bloco G Sala 37 6 aulas teóricas 1 avaliação Fisiologia Renal Bacharelado Educação Física 2010/1 FISIOLOGIA RENAL Profa. Jennifer Lowe 01/07 5ª f. 18:00 20:00 Anatomia
SISTEMA URINÁRIO QUAIS SUAS PRINCIPAIS CARACTERÍSTICAS?
 SISTEMA URINÁRIO SISTEMA URINÁRIO QUAIS SUAS PRINCIPAIS CARACTERÍSTICAS? Conjunto de órgãos responsáveis pela filtração do sangue e eliminação de substâncias tóxicas, desnecessárias ou em excesso através
SISTEMA URINÁRIO SISTEMA URINÁRIO QUAIS SUAS PRINCIPAIS CARACTERÍSTICAS? Conjunto de órgãos responsáveis pela filtração do sangue e eliminação de substâncias tóxicas, desnecessárias ou em excesso através
Mantém pressão sanguínea e garante adequada perfusão e função dos tecidos corporais
 Mantém pressão sanguínea e garante adequada perfusão e função dos tecidos corporais Pressão Arterial = Débito Cardíaco x Resistência Vascular Periférica Débito Cardíaco = Frequência Cardíaca x Volume Sistólico
Mantém pressão sanguínea e garante adequada perfusão e função dos tecidos corporais Pressão Arterial = Débito Cardíaco x Resistência Vascular Periférica Débito Cardíaco = Frequência Cardíaca x Volume Sistólico
11. SISTEMA URINÁRIO RINS
 11. SISTEMA URINÁRIO Composto por dois rins e pelas vias urinárias (dois ureteres, vesícula urinária e uretra), o sistema urinário é responsável pela produção e eliminação da urina, a qual será formada
11. SISTEMA URINÁRIO Composto por dois rins e pelas vias urinárias (dois ureteres, vesícula urinária e uretra), o sistema urinário é responsável pela produção e eliminação da urina, a qual será formada
Filtração Glomerular. Entregue Sua Apresentação
 Filtração Glomerular Entregue Sua Apresentação Reabsorção e Excreção Córtex Renal Medula Renal Reabsorção Urina produzida Todo processo de filtração glomerular SUBSTÂNCIAS NITROGENADAS A creatina é produzida
Filtração Glomerular Entregue Sua Apresentação Reabsorção e Excreção Córtex Renal Medula Renal Reabsorção Urina produzida Todo processo de filtração glomerular SUBSTÂNCIAS NITROGENADAS A creatina é produzida
Nos diferentes tecidos do corpo, um dos produtos da degradação das proteínas e dos ácidos nucléicos é a amônia, substância muito solúvel e
 SISTEMA EXCRETOR 1 Nos diferentes tecidos do corpo, um dos produtos da degradação das proteínas e dos ácidos nucléicos é a amônia, substância muito solúvel e extremamente tóxica para as células, esmo em
SISTEMA EXCRETOR 1 Nos diferentes tecidos do corpo, um dos produtos da degradação das proteínas e dos ácidos nucléicos é a amônia, substância muito solúvel e extremamente tóxica para as células, esmo em
FISIOLOGIA GERAL INTRODUÇÃO
 FISIOLOGIA GERAL INTRODUÇÃO FISIOLOGIA Fisiologia (do grego physis = natureza, função ou funcionamento; e logos =estudo) A fisiologia: - estuda as funções mecânicas, físicas e bioquímicas nos seres vivos.
FISIOLOGIA GERAL INTRODUÇÃO FISIOLOGIA Fisiologia (do grego physis = natureza, função ou funcionamento; e logos =estudo) A fisiologia: - estuda as funções mecânicas, físicas e bioquímicas nos seres vivos.
BA.17: Homeostase, excreção e homeotermia BIOLOGIA
 ATIVIDADES. (UFPE 006) Com relação ao processo de formação da urina, no homem, é correto afirmar que: ( ) Como a filtração glomerular é um processo de alta seletividade, as vitaminas e os aminoácidos não
ATIVIDADES. (UFPE 006) Com relação ao processo de formação da urina, no homem, é correto afirmar que: ( ) Como a filtração glomerular é um processo de alta seletividade, as vitaminas e os aminoácidos não
FISIOLOGIA RENAL PROCESSOS BÁSICOS DE TROCA RENAL
 FISIOLOGIA RENAL PROCESSOS BÁSICOS DE TROCA RENAL MECANISMOS RENAIS DE MANIPULAÇÃO DO PLASMA 1. Filtração glomerular 2. Reabsorção tubular 3. Secreção tubular 4. Excreção MECANISMOS DE TRANSPORTE TRANSMEMBRANA
FISIOLOGIA RENAL PROCESSOS BÁSICOS DE TROCA RENAL MECANISMOS RENAIS DE MANIPULAÇÃO DO PLASMA 1. Filtração glomerular 2. Reabsorção tubular 3. Secreção tubular 4. Excreção MECANISMOS DE TRANSPORTE TRANSMEMBRANA
Biologia. Identidade dos Seres Vivos. Sistema Excretor Humano. Prof. ª Daniele Duó.
 Biologia Identidade dos Seres Vivos Prof. ª Daniele Duó Principal mecanismo homeostático dos animais; Retém água e sais. Elimina substâncias indesejadas amônia, ureia e ácido úrico; Toxicidade Acido úrico
Biologia Identidade dos Seres Vivos Prof. ª Daniele Duó Principal mecanismo homeostático dos animais; Retém água e sais. Elimina substâncias indesejadas amônia, ureia e ácido úrico; Toxicidade Acido úrico
Transporte através de membranas celulares. Tipos de transporte. Exemplos. Importância fisiológica
 Transporte através de membranas celulares Tipos de transporte Exemplos Importância fisiológica Transporte através de membranas celulares (32 D) (44 D) Bicamada lipídica é permeável a gases e moléculas
Transporte através de membranas celulares Tipos de transporte Exemplos Importância fisiológica Transporte através de membranas celulares (32 D) (44 D) Bicamada lipídica é permeável a gases e moléculas
Fisiologia Renal. Mecanismos tubulares I ESQUEMAS SOBRE FISIOLOGIA RENAL. Profa. Ms Ana Maria da Silva Curado Lins Universidade Católica de Goiás
 ESQUEMAS SOBRE FISIOLOGIA RENAL. Mecanismos tubulares I Fisiologia Renal Profa. Ms Ana Maria da Silva Curado Lins Universidade Católica de Goiás Mecanismos de manipulação do filtrado pelos túbulos renais:
ESQUEMAS SOBRE FISIOLOGIA RENAL. Mecanismos tubulares I Fisiologia Renal Profa. Ms Ana Maria da Silva Curado Lins Universidade Católica de Goiás Mecanismos de manipulação do filtrado pelos túbulos renais:
Regulação dos níveis iônicos do sangue (Na +, K +, Ca 2+, Cl -, HPO 4. , K +, Mg 2+, etc...)
 Regulação dos níveis iônicos do sangue (Na +, K +, Ca 2+, Cl -, HPO 4 2-, K +, Mg 2+, etc...) Regulação do equilíbrio hidrossalino e da pressão arterial; Regulação do ph sanguíneo (H +, HCO 3- ); Síntese
Regulação dos níveis iônicos do sangue (Na +, K +, Ca 2+, Cl -, HPO 4 2-, K +, Mg 2+, etc...) Regulação do equilíbrio hidrossalino e da pressão arterial; Regulação do ph sanguíneo (H +, HCO 3- ); Síntese
Excreção. Expulsão de produtos residuais da actividade celular e de outras substâncias presentes em excesso no sangue.
 Sistema Urinário Excreção Expulsão de produtos residuais da actividade celular e de outras substâncias presentes em excesso no sangue. Como eliminar os produtos tóxicos que se formam nas células? Vias
Sistema Urinário Excreção Expulsão de produtos residuais da actividade celular e de outras substâncias presentes em excesso no sangue. Como eliminar os produtos tóxicos que se formam nas células? Vias
Fisiologia do Sistema Urinário
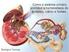 Esse sistema é responsável pela maior parte da excreção. Este conceito define os processos pelos quais o organismo se livra de substâncias tóxicas (ou em excesso) resultantes do metabolismo celular, denominadas
Esse sistema é responsável pela maior parte da excreção. Este conceito define os processos pelos quais o organismo se livra de substâncias tóxicas (ou em excesso) resultantes do metabolismo celular, denominadas
Professor Fernando Stuchi. Sistemas Excretores
 Sistemas Excretores Definição Para manutenção da vida de um organismo animal, todo alimento e substancia que são digeridas, as células absorvem os nutrientes necessários para o fornecimento de energia.
Sistemas Excretores Definição Para manutenção da vida de um organismo animal, todo alimento e substancia que são digeridas, as células absorvem os nutrientes necessários para o fornecimento de energia.
ph arterial entre 7,35 e 7,45 [H+] ~ 40 nanomoles/l (10-9) CO2 (Ácido volátil) O CO 2 não se acumula no organismo, é eliminado pelos pulmões
![ph arterial entre 7,35 e 7,45 [H+] ~ 40 nanomoles/l (10-9) CO2 (Ácido volátil) O CO 2 não se acumula no organismo, é eliminado pelos pulmões ph arterial entre 7,35 e 7,45 [H+] ~ 40 nanomoles/l (10-9) CO2 (Ácido volátil) O CO 2 não se acumula no organismo, é eliminado pelos pulmões](/thumbs/60/44575873.jpg) Regulação do ph dos líquidos Regulação do ph dos líquidos ph = log[ ] LEC =, ±, (, mm) ph , Alcalose Ojetivo: Manutenção do ph sistêmico na faixa de normalidade. ph arterial entre, e, [H]
Regulação do ph dos líquidos Regulação do ph dos líquidos ph = log[ ] LEC =, ±, (, mm) ph , Alcalose Ojetivo: Manutenção do ph sistêmico na faixa de normalidade. ph arterial entre, e, [H]
Conceito de ph ph = - Log [H + ] Aumento [H + ] => diminuição do ph => acidose Diminuição [H + ] => aumento do ph => alcalose Alterações são dependent
![Conceito de ph ph = - Log [H + ] Aumento [H + ] => diminuição do ph => acidose Diminuição [H + ] => aumento do ph => alcalose Alterações são dependent Conceito de ph ph = - Log [H + ] Aumento [H + ] => diminuição do ph => acidose Diminuição [H + ] => aumento do ph => alcalose Alterações são dependent](/thumbs/50/27125458.jpg) Equilíbrio ácido-básico A concentração de H no FEC é mantida dentro de um limite extremamente estreito: 40 nmol/l = 1.000.000 menor que a Concentração dos outros íons!! [H] tem profundo efeito nos eventos
Equilíbrio ácido-básico A concentração de H no FEC é mantida dentro de um limite extremamente estreito: 40 nmol/l = 1.000.000 menor que a Concentração dos outros íons!! [H] tem profundo efeito nos eventos
Integração: Regulação da volemia e fisiopatologia da hipertensão arterial
 Integração: Regulação da volemia e fisiopatologia da hipertensão arterial Introdução Os mecanismos de regulação da pressão arterial a longo prazo são mecanismos hormonais e fundamentalmente ligados à volemia.
Integração: Regulação da volemia e fisiopatologia da hipertensão arterial Introdução Os mecanismos de regulação da pressão arterial a longo prazo são mecanismos hormonais e fundamentalmente ligados à volemia.
ONDE OCORRE TRANSPORTE ACOPLADO? Exemplos
 ONDE OCORRE TRANSPORTE ACOPLADO? Exemplos Epitélio do estômago (Antiporte entre HCO 3 - e Cl- para formação do suco gástrico) Epitélio do intestino (Simporte entre glicose e Na + ) Dutos pancreáticos (Formação
ONDE OCORRE TRANSPORTE ACOPLADO? Exemplos Epitélio do estômago (Antiporte entre HCO 3 - e Cl- para formação do suco gástrico) Epitélio do intestino (Simporte entre glicose e Na + ) Dutos pancreáticos (Formação
Transporte através de membranas celulares. Tipos de transporte. Exemplos. Importância fisiológica
 Transporte através de membranas celulares Tipos de transporte Exemplos Importância fisiológica Transporte através de membranas celulares (32 D) (44 D) Bicamada lipídica é permeável a gases e moléculas
Transporte através de membranas celulares Tipos de transporte Exemplos Importância fisiológica Transporte através de membranas celulares (32 D) (44 D) Bicamada lipídica é permeável a gases e moléculas
SISTEMA URINÁRIO. Funções do Sistema Urinário
 SISTEMA URINÁRIO Funções do Sistema Urinário Remover da corrente sangüínea produtos tóxicos e eliminá-los pela urina > funciona como um filtro do sangue; Conservar sais, glicose, proteínas e água, regulando
SISTEMA URINÁRIO Funções do Sistema Urinário Remover da corrente sangüínea produtos tóxicos e eliminá-los pela urina > funciona como um filtro do sangue; Conservar sais, glicose, proteínas e água, regulando
BIOLOGIA - 2 o ANO MÓDULO 10 EXCREÇÃO HUMANA
 BIOLOGIA - 2 o ANO MÓDULO 10 EXCREÇÃO HUMANA Fixação 1) A ingestão de álcool inibe a liberação de ADH (hormônio antidiurético) pela hipófise. Assim sendo, espera-se que um homem alcoolizado: a)
BIOLOGIA - 2 o ANO MÓDULO 10 EXCREÇÃO HUMANA Fixação 1) A ingestão de álcool inibe a liberação de ADH (hormônio antidiurético) pela hipófise. Assim sendo, espera-se que um homem alcoolizado: a)
Regulação do Volume e da Osmolaridade do LEC
 Regulação do Volume e da Osmolalidade do Líquido Extracelular (LEC) Água Corporal Total 45 75% do peso corporal total Regulação do Volume e da Osmolaridade do LEC Compartimentos líquidos corporais meq
Regulação do Volume e da Osmolalidade do Líquido Extracelular (LEC) Água Corporal Total 45 75% do peso corporal total Regulação do Volume e da Osmolaridade do LEC Compartimentos líquidos corporais meq
Sistema Urinário. Prof. a Dr. a Tatiana Montanari Departamento de Ciências Morfológicas ICBS UFRGS
 Sistema Urinário Prof. a Dr. a Tatiana Montanari Departamento de Ciências Morfológicas ICBS UFRGS FUNÇÕES RINS BEXIGA E VIAS URINÁRIAS FUNÇÕES T. Montanari, UFRGS Figura 10.1 - Representação do sistema
Sistema Urinário Prof. a Dr. a Tatiana Montanari Departamento de Ciências Morfológicas ICBS UFRGS FUNÇÕES RINS BEXIGA E VIAS URINÁRIAS FUNÇÕES T. Montanari, UFRGS Figura 10.1 - Representação do sistema
DIURÉTICOS Professora: Fernanda Brito
 DIURÉTICOS Professora: Fernanda Brito PRINCIPAIS FUNÇÕES RENAIS Promover a excreção de produtos de degradação (uréia, ác. úrico, creatinina) Regular o balanço hidro-eletrolítico Regular a concentração
DIURÉTICOS Professora: Fernanda Brito PRINCIPAIS FUNÇÕES RENAIS Promover a excreção de produtos de degradação (uréia, ác. úrico, creatinina) Regular o balanço hidro-eletrolítico Regular a concentração
Universidade Federal do Ceará Faculdade de Medicina Departamento de Fisiologia e Farmacologia Atividade de Monitoria
 Universidade Federal do Ceará Faculdade de Medicina Departamento de Fisiologia e Farmacologia Atividade de Monitoria Taxa de Filtração Glomerular - Marcadores A taxa de filtração glomerular (TFG) é considerada
Universidade Federal do Ceará Faculdade de Medicina Departamento de Fisiologia e Farmacologia Atividade de Monitoria Taxa de Filtração Glomerular - Marcadores A taxa de filtração glomerular (TFG) é considerada
OS RINS FISIOLOGIA RENAL
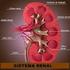 OS RINS FISIOLOGIA RENAL Prof.Msc.Moisés Mendes professormoises300@hotmail.com www.moisesmendes.com É o órgão responsável pela filtração do sangue e pela produção de urina. Situado na região dorsal do
OS RINS FISIOLOGIA RENAL Prof.Msc.Moisés Mendes professormoises300@hotmail.com www.moisesmendes.com É o órgão responsável pela filtração do sangue e pela produção de urina. Situado na região dorsal do
Sistema Urinário. Carla Beatriz Silva. Introdução
 Sistema Urinário Carla Beatriz Silva Introdução O aparelho urinário é formado pelos dois rins, dois ureteres, a bexiga e a uretra. A urina é produzida nos rins, passa pelos ureteres até a bexiga e é lançada
Sistema Urinário Carla Beatriz Silva Introdução O aparelho urinário é formado pelos dois rins, dois ureteres, a bexiga e a uretra. A urina é produzida nos rins, passa pelos ureteres até a bexiga e é lançada
Faculdade de Imperatriz FACIMP
 Faculdade de Imperatriz FACIMP Disciplina: Farmacologia Prof. Dr. Paulo Roberto da Silva Ribeiro 5 o Período de Farmácia e Bioquímica 1 o Semestre de 2007 Prof. Dr. Paulo Roberto 1 FARMACOCINÉTICA PROCESSOS
Faculdade de Imperatriz FACIMP Disciplina: Farmacologia Prof. Dr. Paulo Roberto da Silva Ribeiro 5 o Período de Farmácia e Bioquímica 1 o Semestre de 2007 Prof. Dr. Paulo Roberto 1 FARMACOCINÉTICA PROCESSOS
Regulação renal do equilíbrio ácido base
 Universidade de São Paulo Faculdade de Medicina de Ribeirão Preto Informática Biomédica Regulação renal do equilíbrio ácido base Gabriela Silva Borges O que é ácido e base? Função Química conjunto de compostos
Universidade de São Paulo Faculdade de Medicina de Ribeirão Preto Informática Biomédica Regulação renal do equilíbrio ácido base Gabriela Silva Borges O que é ácido e base? Função Química conjunto de compostos
CONTROLE HIDROELETROLÍTICO
 CONTROLE HIDROELETROLÍTICO Profa. Dra. Monica Akemi Sato CONCEITO DE MEIO INTERNO E SUA HOMEOSTASE MEIO INTERNO: MEIO INTERSTICIAL- VASCULAR CONCEITO DESENVOLVIDO POR CLAUDE BERNARD (1813-1878) HOMEOSTASE:
CONTROLE HIDROELETROLÍTICO Profa. Dra. Monica Akemi Sato CONCEITO DE MEIO INTERNO E SUA HOMEOSTASE MEIO INTERNO: MEIO INTERSTICIAL- VASCULAR CONCEITO DESENVOLVIDO POR CLAUDE BERNARD (1813-1878) HOMEOSTASE:
Sistema excretor. Professora Mariana Peixoto
 Sistema excretor Professora Mariana Peixoto Eliminação de excretas nos seres humanos Unidade básica dos rins: néfrons (Cápsula de Bowman) (alça de Henle) Formação da urina Filtração glomerular Glóbulos
Sistema excretor Professora Mariana Peixoto Eliminação de excretas nos seres humanos Unidade básica dos rins: néfrons (Cápsula de Bowman) (alça de Henle) Formação da urina Filtração glomerular Glóbulos
Diuréticos. Classificação da diurese. FUNÇÕES RENAIS A manutenção do meio interno através s da: Secreção de hormônios. Excreção de drogas
 Diuréticos Os diuréticos são fármacos f que tem a propriedade de causar Diuréticos aumento do volume urinário rio e cujo mecanismo é a inibição da reabsorção tubular de sódio s e água. Prof. Carlos Cezar
Diuréticos Os diuréticos são fármacos f que tem a propriedade de causar Diuréticos aumento do volume urinário rio e cujo mecanismo é a inibição da reabsorção tubular de sódio s e água. Prof. Carlos Cezar
Regulação da tonicidade do FEC
 Regulação da tonicidade do FEC Jackson de Souza Menezes Laboratório Integrado de Bioquímica Hatisaburo Masuda Núcleo de Pesquisas em Ecologia e Desenvolvimento Sócio-Ambiental Universidade Federal do Rio
Regulação da tonicidade do FEC Jackson de Souza Menezes Laboratório Integrado de Bioquímica Hatisaburo Masuda Núcleo de Pesquisas em Ecologia e Desenvolvimento Sócio-Ambiental Universidade Federal do Rio
Controle do Fluxo e da Pressão Sanguínea
 Controle do Fluxo e da Pressão Sanguínea Controle do Fluxo Sanguíneo Controle Local Dependente da necessidade metabólica dos tecidos Controle agudo e a longo prazo Controle Humoral Desempenhado por substâncias
Controle do Fluxo e da Pressão Sanguínea Controle do Fluxo Sanguíneo Controle Local Dependente da necessidade metabólica dos tecidos Controle agudo e a longo prazo Controle Humoral Desempenhado por substâncias
FISIOLOGIA E TRANSPORTE ATRAVÉS DA MEMBRANA CELULAR
 FISIOLOGIA E TRANSPORTE ATRAVÉS DA MEMBRANA CELULAR AULA 2 DISCIPLINA: FISIOLOGIA I PROFESSOR RESPONSÁVEL: FLÁVIA SANTOS Membrana Celular ou Membrana Plasmática Função 2 Membrana Celular ou Membrana Plasmática
FISIOLOGIA E TRANSPORTE ATRAVÉS DA MEMBRANA CELULAR AULA 2 DISCIPLINA: FISIOLOGIA I PROFESSOR RESPONSÁVEL: FLÁVIA SANTOS Membrana Celular ou Membrana Plasmática Função 2 Membrana Celular ou Membrana Plasmática
REGULAÇÃO HIDROELETROLÍTICA FUNÇÃO RENAL
 REGULAÇÃO HIDROELETROLÍTICA FUNÇÃO RENAL Bioquímica Profa. Dra. Celene Fernandes Bernardes Referências Bioquímica Clínica M A T Garcia e S Kanaan Bioquímica Mèdica J W Baynes e M H Dominiczack Fundamentos
REGULAÇÃO HIDROELETROLÍTICA FUNÇÃO RENAL Bioquímica Profa. Dra. Celene Fernandes Bernardes Referências Bioquímica Clínica M A T Garcia e S Kanaan Bioquímica Mèdica J W Baynes e M H Dominiczack Fundamentos
O SISTEMA URINÁRIO. Cap. 09 Profa. Jéssica Ciências
 O SISTEMA URINÁRIO Cap. 09 Profa. Jéssica Ciências - 2019 A eliminação de substâncias - EXCREÇÃO: processo pelo qual o organismo elimina substâncias que podem fazer mal ao organismo. realizado principalmente
O SISTEMA URINÁRIO Cap. 09 Profa. Jéssica Ciências - 2019 A eliminação de substâncias - EXCREÇÃO: processo pelo qual o organismo elimina substâncias que podem fazer mal ao organismo. realizado principalmente
Mecanismos de transporte através da membrana celular
 Membrana celular Função de barreira seletiva, separando os meios intracelular do fluído extracelular (ou mesmo de organelas) Papel da membrana celular na sinalização celular (via receptores, por exemplo)
Membrana celular Função de barreira seletiva, separando os meios intracelular do fluído extracelular (ou mesmo de organelas) Papel da membrana celular na sinalização celular (via receptores, por exemplo)
HEMODINÂMICA SISTEMA CARDIOVASCULAR. Rosângela B. Vasconcelos
 SISTEMA CARDIOVASCULAR HEMODINÂMICA Rosângela B. Vasconcelos A função primária do sistema cardiovascular é levar sangue para os tecidos, fornecendo assim,os nutrientes essenciais para o metabolismo das
SISTEMA CARDIOVASCULAR HEMODINÂMICA Rosângela B. Vasconcelos A função primária do sistema cardiovascular é levar sangue para os tecidos, fornecendo assim,os nutrientes essenciais para o metabolismo das
Equilíbrio ácido-básico. Monitor: Tarcísio Alves Teixeira Professor: Guilherme Soares Fisiologia Veterinária / MFL / IB / UFF
 Equilíbrio ácido-básico Monitor: Tarcísio Alves Teixeira Professor: Guilherme Soares Fisiologia Veterinária / MFL / IB / UFF O que são Ácidos e Bases Ácido: substância que, em solução, é capaz de doar
Equilíbrio ácido-básico Monitor: Tarcísio Alves Teixeira Professor: Guilherme Soares Fisiologia Veterinária / MFL / IB / UFF O que são Ácidos e Bases Ácido: substância que, em solução, é capaz de doar
FUNÇÃO RENAL. Clearance ou Depuração Plasmática
 FUNÇÃO RENAL Clearance ou Depuração Plasmática Profª Drª Glaucia Regina Borba Murad Departamento de Ciências Fisiológicas Centro de Ciências Biológicas UEL Participação do rim na manutenção do meio interno
FUNÇÃO RENAL Clearance ou Depuração Plasmática Profª Drª Glaucia Regina Borba Murad Departamento de Ciências Fisiológicas Centro de Ciências Biológicas UEL Participação do rim na manutenção do meio interno
Mantém pressão sanguínea e garante adequada perfusão e função dos tecidos corporais
 Mantém pressão sanguínea e garante adequada perfusão e função dos tecidos corporais Pressão Arterial = Débito Cardíaco x Resistência Vascular Periférica Débito Cardíaco = Frequência Cardíaca x Volume Sistólico
Mantém pressão sanguínea e garante adequada perfusão e função dos tecidos corporais Pressão Arterial = Débito Cardíaco x Resistência Vascular Periférica Débito Cardíaco = Frequência Cardíaca x Volume Sistólico
16/03/2017. A difusão é um movimento de moléculas que depende de sua própria energia e que tende a deslocá-las de
 A difusão é um movimento de moléculas que depende de sua própria energia e que tende a deslocá-las de um local de MAIOR concentração para um de menor concentração (i.e. a favor do gradiente de concentração).
A difusão é um movimento de moléculas que depende de sua própria energia e que tende a deslocá-las de um local de MAIOR concentração para um de menor concentração (i.e. a favor do gradiente de concentração).
4/19/2007 Fisiologia Animal - Arlindo Moura 1
 4/19/2007 Fisiologia Animal - Arlindo Moura 1 HIPOTALAMO Neuronios do hipotalamo sintetizam TRH (hormonio tireotrofico) Sistema portahipotalamico hipofisario TRH estimula a sintese e secreacao de TSH (hormonio
4/19/2007 Fisiologia Animal - Arlindo Moura 1 HIPOTALAMO Neuronios do hipotalamo sintetizam TRH (hormonio tireotrofico) Sistema portahipotalamico hipofisario TRH estimula a sintese e secreacao de TSH (hormonio
FISIOLOGIA DO EXERCÍCIO
 FISIOLOGIA DO EXERCÍCIO 1 Ventilação e metabolismo energético Equivalente ventilatório de oxigênio: Relação entre volume de ar ventilado (VaV) e a quantidade de oxigênio consumida pelos tecidos (VO2) indica
FISIOLOGIA DO EXERCÍCIO 1 Ventilação e metabolismo energético Equivalente ventilatório de oxigênio: Relação entre volume de ar ventilado (VaV) e a quantidade de oxigênio consumida pelos tecidos (VO2) indica
TROCAS GASOSAS TRANSPORTE DE O 2 E CO 2 FUNÇOES DA HEMOGLOBINA QUÍMICA DA RESPIRAÇÃO. Profa. Dra. Celene Fernandes Bernardes
 TROCAS GASOSAS TRANSPORTE DE O 2 E CO 2 FUNÇOES DA HEMOGLOBINA QUÍMICA DA RESPIRAÇÃO Profa. Dra. Celene Fernandes Bernardes Plasma sanguíneo ph normal Acidose Alcalose Líquido extracelular Sangue arterial
TROCAS GASOSAS TRANSPORTE DE O 2 E CO 2 FUNÇOES DA HEMOGLOBINA QUÍMICA DA RESPIRAÇÃO Profa. Dra. Celene Fernandes Bernardes Plasma sanguíneo ph normal Acidose Alcalose Líquido extracelular Sangue arterial
S I S T E M A U R I N Á R I O P R O ª L E T I C I A P E D R O S O
 S I S T E M A U R I N Á R I O P R O ª L E T I C I A P E D R O S O SISTEMA URINÁRIO Constituído pelos órgãos uropoéticos: filtrar o sangue e formar a urina. Na urina encontramos ácido úrico, ureia, sódio,
S I S T E M A U R I N Á R I O P R O ª L E T I C I A P E D R O S O SISTEMA URINÁRIO Constituído pelos órgãos uropoéticos: filtrar o sangue e formar a urina. Na urina encontramos ácido úrico, ureia, sódio,
O que é a excreção? As células produzem substâncias tóxicas que têm de ser removidas do organismo. Excreção. efectuada por. Órgãos de excreção.
 Sistema excretor O que é a excreção? As células produzem substâncias tóxicas que têm de ser removidas do organismo. Excreção efectuada por Órgãos de excreção Pele (glândulas sudoríparas) Pulmões Suor Dióxido
Sistema excretor O que é a excreção? As células produzem substâncias tóxicas que têm de ser removidas do organismo. Excreção efectuada por Órgãos de excreção Pele (glândulas sudoríparas) Pulmões Suor Dióxido
Disciplina Fisiologia veterinária I (VET 302)
 Disciplina Fisiologia veterinária I (VET 302) Prof. Bruna Waddington de Freitas Médica Veterinária bruna.freitas@ufv.br 1 Bibliografia Básica REECE, W. O. Dukes Fisiologia dos Animais Domésticos. 12 a
Disciplina Fisiologia veterinária I (VET 302) Prof. Bruna Waddington de Freitas Médica Veterinária bruna.freitas@ufv.br 1 Bibliografia Básica REECE, W. O. Dukes Fisiologia dos Animais Domésticos. 12 a
Funções renais, anatomia e processos básicos 1
 Funções renais, anatomia e processos básicos 1 OBJETIVOS YY YY YY YY YY YY YY YY YY Estabelecer as nove funções principais dos rins. Definir o conceito de equilíbrio. Definir as estruturas básicas e suas
Funções renais, anatomia e processos básicos 1 OBJETIVOS YY YY YY YY YY YY YY YY YY Estabelecer as nove funções principais dos rins. Definir o conceito de equilíbrio. Definir as estruturas básicas e suas
Curso de Graduação Biologia BMW-360 Elementos de Fisiologia e Anatomia II 2015/2
 Curso de Graduação Biologia BMW-360 Elementos de Fisiologia e Anatomia II 2015/2 Lídia Moreira Lima (Ph.D) Professora Associada, LASSBio, PPDF, ICB-UFRJ lidialima@ufrj.br lmlima23@gmail.com Bibliografia:
Curso de Graduação Biologia BMW-360 Elementos de Fisiologia e Anatomia II 2015/2 Lídia Moreira Lima (Ph.D) Professora Associada, LASSBio, PPDF, ICB-UFRJ lidialima@ufrj.br lmlima23@gmail.com Bibliografia:
