Tratamento da fibrilação atrial. A razão do uso do rtpa na trombólise do AVE isquêmico. Tuberculose. Diarreia aguda. Doença do refluxo gastroesofágico
|
|
|
- Manoela Pacheco Santiago
- 8 Há anos
- Visualizações:
Transcrição
1 Julho/Agosto 2012 Volume 100 Número 3 ISSN Tratamento da fibrilação atrial A razão do uso do rtpa na trombólise do AVE isquêmico Microbiota intestinal Diarreia aguda Doença do refluxo gastroesofágico Tuberculose Endometriose da bexiga
2 Editor: José Maria de Sousa e Melo In memoriam Gerente Geral: Daila B. Melo Gerência Executiva: Lícia M ạ S. Andrade Assistente: Thereza C. Jouan Alé Redação Editor Científico: Dr. José Galvão-Alves Redator-Chefe: Dr. Almir L. da Fonseca Coordenação Editorial: Sheila Guedes Revisor-Chefe: Waldyr dos Santos Dias Revisores: Joel Vasconcellos sueli B. dos Santos Contato Médico: Jorge de Moura Bastos Assistente: Julliana P. Rodrigues Tráfego e Logística: Manassés S. Pinto Programação Visual Edson de Oliveira Vilar Editoração Eletrônica Valter Batista dos Santos Sonia R. Vianna e Silva Publicidade Executivo de Contas (RJ): Silvio F. Faria Assistente: Carolina S. de Jesus Gerente (SP): Rodrigo Faccas Executiva de Contas: Anna Maria Caldeira Assistente: Sirlei T.S. de Lima Secretária: M ạ das Graças Santos Jornal Brasileiro de Medicina é uma revista médico-científica bimestralmente enviada a mais de médicos com clínica ativa em todo o território nacional. JBM NÃO ACEITA EM HIPÓTESE ALGUMA MATÉRIA PAGA EM SEU ESPAÇO EDI- TORIAL. Editora de Publicações Científicas Ltda. Rio de Janeiro: Av. das Américas, Salas 1401 a 1404 Barra da Tijuca Tels.: e Fax: CEP Inscrição: CNPJ / redacao.jbm@epuc.com.br São Paulo: Rua Dr. Diogo de Faria, 495 Vila Clementino Tel./Fax: CEP Inscrição CNPJ / publicidade.sp@epuc.com.br Número avulso: R$ 30,00 Registrado na Base de Dados Lilacs, organizada pela Bireme (ex-index Medicus Latino Americano) Periodicidade: Bimestral Impressão: Gráfica Trena Distribuição: Door to Door e Diremadi Representante no México: Intersistemas S.A. de C.V. - México JBM reserva-se todos os direitos, inclusive os de tradução, em todos os países signatários da Convenção Pan-Americana e da Convenção Internacional sobre Direitos Autorais. Os trabalhos publicados terão seus direitos autorais resguardados pela EPUC que, em qualquer situação, agirá como detentora dos mesmos. Prof. Ismar Chaves da Silveira P rofessor Ismar Chaves da Silveira era filho de farmacêutico de uma ex-pequena e pacata cidade do interior paulista, Jaboticabal, hoje centro avançado de pesquisas médicas. As farmácias naquela época, em plena década de 20, congregavam o que havia de mais culto nas cidades do interior. Aluno brilhante, bacharelou-se em 1938 e, no ginásio da mesma cidade, ainda menino, já dava aulas particulares de química aos colegas. Nos idos da década de 40, transferiu-se para o Rio de Janeiro, onde, na saudosa Faculdade Nacional de Medicina, diplomou-se em Medicina em Nossa amizade se inicia quando de sua chegada ao Serviço de Pneumologia da Policlínica Geral do Rio de Janeiro, então chefiado pelo nosso mestre maior, Professor Aloysio de Paula. No JBM Jornal Brasileiro de Medicina ocupou a presidência do Conselho Científico durante décadas, tendo, a cada edição, emitido opiniões e conhecimentos, através de seus memoráveis editoriais. Enquanto seus neurônios o permitiram, vítima de doença crônica, publicou centenas de verbetes nesta tradicional revista e lançou O Pulmão na Prática Médica, livro mais difundido no ensino da especialidade, publicado pela EPUC, editora responsável pelo JBM. Tornou-se professor titular de Pneumologia da UERJ, sucedendo ao nosso mestre comum, Professor Aloysio de Paula, sendo candidato único. Seu brilho potencial e já com numerosos títulos criaram tal situação. Otávio Ribeiro Ratto, fundador da Escola Paulista de Medicina e seu primeiro titular de Pneumologia, como membro de sua banca examinadora, após assistir a sua prova prática, disse para que os presentes todos ouvissem: Foi o mais perfeito exame clínico que assisti como professor em toda a minha carreira. Num painel de astros que compunham o corpo clínico da Policlínica Geral do Rio de Janeiro, como Professor Aloysio de Paula, Fernando Carneiro, Fernando Paulino, Walter Benevides, Nelson Libanio, Paulo Pernambuco, Eudorico Rocha Junior, Domingos Junqueira de Moraes, Nelson Vidal, Raul Scheidelmantel, Julio Mário Guimarães, Amado Pedro Caminha, Ismar Chaves da Silveira ainda aparecia como professor de primeira grandeza. Certamente, caso alguma revista se disponha a publicar esta manifestação de saudade, alguns leitores hão de dizer: necrológico curto, omisso e meio desordenado. A esses eu direi: Qual de vocês, num concurso de docência, aplaudiu sua aprovação, deixando o segundo lugar para mim? Qual de vocês o amou mais que eu? Professor Affonso Berardinelli Tarantino Membro titular da Academia Nacional de Medicina. issn editorial Publicações do Grupo: JBM JULHO/AGOSTO VOL. 100 N o 3 3
3 sumário Prof. Ismar Chaves da Silveira Prof. Affonso Berardinelli Tarantino Tratamento da fibrilação atrial O estado da arte Drs. Eduardo B. Saad, Luiz Antônio Inácio Jr., Charles Slater e Luiz Eduardo Camanho A razão do uso do rtpa na trombólise do AVE isquêmico Dr. Victor Massena editorial artigos Conselho Científico Presidente José Galvão-Alves Membros Honorários Amaury Coutinho (PE) Affonso Berardinelli Tarantino (RJ) Clementino Fraga Filho (RJ) Mário Barreto Corrêa Lima (RJ) Renato Dani (MG) Membros Titulares 30 Microbiota intestinal Sua importância e função Drs. Claudio Fiocchi e Heitor Siffert Pereira de Souza Bahia Zilton A. Andrade Luis Guilherme Lyra Diarreia aguda Drs. Antônio Carlos Moraes e Fernando M. M. Castro Doença do refluxo gastroesofágico Dr. José Galvão-Alves Atualidades médicas Dra. Andréa F. Mendes Panorama internacional Dra. Andréa F. Mendes seções Brasília Columbano Junqueira Neto Espírito Santo Carlos Sandoval Goiás Celmo Celeno Porto Minas Gerais Julio Chebli Paraná Miguel Riella Sergio Bizinelli Pernambuco José Roberto de Almeida Diagnóstico laboratorial Tuberculose Dr. Helio Magarinos Torres Filho Relato de caso Tumor secretor de catecolamina negativo para cintilografia com 123 Iodo-MIBG Drs. Alan Yazaldy Chambi Cotrado, Maria Fernanda Rezende, Bernardo Sanches L. Vianna, Rodrigo Rodrigues Batista, Marcos F. H. Cavalcanti, Marcelo César G. Carneiro, Jader Cunha de Azevedo, Renata Christian Martins Felix, Nilton Lavatori Correa, Evandro Tinoco Mesquita, Marcus Vinicius J. Santos, Claudio Tinoco Mesquita e José Galvão-Alves Imagem e diagnóstico Coordenação: Dra. Marta Carvalho Galvão Endometriose da bexiga Drs. Marta Carvalho Galvão, Carolina Souza Nogueira, Edson Balieiro Junior e Guilherme Tabet Noticiário Rio de Janeiro Aderbal Sabrá Azor José de Lima Evandro Tinoco Fábio Cuiabano Gilberto Perez Cardoso Jorge Alberto Costa e Silva José Manoel Jansen Marta C. Galvão Mauro Geller Henrique Sergio Moraes Coelho Glaciomar Machado São Paulo Capital Adib Jatene Flair José Carrilho José Eduardo Souza José Osmar Medina Pestana Nestor Schor Sender Miszputen Botucatu Oswaldo Melo da Rocha 4 JBM JULHO/AGOSTO VOL. 100 N o 3
4 Tratamento da fibrilação atrial O estado da arte Tratamento da fibrilação atrial O estado da arte cardiologia Eduardo B. Saad Luiz Antônio Inácio Jr. Charles Slater Luiz Eduardo Camanho Do Serviço de Eletrofisiologia e Estimulação Cardíaca Artificial Centro de Fibrilação Atrial do Hospital Pró-Cardíaco Rio de Janeiro. Resumo A fibrilação atrial (FA) é a arritmia cardíaca mais comumente encontrada na prática clínica, por vezes associada a cardiopatias estruturais, porém muitas vezes ocorrendo em corações estruturalmente normais. Nos últimos 10 anos, avanços significativos no entendimento de sua fisiopatologia levaram à possibilidade de tratamentos intervencionistas visando à eliminação da arritmia, redução dos sintomas e, principalmente, do risco tromboembólico associado. Destes, destacam-se o uso de novos anticoagulantes de mais fácil manejo clínico, a ablação por cateter e a oclusão percutânea do apêndice atrial esquerdo. Summary Atrial fibrillation (AF) is the most common cardiac arrhythmia in clinical practice, commonly associated with structural heart disease but many times occurring in completely normal hearts. In the past 10 years, significant advances in the understanding of its pathophysiology lead to new interventional treatment options aimed at arrhythmia elimination, symptom reduction and, mostly, reduction on the associated thromboembolic risk. Among them, use of new anticoagulants that are easier to manage, catheter ablation and percutaneous occlusion of the left atrial appendage are the most relevant. Introdução A fibrilação atrial (FA) é a arritmia mais comum na prática clínica. Portanto, o seu conhecimento e manejo adequados são fundamentais, pelo importante impacto que esta arritmia pode acarretar. Neste artigo serão apresentados aspectos epidemiológicos, propedêuticos e terapêuticos desta entidade. Definição A FA é uma arritmia supraventricular que se caracteriza pela perda da capacidade de contração atrial (perda da sístole atrial). Ao eletrocardiograma manifesta-se pela ausência de onda P, irregularidade do intervalo RR e ondulação da linha de base. O nódulo atrioventricular (NAV) não participa do circuito e, desta forma, serve apenas como um modulador da resposta ventricular. Em função das características eletrofisiológicas do NAV podemos encontrar FA com baixa resposta ventricular (FC média abaixo de 60bpm), FA com resposta ventricular controlada (FC entre 60 e 100bpm) e FA com elevada resposta ventricular (FC acima de 100bpm). Quando encontramos FA com RR regular, o principal diagnóstico eletrocardiográfico é bloqueio atrioventricular (BAV) total associado, devendo-se lembrar também da possibilidade de taquicardia juncional. Vale ressaltar que não raramente o flutter atrial e a taquicardia atrial podem ocorrer no mesmo paciente. O diagnóstico eletrocardiográfico destas condições deve ser confirmado nas derivações do plano inferior (D2, D3 e avf). Classificação A classificação atual da FA é: inicial, paroxística, persistente e permanente (ou crônica). Unitermos: Fibrilação atrial; tratamento; anticoagulantes; ablação; tromboembolismo. Keywords: Atrial fibrillation; treatment; anticoagulation; catheter ablation; thromboembolism. JBM JULHO/AGOSTO VOL. 100 N o 3 7
5 Tratamento da fibrilação atrial O estado da arte Fibrilação atrial é uma arritmia supraventricular que se caracteriza pela perda da capacidade de contração atrial. Ao eletrocardiograma manifesta-se pela ausência de onda P, irregularidade do intervalo RR e ondulação da linha de base. Pontos-chave: > A incidência da FA aumenta significativamente com o avançar da idade, tornando-se mais evidente com o envelhecimento; > Está presente em 1% da população geral, atingindo 10% dos octogenários. A forma inicial refere-se à documentação do primeiro episódio de FA ou ao diagnóstico de novos episódios. A forma paroxística é definida como episódios recorrentes ( 2) com duração inferior a sete dias e reversão espontânea. Surtos de FA com duração 48 horas que são revertidos com cardioversão química ou elétrica também devem ser classificados como paroxísticos. A forma persistente é aquela que dura mais de sete dias, ou quando se decide realizar cardioversão (química ou elétrica) da FA com duração 48 horas, porém ainda dentro dos sete dias iniciais. A FA com duração superior a um ano é denominada persistente de longa duração. A forma permanente refere-se à FA em que as tentativas de reversão falharam ou quando se opta apenas por controlar a resposta ventricular. Esta definição baseia-se fundamentalmente na decisão médica (1, 2). Epidemiologia A incidência da FA aumenta significativamente com o avançar da idade, tornando-se mais evidente com o envelhecimento. Presente em 1% da população geral, atinge 10% dos octogenários (3). Apesar de frequentemente associada a outras doenças cardíacas, como a doença arterial coronária, as valvulopatias e outras cardiopatias em sentido amplo, a FA comumente acomete corações estruturalmente normais, podendo esta forma de FA idiopática representar 20%-30% dos pacientes. A simples presença de FA, como fator independente, aumenta a mortalidade em até duas vezes. Além disto, o risco de fenômenos tromboembólicos é um dos fatores mais importantes quando se considera o tratamento desta arritmia. Um a cada seis AVCs ocorre em pacientes com FA, gerando um risco anual em torno de 7% por ano, o que representa um aumento de até sete vezes em relação ao risco da população em geral. Em pacientes com doença valvar reumática o risco aumenta em até 17 vezes. Cerca de 2,5 milhões de americanos apresentam o problema, responsável por um terço das hospitalizações por distúrbios do ritmo cardíaco. Estima-se, porém, que em 2050 a prevalência dobre, atingindo 5 milhões de pessoas nos EUA, caracterizando uma nova epidemia. Estudos recentes mostram que, em pessoas acima dos 40 anos, uma a cada quatro irá desenvolver a arritmia ao longo da vida. A FA é a quinta maior causa de internação no sistema único de saúde (SUS). Apresentação clínica A FA manifesta-se clinicamente de várias maneiras. Os principais sintomas relacionados seriam crises de palpitação com graus variáveis de repercussão hemodinâmica, fenômenos tromboembólicos e pode até mesmo ser assintomática. Não raramente, o paciente apresenta episódios sintomáticos e assintomáticos, e a primeira manifestação clínica pode ser um evento embólico ou a exacerbação de uma IC. Outros sintomas relacionados seriam dispneia, precordialgia, cansaço aos esforços, pré-síncope ou síncope. Em portadores de estenose mitral ou cardiomiopatia hipertrófica, o surgimento de uma FA pode apresentar-se como edema agudo de pulmão. Vale a pena ressaltar que a FA pode levar a um quadro de taquicardiomiopatia (disfunção ventricular reversível e induzida pela resposta ventricular cronicamente elevada). Estratificação de risco O escore mais simples e amplamente utilizado na estratificação de risco de eventos tromboembólicos (4) é o CHADS 2, desenvolvido pelos investigadores do estudo Stroke Prevention in Atrial Fibrillation (SPAF) (5), no qual os pacientes são classificados como de alto, moderado ou baixo risco. Os seguintes fatores de risco recebem um ponto: idade > 75 anos, hipertensão arterial sistêmica, diabetes e insuficiência cardíaca. A história de AVC ou ataque isquêmico transitório (fenômeno tromboembólico) recebe dois pontos. Há uma relação progressiva e linear entre o aumento da pontuação do escore e o aumento do risco tromboembólico. O CHADS 2 é amplamente utilizado, tanto pela sua importância quanto pela sua simplicidade. Com base neste escore, a diretriz brasileira de fibrilação atrial define os pacientes que devem receber terapia anticoagulante ou antiplaquetária. Duas importantes revisões sistemáticas identificaram novos critérios de risco para tromboembolismo. Embora seja claro que pacientes com FA e idade 75 anos apresentem aumento significativo do risco de AVC, sabe-se que este risco já começa a se elevar a partir dos 65 anos 8 JBM JULHO/AGOSTO VOL. 100 N o 3
6 Tratamento da fibrilação atrial O estado da arte e, da mesma forma, a eficácia dos antiagregantes plaquetários nesta faixa etária é reduzida. Assim, o benefício absoluto com o uso da warfarina aumenta com o avançar da idade. Com base nestes achados, originou-se uma nova abordagem para a estratificação (6), que prevê com maior exatidão o risco de fenômeno tromboembólico, definido como CHA 2 DS 2 -VASc, reclassificando, desta forma, os critérios previamente reconhecidos. Vale ressaltar que alguns critérios que anteriormente apresentavam menor validação passaram a ser incluídos nos fatores de risco clinicamente relevantes não maiores. São eles: sexo feminino, idade entre anos e doença vascular (especificamente, infarto do miocárdio, placa ateromatosa aórtica complexa e doença arterial periférica). Pode-se notar que o risco é cumulativo, e a presença de dois pontos já é suficiente para se requerer anticoagulação com warfarina. A existência de apenas um ponto permite a utilização de AAS ou warfarina, porém com favorecimento à utilização de antagonistas da vitamina K. A decisão de anticoagulação nesta população independe do tipo de apresentação da arritmia. Em presença de fatores de risco, os pacientes com FA paroxística devem ser conduzidos da mesma forma que aqueles com as formas persistente ou permanente. O escore CHADS 2 deve ser sempre utilizado como uma forma inicial de avaliação de risco tromboembólico, particularmente adequado para a atenção primária de médicos não especialistas. Em pacientes com pontuação de CHADS 2 2 é inquestionável a terapia crônica com warfarina, recomendada para se alcançar um INR entre 2 e 3. No entanto, em pacientes com pontuação CHADS 2 de 0 a 1 está indicada uma avaliação de risco mais detalhada, devendo-se incorporar outros fatores de risco à abordagem. A avaliação de risco de sangramento, por sua vez, deve fazer parte da abordagem inicial, antes de se começar a anticoagulação. Apesar de a anticoagulação de pacientes idosos com FA ser cada vez mais frequente, houve uma redução da incidência de hemorragia intracerebral, com taxas de aproximadamente 0,1% e 0,6% nos relatos mais recentes. Este achado pode refletir um maior cuidado na regulação da dose do anticoagulante ou um melhor controle da hipertensão arterial. A taxa de hemorragia cerebral tem sua incidência aumentada com valores de INR entre 3,5 e 4. Por outro lado, não há qualquer incremento do risco de sangramento com INR entre 2 e 3, em comparação com valores mais baixos. Vários escores foram validados para a avaliação do risco de sangramento em pacientes anticoagulados. O mais utilizado atualmente é o escore HAS-BLED (7) (Tabela 1), que inclui nove fatores de risco para sangramento em pacientes utilizando warfarina. Cada fator soma um ponto e, na soma final, um escore maior ou igual a 3 indica aumento do risco de sangramento em um ano sob anticoagulação. Tais pacientes não apresentam contraindicação formal à anticoagulação. Entretanto, se forem submetidos a esta terapêutica deve haver maior precaução e uma avaliação mais frequente. Considera-se que o risco aumentado de sangramento com anticoagulante é semelhante TABELA 1: HAS-BLED escore de pontos para avaliação do risco de sangramento em pacientes sob anticoagulação Fatores de risco Ponto(s) H Hipertensão [Hypertension]: PA sistólica > 160mmHg 1 A Função renal ou hepática anormal [Abnormal] 1 cada um S AVC [Stroke] 1 B História de sangramento [Bleeding] significativo 1 L INR lábeis [Labile] na faixa terapêutica < 60% 1 E Idade avançada [Elderly], > 65 anos 1 D Fármacos [Drugs] antiplaquetários ou consumo de álcool 1 cada um JBM JULHO/AGOSTO VOL. 100 N o 3 9
7 Tratamento da fibrilação atrial O estado da arte Pontos-chave: > O objetivo da anticoagulação é prevenir fenômenos embólicos sem aumentar significativamente as taxas de complicações hemorrágicas; > A dabigatrana é um inibidor direto da trombina com meia-vida de até 17 horas e mais de 80% de excreção renal; > A rivaroxabana é um inibidor direto do fator Xa, com meia-vida de cinco a nove horas em pacientes jovens e de 11 a 13 horas em idosos. ao com uso de aspirina, especialmente em idosos. Este escore, entretanto, não foi validado para o uso dos novos anticoagulantes. Prevenção de fenômenos tromboembólicos Como exposto anteriormente, o principal temor nesta população é a possibilidade de um fenômeno tromboembólico. Inúmeros ensaios clínicos têm demonstrado de forma contundente a importância da terapia antitrombótica nesta população. No início desta década, Hart et al. (8) publicaram uma meta-análise de 29 ensaios clínicos randomizados, que testaram a eficácia e a segurança de agentes antitrombóticos (incluindo a warfarina) em pacientes com FA não valvar. Entre seis ensaios que compararam exclusivamente a warfarina com placebo ou controle, o uso do anticoagulante reduziu o risco relativo de AVC em 64%. Quando analisado o AVC isquêmico isoladamente, a redução do risco relativo foi de 67% e a da mortalidade total, de 26%. Desta forma, fica clara a importância da terapia anticoagulante nesta população. O AAS era amplamente utilizado no passado como profilaxia de tromboembolismo. No entanto, as diretrizes atuais indicam o AAS apenas para pacientes com FA não valvar, de baixo risco e/ou com contraindicação formal ao uso de anticoagulantes. A utilização de dupla antiagregação já foi testada no estudo ACTIVE W (9), que comparou dois grupos: warfarina e AAS associado ao clopidogrel. Esse estudo foi interrompido precocemente, pela clara superioridade da warfarina em relação ao outro grupo (dupla antiagregação). O objetivo da anticoagulação é prevenir fenômenos embólicos sem aumentar significativamente as taxas de complicações hemorrágicas. Para tal, considera-se que o INR deve se manter entre 2 e 3. Os principais preditores de hemorragia maior seriam idade avançada e intensidade da anticoagulação. Recentemente foram aprovados novos anticoagulantes, basicamente com dois principais mecanismos de ação: inibidores diretos da trombina e inibidores diretos do fator Xa (Gráfico). A dabigatrana é um inibidor direto da trombina com meia-vida de até 17 horas e mais de 80% de excreção renal. O estudo RE-LY (10) foi um ensaio de não inferioridade em que pacientes com FA não valvar foram randomizados em três grupos: dabigatrana 110mg (duas vezes ao dia), dabigatrana 150mg (duas vezes ao dia) e warfarina (INR: 2 e 3). A dosagem de 150mg demonstrou superioridade em relação à warfarina quanto à ocorrência de AVC ou embolismo sistêmico. A dosagem de 110mg foi similar à da warfarina na prevenção de tromboembolismo. Observou-se maior ocorrência de infarto do miocárdio no grupo da dabigatrana em relação ao da warfarina, porém sem significância estatística. A ocorrência de sangramento maior foi significativamente mais baixa no grupo da dabigatrana 110mg, em comparação à warfarina, e similar no grupo da dosagem de 150mg. Dentre os efeitos colaterais da droga, o mais prevalente é a dispepsia. Os resultados do estudo RE-LY foram o que levou a FDA a aprovar as dosagens de 150mg duas vezes ao dia para prevenção de tromboembolismo (como opção à warfarina) e de 75mg duas vezes ao dia em pacientes com disfunção renal. A droga não deve ser utilizada em pacientes com clearance de creatinina < 30ml/min. A rivaroxabana é um inibidor direto do fator Xa, com meia-vida de cinco a nove horas em pacientes jovens e de 11 a 13 horas em idosos. Aproximadamente dois terços da droga têm eliminação hepática e o restante, renal. O estudo ROCKET AF (11) comparou 20mg/ dia com warfarina (INR: 2-3) e demonstrou a não inferioridade da rivaroxabana em relação a ela. Análises subsequentes quanto à segurança indicaram que a rivaroxabana é superior à warfarina. Com base nos achados desse estudo, a droga foi aprovada para prevenção de tromboembolismo em portadores de FA, na dosagem de 20mg/dia. Em função de seu perfil, ela pode ser utilizada na dosagem de 15mg/dia em pacientes com disfunção renal (clearance de creatinina: 15-29ml/min). É contraindicação absoluta em pacientes com clearance de creatinina < 15ml/min. A apixabana também é um inibidor direto do fator Xa. Aproximadamente 75% da droga são excretados via fecal e 25%, via renal. O ensaio ARISTOTLE (12) foi um estudo duplo- -cego de não inferioridade, que comparou 5mg de apixabana (ou 2,5mg em pacientes selecionados) com warfarina (INR 2-3) em pacientes. A droga foi similar à war- 10 JBM JULHO/AGOSTO VOL. 100 N o 3
8 Tratamento da fibrilação atrial O estado da arte XII Contato de superfície VIA INTRÍNSECA XI XIIa XIa IX IXa VIIa VII VIIIa Fator tecidual VIA EXTRÍNSECA Warfarina Fatores dependentes de vitamina K (II, VII, IX e X) A abordagem do paciente na sala de emergência depende da forma de apresentação clínica, sintomatologia, duração e risco de eventos tromboembólicos. Em pacientes que se apresentam com instabilidade hemodinâmica, a cardioversão elétrica (CVE) imediata é mandatória para restabelecer o ritmo sinusal e estabilizar as condições clínicas, sendo que heparina intravenosa ou subcutânea deve ser administrada antes da CVE. X Xa X Va Rivaroxabana Apixabana HBPM Dabigatrana Protrombina (II) Trombina (IIa) Fibrinogênio (I) Fibrina (Ia) XIIIa COÁGULO Gráfico: Cascata de coagulação mecanismo de ação dos anticoagulantes disponíveis para uso clínico. farina em relação à ocorrência de fenômenos tromboembólicos. Abordagem terapêutica Na sala de emergência A abordagem do paciente na sala de emergência depende da forma de apresentação clínica, da sintomatologia, duração e risco de eventos tromboembólicos. Em pacientes que se apresentam com instabilidade hemodinâmica (angina, infarto do miocárdio, choque ou edema agudo), a cardioversão elétrica (CVE) imediata é mandatória para restabelecer o ritmo sinusal e estabilizar as condições clínicas, sendo que heparina intravenosa ou subcutânea deve ser administrada antes da CVE. Após a cardioversão deve ser iniciado anticoagulante oral (warfarina), e a heparina deve ser mantida até o INR alcançar nível terapêutico (de 2-3). A duração da terapia anticoagulante (quatro semanas ou ao longo da vida) irá depender da presença de fatores de risco para fenômenos embólicos. Nos pacientes que apresentam FA com alta resposta ventricular, mas sem repercussão hemodinâmica, devem ser utilizadas drogas intravenosas que diminuam rapidamente a frequência ventricular, como betabloqueadores ou antagonistas dos canais de cálcio. Os pacientes com FA paroxística apresentam JBM JULHO/AGOSTO VOL. 100 N o 3 11
9 Tratamento da fibrilação atrial O estado da arte Pontos-chave: > Os portadores de FA de duração 48 horas ou de tempo indeterminado devem obrigatoriamente ser submetidos à anticoagulação com heparina intravenosa ou subcutânea; > Os pacientes submetidos à CVE sem anticoagulação profilática apresentam risco entre 1% e 7% de sofrerem eventos embólicos; > A CVE eletiva pode ser realizada após três a quatro semanas de anticoagulação plena com INR terapêutico. grande possibilidade de ter a arritmia revertida espontaneamente, podendo a conduta expectante ser suficiente em alguns casos. A grande dificuldade está nos pacientes com a forma permanente. Os portadores de FA de duração 48 horas ou de tempo indeterminado devem obrigatoriamente ser submetidos à anticoagulação com heparina intravenosa ou subcutânea, associada a anticoagulante oral. Os pacientes submetidos à CVE sem anticoagulação profilática apresentam risco entre 1% e 7% de sofrerem eventos embólicos. A CVE eletiva pode ser realizada após três a quatro semanas de anticoagulação plena com INR terapêutico (de 2-3). Outra estratégia utilizada (13) que visa reduzir o tempo para a realização da CVE é a utilização do ecocardiograma transesofágico (ETE). Esta estratégia tem como principal benefício a redução do tempo de internação e a realização da CVE após heparinização plena e dosagem de PTT terapêutico (1,5 a 2x em relação ao controle). Desta forma não é necessário o uso de warfarina por três semanas antes da CVE. Outra vantagem desta técnica é a identificação de variáveis relacionadas à ocorrência de AVC, como contraste espontâneo no átrio esquerdo, velocidade de fluxo reduzida no apêndice atrial esquerdo e placa ateromatosa na aorta torácica. Após a CVE deve-se manter anticoagulação por no mínimo quatro semanas (INR: 2-3), devido ao risco de tromboembolismo, resultante da disfunção atrial esquerda pós-cardioversão (átrio atordoado ) (14). Em pacientes com escore CHADS 2 elevado ou fatores de risco para recorrência de FA, o tratamento com anticoagulante deve ser continuado ao longo da vida, independentemente da manutenção ou não do ritmo sinusal após a CVE. A CVE envolve a liberação de um choque elétrico sincronizado com a atividade intrínseca do coração, de maneira a evitar a indução de fibrilação ventricular. Cateter de estimulação ou marcapasso transcutâneo devem estar disponíveis para eventuais casos de assistolia ou bradicardia significativa. As diretrizes sustentam a preferência pelo uso de desfibrilador bifásico, devido à menor quantidade de energia requerida e maior eficácia, em comparação com desfibriladores monofásicos. Estudos publicados demonstraram aumento significativo da taxa de sucesso da reversão de FA com o primeiro choque utilizando onda bifásica. Atualmente, duas posições são comumente utilizadas para colocação dos eletrodos, sendo que vários estudos têm mostrado que o posicionamento ântero-posterior é mais eficaz que o ântero-lateral. A CV elétrica deve ser realizada com o paciente em jejum e sob anestesia ou sedação adequada. A carga monofásica inicial para reversão de FA é de 200J. Para choques bifásicos é recomendado iniciar-se com a aplicação de 120 a 200J. A cardioversão (CV) farmacológica é mais simples que a abordagem através de CVE, porém menos eficaz. Está associada a maior risco de pró-arritmia, devido à toxicidade das drogas antiarrítmicas. A CV farmacológica apresenta maior efetividade quando realizada nos sete primeiros dias do início da FA e é menos efetiva em portadores de FA persistente. Aproximadamente 50% dos pacientes com FA de início recente apresentam reversão espontânea para ritmo sinusal dentro de 24 a 48 horas. As drogas disponíveis no Brasil para reversão aguda de FA são a propafenona e a amiodarona. Vários estudos randomizados controlados demonstraram a eficácia da propafenona na reversão para ritmo sinusal de FA de início recente. Dentro de algumas horas, a taxa de reversão com a propafenona foi de 41% a 91% após administração endovenosa, contra uma taxa de 10% a 29% com o placebo. Pode ser administrada tanto por via endovenosa como por via oral (600mg/dose única), com taxas semelhantes de sucesso. Este agente não deve ser utilizado em pacientes com doença arterial coronariana, hipertrofia ventricular esquerda, disfunção ventricular, DPOC ou IC. Além disso, possui eficácia muito reduzida na reversão de flutter atrial e de FA persistente, podendo inclusive levar à organização da FA em flutter atrial com alta resposta ventricular. Por esse motivo, deve-se administrar betabloqueador ou antagonista dos canais de cálcio não diidropiridínico, a fim de prevenir a condução atrioventricular rápida. Fora do ambiente hospitalar, a propafenona pode ser utilizada com eficácia e segurança em pacientes com FA aguda, com menos de 24 horas de duração, em pacientes 12 JBM JULHO/AGOSTO VOL. 100 N o 3
10 Tratamento da fibrilação atrial O estado da arte sem cardiopatia estrutural e com estabilidade hemodinâmica (15). Deve-se utilizar a propafenona por via oral, com uma dose de 450 a 600mg (pill-in-the pocket). Entretanto, para utilização desta abordagem é necessário que sua segurança tenha sido previamente testada em ambiente hospitalar. A CV farmacológica utilizando amiodarona tende a ocorrer mais tardiamente, quando comparada à propafenona. Pode ser utilizada com segurança em pacientes com cardiopatia estrutural. Quando administrada previamente à CVE em pacientes com FA crônica refratária à reversão química ou elétrica, a amiodarona aumenta a eficácia do choque no restabelecimento do ritmo sinusal. Manutenção do ritmo sinusal: drogas antiarrítmicas A utilização de drogas antiarrítmicas (DAAs) para prevenção de novos surtos de FA é uma medida válida e amplamente difundida. Na maioria das diretrizes sobre FA as DAAs permanecem ainda como primeira opção após o primeiro surto da arritmia. No entanto, algumas considerações devem ficar claras: a eficácia das DAAs é modesta; sua utilização reduz, porém não elimina as recorrências da FA; a probabilidade de uma pró-arritmia ou outros efeitos colaterais é frequente; quanto à escolha da droga, a segurança, mais do que a eficácia, deve ser o principal motivo. Os betabloqueadores apresentam eficácia bastante reduzida na prevenção de novos surtos de FA, exceto nos casos de tireotoxicose e FA induzida por esforço físico. A quinidina, droga amplamente utilizada no passado, demonstrou elevar a mortalidade (16), pelo aumento do intervalo QTc e indução de torsade de pointes. Seu principal efeito colateral é a diarreia (cerca de 30% dos casos). Hoje a droga está praticamente abandonada no arsenal terapêutico da FA. A propafenona também é um bloqueador dos canais de sódio e a única DAA do grupo IC disponível no Brasil. Apresenta eficácia similar à do sotalol e inferior à da amiodarona. As contraindicações formais a sua utilização seriam a presença de IC e cardiopatia isquêmica, devido aos riscos de efeitos pró-arrítmicos. Outra complicação associada ao uso desta droga é a possibilidade de transformar uma FA em flutter atrial mal tolerado hemodinamicamente e com condução AV acelerada. O sotalol é um betabloqueador com propriedades do grupo III (prolongamento do período refratário atrial) e com eficácia inferior à da amiodarona, especialmente em pacientes com cardiomiopatia dilatada não isquêmica. Similarmente à propafenona, é contraindicado nos portadores de disfunção ventricular, asma brônquica e insuficiência renal. Alguns fatores se associam a maior risco de pró-arritmia relacionada ao sotalol, como sexo feminino, hipertrofia ventricular esquerda significativa, bradicardia sinusal, disfunção renal e distúrbios eletrolíticos (hipocalemia/ hipomagnesemia). A amiodarona é indiscutivelmente a droga de melhor eficácia na prevenção da FA, por apresentar efeitos eletrofisiológicos mais amplos, tais como antagonista de cálcio, betabloqueador, discreto efeito bloqueador dos canais de sódio e prolongamento do período refratário atrial. Aumenta a taxa de sucesso da CVE. Diferentemente dos outros agentes antiarrítmicos, pode ser utilizada com segurança em portadores de disfunção ventricular. Nos pacientes com cardiomiopatia isquêmica sem disfunção significativa apresenta eficácia similar à do sotalol. O grande fator limitante da utilização deste fármaco é a taxa relativamente elevada de efeitos colaterais (cerca de 20% a 40%). Recomenda-se a dosagem de manutenção de 200mg ou menos, visando minimizar a ocorrência de paraefeitos clinicamente significativos. A dronedarona, não disponível no Brasil, é uma droga bloqueadora de canais de sódio, cálcio e potássio, além de possuir atividade antiadrenérgica. De forma similar a outras DAAs, apresenta eficácia inferior à da amiodarona. O estudo DIONYSOS (17), que comparou a dronedarona e a amiodarona, demonstrou que a eficácia da droga foi inferior, porém com menos efeitos colaterais que a amiodarona. A droga parece apresentar menor taxa de pró-arritmia. Esta droga também não deve ser utilizada em portadores de disfunção ventricular avançada. O estudo ANDROMEDA (18), que recrutou pacientes com FA e IC classe funcional (NYHA) II-IV, foi interrompido precocemente, devido ao aumento da mortalidade nesta população. A utilização de drogas antiarrítmicas (DAAs) para prevenção de novos surtos de FA é uma medida válida e amplamente difundida. Na maioria das diretrizes sobre FA as DAAs permanecem ainda como primeira opção após o primeiro surto da arritmia. JBM JULHO/AGOSTO VOL. 100 N o 3 13
11 Tratamento da fibrilação atrial O estado da arte As drogas disponíveis para prevenção da FA no Brasil são a propafenona, o sotalol e a amiodarona. Vale ressaltar que nos últimos anos o arsenal terapêutico farmacológico para FA praticamente não evoluiu, e a eficácia das DAAs é limitada, independente do cenário clínico (Tabela 2). Manutenção do ritmo sinusal: ablação por cateter Com as observações pioneiras feitas por Haissaguerre et al. (19), demonstrou-se o papel fundamental de focos arritmogênicos nas veias pulmonares (VPs) na fisiopatologia da iniciação e manutenção dos episódios de FA. Neste foi estabelecido o conceito de FA focal, no qual uma arritmia atrial que acomete difusamente ambos os átrios possui origem bem determinada, logo passível de intervenções terapêuticas. Técnicas utilizando a ablação por cateter foram desenvolvidas e aperfeiçoadas, visando à eliminação dos focos geradores da FA através da ablação circunferencial ao redor das VPs (Figura 1), com índices de sucesso superiores, quando comparados à melhor terapêutica farmacológica. Estratégias de ablação Ao longo dos últimos 15 anos, diversas estratégias de ablação foram utilizadas para controle da FA. Em comum, é consenso atual que o isolamento de todas as VPs é fundamental em todos os grupos de pacientes (FA paroxística, persistente ou permanente). Este isolamento deve ser comprovado eletricamente por mapeamento circular no interior das VPs (Figura 1), pois esta etapa é primordial para o sucesso do procedimento. Em pacientes com FA paroxística, apenas o isolamento das VPs é necessário, realizando-se lesões adicionais em situações específicas (p. ex., focos deflagradores mapeados fora das VPs). É prática rotineira dos autores realizar também o isolamento da veia cava superior, visto que esta estrutura, apesar de rara, pode ser fonte de iniciação da FA. A maioria das publicações demonstra resultados favoráveis, com taxas de sucesso superiores a 80%. Já nas formas persistente e permanente se estabeleceu que apenas o isolamento das VPs é insuficiente, associando-se a altas taxas de recorrência. Os melhores resultados são obtidos com a realização de lesões adicionais: lesões lineares no átrio esquerdo (AE) e extensas aplicações de radiofrequência (RF), guiadas pelos chamados potenciais elétricos fracionados (CFAEs) registrados durante a FA em diversas regiões do átrio esquerdo (parede posterior, septo, teto, anel mitral, base da auriculeta esquerda e no interior do seio coronário). Nestes locais está descrita inclusive reversão a ritmo sinusal durante as aplicações de RF (20). Portanto, fica claro que em formas mais persistentes de FA, com significativo remodelamento atrial, há necessidade de mudança do substrato atrial, implicando em maior número e extensão das aplicaçõs de RF. Estas técnicas apresentam resultados mais favoráveis, obtendo em torno de 60%-70% de controle da FA com um único procedimento, mesmo em condições desfavoráveis de remodelamento atrial. Tabela 2: DAA droga antiarrítmica DAA Dose de Taxa de recorrência Principais efeitos adversos Necessidade de suspensão Incidência de manutenção de FA da droga efeitos Propafenona 450 a 900mg/dia 63% IC, TV, flutter atrial com 15%-20% 25%-30% alta resposta ventricular Sotalol 160 a 320mg/dia 60% Torsades de pointes, IC, 15% 25%-30% bradicardia, broncoespasmo Amiodarona 200 a 400mg/dia 40% QT, fotossensibilidade, toxicidade 18%-35% 50% pulmonar e hepática, bradicardia, polineuropatia, disfunção tireoidiana Dronedarona 800mg/dia 64% Descompensação IC, insuficiência 11%-30% 39% renal, toxicidade hepática, distúrbio gastrointestinal 14 JBM JULHO/AGOSTO VOL. 100 N o 3
12 Tratamento da fibrilação atrial O estado da arte Tecnologias para auxiliar a ablação Independente da estratégia utilizada, métodos de mapeamento por imagem frequentemente são utilizados em adição ao tradicional mapeamento eletrofisiológico. Dois tipos de tecnologia são apropriados nesta circunstância: Mapeamento eletroanatômico Esta forma de mapeamento em 3D permite definir com precisão a anatomia da cavidade atrial esquerda e das VPs, marcar as lesões de RF no mapa formado e traduzir em cores a informação elétrica obtida. É possível também navegar em imagens da anatomia real originadas em tomografia computadorizada ou ressonância magnética (Figura 2). Esta metodologia é especialmente útil para reduzir o tempo de exposição à fluoroscopia, tornando de fácil apreciação o circuito ou o foco da arritmia e as lesões realizadas para tratá-la. Dois sistemas atualmente estão disponíveis: CARTO Biosense Webster e NavX St. Jude Medical. Ecocardiograma intracardíaco Através de um cateter posicionado no átrio direito é possível obter imagens ultrassonográficas detalhadas da anatomia cardíaca em tempo real (Figura 3), permitindo uma manipulação precisa e segura dos cateteres através das diversas estruturas visualizadas. Sua utilização permite também a realização segura das punções transeptais sob visualização direta e a detecção precoce de complicações agudas (derrame pericárdico, trombos). Seleção de pacientes e resultados A seleção de pacientes para ablação por cateter da FA baseia-se atualmente na falência do tratamento clínico. Esta técnica pode ser utilizada em pacientes com diversos tipos de cardiopatia (doença arterial coronária, hipertrofia ventricular esquerda, insuficiência cardíaca), porém os melhores resultados são obtidos nos pacientes com coração estruturalmente normal. Em estudos randomizados comparativos, a sobrevida livre de FA é significativamente melhor nos pacientes submetidos à ablação (85%), quando comparados aos que permanecem em uso de múltiplas drogas antiarrítmicas (30%). A seleção de pacientes com as formas persistente e permanente de FA segue o mesmo raciocínio, porém a decisão deve ser individualizada de acordo com o tamanho do AE (que é Figura 1: Ablação por cateter da FA. Através de acesso transeptal ao átrio esquerdo, um cateter de mapeamento circular (no interior da veia pulmonar superior esquerda) e o cateter de ablação são utilizados para produzir lesões de RF ao redor das veias pulmonares. Um cateter de eco intracardíaco (ICE) é posicionado no átrio direito, para detalhamento anatômico em tempo real. um importante fator preditor de recorrência) e a duração da FA. É importante notar que, mesmo com a estratégia de extensas aplicações de RF aqui descritas, o índice de recidivas e a necessidade de novos procedimentos são maiores nestes grupos, chegando a 40% dos casos. Na experiência de Natale et al. (21), 60% dos pacientes mantiveram ritmo sinusal sem drogas após o primeiro procedimento. Nos que foram submetidos a uma segunda intervenção, 80% mantiveram ritmo sinusal. O acompanhamento em longo prazo de pacientes submetidos à ablação por cateter mostra que existe a possibilidade de recidivas tardias, na ordem de 7% ao ano nos primeiros cinco anos (71% livres de FA aos cinco anos). Portanto, é importante manter a vigilância, com monitorização periódica dos pacientes, sendo prudente manter a terapia anticoagulante naqueles com mais alto risco que não apresentem contraindicações. Não há limite de idade para a indicação de procedimentos de ablação; evidências demonstram resultados semelhantes em pacientes octogenários, porém há maior taxa de complicações tromboembólicas nesta faixa etária. De acordo com o último consenso de especialistas HRS/EHRA/ECAS de 2012 (2), a indicação primária para ablação de FA por JBM JULHO/AGOSTO VOL. 100 N o 3 15
13 Tratamento da fibrilação atrial O estado da arte Veias Pulmonares Esquerdas Lesões de RF ao redor das VPs Veias Pulmonares Direitas Figura 2: Mapeamento eletroanatômico com sistema NAVx. Neste, a anatomia importada de uma ressonância magnética é utilizada para guiar o procedimento no átrio esquerdo. As lesões de RF são dispostas (pontos em vermelho) no antro das veias pulmonares, em formato circular. cateter é a presença de fibrilação atrial paroxística ou persistente sintomática, refratária ou intolerante a pelo menos uma droga antiarrítmica de classe I ou III. A segurança e a eficácia crescentes do procedimento fizeram com que, em algumas situações especiais (atletas, jovens, corações normais), a ablação de FA possa ser considerada terapia de primeira linha. Complicações O procedimento está associado a pequenas taxas de compli cações em centros de excelência com gran de volume e experiência (Tabela 3). Entretanto, recente pesquisa mundial envolvendo mais de 16 mil pacientes submetidos à ablação de FA, em 85 centros ao redor do mundo, mostrou que estas taxas podem ser maiores em centros com menor experiência. Apesar disso, as principais complicações são individualmente menores que 0,5%, totalizando aproximadamente 4%. É importante estar atento a uma complicação tardia (nas primeiras semanas) relacionada à lesão esofagiana, devido à proximidade deste órgão com a parede posterior do AE (22). Há relatos de fístulas átrio-esofágicas, frequentemente fatais. Felizmente, esta complicação ocorre em apenas 0,04%, mas seu reconhecimento precoce pode ser fundamental para evitar um desfecho fatal. Ablação da junção AV Muito utilizada no passado (23), a ablação da junção atrioventricular com implante de marcapasso definitivo vem perdendo espaço, em função dos resultados progressivamente melhores da ablação por cateter. Hoje, basicamente dois grupos de pacientes se beneficiam desta terapia: FA gerando terapias inapropriadas em portadores de CDI (cardioversor-desfibrilador implantável), em que outras modalidades terapêuticas foram incapazes de manter o ritmo sinusal, e portadores de FA sintomática, nos quais falharam todas as tentativas de restauração/manutenção do ritmo sinusal. Septo AE VPs esquerdo Cateter Circular Figura 3: Ablação de FA guiada por ecocardiografia intracardíaca. Demonstra-se a posição correta do cateter de mapeamento circular ao redor das veias pulmonares (VPs) esquerdas, assim como a passagem de uma bainha pelo septo interatrial. AE átrio esquerdo. 16 JBM JULHO/AGOSTO VOL. 100 N o 3
14 Tratamento da fibrilação atrial O estado da arte Ao se indicar esta terapia deve-se ter em mente os seguintes aspectos: necessidade de anticoagulação mantida, possíveis efeitos deletérios da estimulação ventricular direita persistente e o fato de que o paciente se torna dependente do marcapasso. Novas estratégias Oclusão do apêndice atrial esquerdo Há significativas limitações relativas ao uso de anticoagulantes, incluindo o risco de hemorragias cerebrais, níveis subterapêuticos de anticoagulação, janela terapêutica pequena, necessidade de monitorização periódica e diversas interações com outros fármacos e alimentos. Hylek et al. reportaram uma taxa de eventos hemorrágicos excessivamente alta em pacientes acima de 80 anos e naqueles com maior risco segundo o escore CHADS 2, justamente os que mais se beneficiam da terapia para prevenção de fenômenos embólicos (24). Nesta série, 26% dos pacientes interromperam a warfarina no primeiro ano de uso. Esta percepção de risco se reflete na subutilização da anticoagulação na prática clínica, especialmente em pacientes idosos e quando uma droga antiarrítmica é também utilizada. Aproximadamente 50% dos pacientes considerados candidatos ideais não recebem a terapia. Estima-se que, na comunidade, o INR médio esteja na faixa terapêutica em cerca de 50% do tempo; no restante, em 35% está abaixo da faixa (logo, com risco embólico) e em 15% acima da faixa (logo, com risco hemorrágico aumentado). Em nosso meio é Tabela 3: Principais complicações maiores em procedimentos de ablação de FA Complicações vasculares (trombose venosa, pseudoaneurisma, fístula AV) Derrame pericáridico e tamponamento Estenose de veias pulmonares Tromboembolismo (isquemia cerebral transitória, AVE) Paralisia frênica Fístula átrio-esofágica AV arteriovenosa. AVE acidente vascular encefálico. possível que ocorram índices ainda piores, devido à dificuldade de realização de exames frequentes e aos baixos níveis de adesão ao tratamento. Importância da auriculeta esquerda na fisiopatologia do tromboembolismo Os fenômenos tromboembólicos em pacientes com FA ocorrem devido à formação de trombo no átrio esquerdo. A auriculeta é a origem de trombos em até 90% dos casos, devido ao baixo fluxo de esvaziamento causado pela ausência de contração durante a FA. Em vista disso, espera-se que estratégias que têm como alvo a auriculeta esquerda reduzam significativamente os acidentes embólicos, apesar de outras possíveis causas, como aterosclerose do arco aórtico e das carótidas presente especialmente em pacientes com fatores de risco, como hipertensão e diabetes. Porém, a anticoagulação também não tem efeito significativo sobre o risco de aterotrombose. Por isso, apesar de qualquer terapia direcionada à auriculeta esquerda não ser capaz de prevenir todas as formas de embolia, é esperado que reduza as embolias, para as quais a anticoagulação também é eficaz. Evidências de benefícios na redução de fenômenos embólicos Apesar de sua anatomia variável, a auriculeta esquerda é uma estrutura cardíaca distinta, o que torna viável sua exclusão da circulação. Foram desenvolvidos dispositivos para oclusão percutânea, representando a estratégia menos invasiva para exclusão da auriculeta. Esta é uma área em evolução, sendo a literatura ainda carente de trabalhos controlados e com pequenas séries reportando acompanhamento em curto prazo. O WATCHMAN é um dispositivo aprovado na Europa e nos EUA. O primeiro estudo controlado com este dispositivo (25) (PROTECT-AF) envolveu 707 pacientes com FA não valvar e sem contraindicações para o uso de anticoagulantes orais que foram randomizados para uso do dispositivo (e suspensão da anticoagulação) ou para uso crônico da warfarina, com INR-alvo entre 2-3. Nesse estudo demonstrou-se a não inferioridade da intervenção percutânea, com redução de risco relativo de 38%, sugerindo que este JBM JULHO/AGOSTO VOL. 100 N o 3 17
15 Tratamento da fibrilação atrial O estado da arte tratamento pode ser uma alternativa à anticoagulação crônica. O risco de hemorragias foi significativamente menor no grupo que recebeu o dispositivo. O Amplatzer Cardiac Plug (Figura 4) atualmente é o único dispositivo disponível no Brasil com registro da Anvisa. A experiência com este dispositivo é maior na Europa, com mais de 400 casos. É importante salientar que significativas complicações foram reportadas com ambos os dispositivos, sendo a principal a ocorrência de derrame pericárdico. Outras complicações possíveis incluem embolias aéreas e migrações do dispositivo. Uma redução expressiva foi, porém, observada com o aumento do número de casos, demonstrando a importância da curva de aprendizado. Desta forma, a seleção dos candidatos deve ser rigorosa. Recentemente realizamos a oclusão do apêndice atrial esquerdo em sete pacientes, no Hospital Pró-Cardíaco. Todos eram idosos (79 a 91 anos) e apresentavam contraindicação para anticoagulação e FA de difícil controle clínico e por ablação por cateter. Em todos os casos o procedimento foi bem-sucedido, com oclusão completa do apêndice atrial (sem shunt resi dual) e sem complicações. Todos receberam alta hospitalar após 24 horas de internação com dupla antiagregação plaquetária. Nenhum evento embólico foi observado ao acompanhamento. É provável que, com a crescente indicação de anticoagulação em pacientes com FA, principalmente em idosos com maior risco de sangramento, esta técnica venha a ser adotada por um número maior de operadores e indicada mais frequentemente na prática clínica. AE ACP no óstio do AAE AAE Figura 4: Oclusão percutânea do apêndice atrial esquerdo (AAE) com o dispositivo Amplatzer Cardiac Plug (ACP). Através de acesso transeptal ao átrio esquerdo (AE), o dispositivo é posicionado e liberado de forma a ocluir completamente o apêndice. Conclusões A FA é a arritmia mais frequente na prática clínica. Pela sua elevada prevalência, apresenta-se em diversos cenários clínicos, sempre desafiadores. As medidas de prevenção de fenômenos tromboembólicos devem ser o principal objetivo terapêutico. O arsenal terapêutico farmacológico pouco evoluiu nos últimos anos, e novas tecnologias estão surgindo a cada dia, na tentativa de agregar esforços visando controlar a doença e oferecer soluções para esta população de pacientes. Endereço para correspondência: Eduardo B. Saad Rua Visconde de Pirajá 351, sala 623 Ipanema Rio de Janeiro-RJ eduardobsaad@hotmail.com Referências 11. FUSTER, V. et al ACCF/AHA/HRS focused updates incorporated into the ACC/AHA/ESC 2006 Guidelines for the management of patients with atrial fibrillation: A report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines developed in partnership with the European Society of Cardiology and in collaboration with the European Heart Rhythm Association and the Heart Rhythm Society. J. Am. Coll. Cardiol., 57(11): e101-98, CALKINS, H. et al HRS/EHRA/ECAS expert consensus statement on catheter and surgical ablation of atrial fibrillation: Recommendations for patient selection, procedural techniques, patient management and follow-up, definitions, endpoints, and research trial design. J. Interv. Card. Electrophysiol., 33(2): , STEWART, S. et al. Population prevalence, incidence, and predictors of atrial fibrillation in the Renfrew/Paisley study. Heart, 86(5): , GAGE, B.F. et al. Validation of clinical classification schemes for predicting stroke: Results from the National Registry of Atrial Fibrillation. JAMA, 285(22): , HART, R.G. et al. Factors associated with ischemic stroke during aspirin therapy in atrial fibrillation: Analysis of 2,012 participants in the SPAF I-III clinical trials. The Stroke Prevention in Atrial Fibrillation (SPAF) Investigators. Stroke, 30(6): , LIP, G.Y. et al. Refining clinical risk stratification for predicting stroke and thromboembolism in atrial fibrillation using a novel risk factor-based approach: The euro heart survey on atrial fibrillation. Chest, 137(2): , PISTERS, R. et al. A novel user-friendly score (HAS-BLED) to assess 1-year risk of major bleeding in patients with atrial fibrillation: The Euro Heart Survey. Chest, 138(5): , HART, R.G. et al. Cardioembolic vs. noncardioembolic strokes in atrial fibrillation: Frequency and effect of antithrombotic agents in the stroke prevention in atrial fibrillation studies. Cerebrovasc. Dis., 10(1): 39-43, CONNOLLY, S. et al. Clopidogrel plus aspirin versus oral anticoagulation for atrial fibrillation in the Atrial fibrillation Clopidogrel Trial with Irbesartan for prevention of Vascular Events (ACTIVE W): A randomised controlled trial. Lancet, 367(9526): , CONNOLLY, S.J. et al. Dabigatran versus warfarin in patients with atrial fibrillation. N. Engl. J. Med., 361(12): , Obs.: As 15 referências restantes que compõem este artigo se encontram na Redação à disposição dos interessados. 18 JBM JULHO/AGOSTO VOL. 100 N o 3
16 A razão do uso do rtpa na trombólise do AVE isquêmico A razão do uso do rtpa na trombólise do AVE isquêmico neurologia Victor Massena Neurologista e neurointensivista. Médico graduado pela Escola de Medicina Souza Marques. Especialista em Neurologia pela UNIRIO. Especialista em Medicina Intensiva pelo Hospital Israelita Albert Einstein, São Paulo. Título de Especialista em Medicina Intensiva pela AMB/AMIB. Especialista em Neurointensivismo pelo Hospital Sírio-Libanês, São Paulo. Especialista em Neurologia Vascular pelo Hospital Moinhos de Vento, Porto Alegre, RS. Membro da Associação de Medicina Intensiva Brasileira, Academia Brasileira de Neurologia, Sociedade Brasileira de Doenças Cerebrovasculares, World Stroke Organization e da Neurocritical Care Society. Professor de Clínica Médica da UFRJ. Neurologista do Hospital Pró-Cardíaco, do Centro Médico Adventista Silvestre e da Clínica Carlos Bacelar. Resumo As doenças cerebrovasculares são atualmente a maior causa de morte no Brasil e uma das três maiores causas de incapacidade permanente. A reabertura de uma artéria ocluída com rtpa em 4,5h mostrou-se extremamente eficaz no tratamento. Muitas outras substâncias ainda prometem estudos mais consistentes, e outras já foram descartadas através de trabalhos anteriores. O presente trabalho disserta sobre todos os mais relevantes estudos que acabaram levando ao uso do rtpa como medicação de eleição para o tratamento, em detrimento de outras substâncias que não vingaram porque não eram factíveis ou porque os trabalhos deixaram a desejar. Summary Cerebrovascular diseases are currently the leading cause of death in Brazil and one of the three major causes of permanent disability. The reopening of an occluded artery with rtpa in 4.5 hours has shown to be an extremely effective treatment. Many other substances are also showing promise, and others have been dismissed by previous papers. This paper discusses the most relevant studies that eventually led to the use of rtpa as the treatment of choice to the detriment of substances which have either proven ineffective or impractical, or because of inconsistent or superficial research. Introdução No mundo ocidental, as doenças cerebrovasculares são responsáveis pelo comprometimento de boa parte da população economicamente ativa. Estima-se que, nos países industrializados, 300 a 500 pessoas para cada 100 mil habitantes sejam vítimas deste grupo de doenças. Isto concorre para o fato de que as doenças cerebrovasculares, especialmente o acidente vascular cerebral (AVC), sejam a segunda maior causa de morte e a primeira causa de incapacidade física permanente no mundo, porém representam, atualmente, a maior causa de morte no Brasil. Os AVCs de etiologia isquêmica (AVCIs) abrangem 70% a 80% dos casos e, portanto, são os principais alvos para o desenvolvimento de terapêuticas que visem à redução da mortalidade e da incapacidade física decorrentes das doenças cerebrovasculares. A medida de maior impacto com redução de risco absoluto populacional na mortalidade e incapacidade por AVC são as unidades de AVC, já que o rtpa só é administrado em torno de 5% dos pacientes em serviços capacitados. Unitermos: Acidente vascular cerebral; isquemia cerebral; trombólise; rtpa. Keywords: Stroke; cerebral ischemia; thrombolysis; rtpa. Trabalho de conclusão do Curso de Especialização em Neurointensivismo para Adultos Instituto Sírio-Libanês de Ensino e Pesquisa, Hospital Sírio-Libanês. Orientador: Prof. Dr. Fábio Santana Machado. Colaborador: Dr. Daniel Bezerra. JBM JULHO/AGOSTO VOL. 100 N o 3 19
17 A razão do uso do rtpa na trombólise do AVE isquêmico Pontos-chave: > Estudos sugerem que a síntese proteica celular começa a diminuir com valores de FSC próximos ao normal; > Os valores de FSC entre 12 e 22ml/100g/min são de extrema importância na trombólise; > O tecido neuronal irrigado através do FSC neste intervalo constitui a preciosa penumbra isquêmica. Mesmo assim, faz-se necessário implementar a difusão do conhecimento já estabelecido sobre o assunto, para que mais e mais serviços e profissionais estejam capacitados. Objetivos Não está na essência deste trabalho revisar os mecanismos básicos e nem os fatores de risco associados ao AVCI, uma vez que é fácil encontrar revisões sólidas sobre tais assuntos na literatura médica. Nosso intuito é discutir o tratamento hiperagudo do mesmo, com ênfase no tratamento trombolítico com rtpa. Considerar-se-á também o porquê de o rtpa ser a medicação de eleição atual para a trombólise, em detrimento de outras possibilidades vigentes na literatura, além da análise crítica da razão pela qual outros trombolíticos não merecem ser usados. Material e métodos Uma revisão bibliográfica dos maiores e mais relevantes estudos randomizados, controlados por placebo, do uso do rtpa (alteplase) no tratamento do AVCI hiperagudo, bem como dos estudos com a estreptoquinase, uroquinase, ancrod, desmoteplase, tenecteplase e outras alternativas à trombólise, foi realizada com base na última revisão sistemática da Cochrane. Esses estudos foram o National Institute of Neurological Disorders and Stroke, Recombinant Tissue Plasminogen Activator Stroke Study (NINDS), partes 1 e 2, o Alteplase Thrombolysis for Acute Noninterventional Therapy in Ischemic Stroke (ATLANTIS), o European Cooperative Acute Stroke Study (ECASS) 1, 2 e 3, o Echoplanar Imaging Thrombolysis Evaluation Trial (EPITHET), o Multicenter Acute Stroke Trial Europe (MAST-E) e o Multicenter Acute Stroke Trial Italy (MAST-I), o Australia Streptokinase (ASK), o Intra-arterial Prourokinase for Acute Ischemic Stroke (PROACT) 1 e 2, o Stroke Treat ment with Ancrod Trial (STAT), o Dose Escalation Study of Desmoteplase in Acute Ischemic Stroke (DEDAS) e o The Desmoteplase in Acute Ischemic Stroke Trial (DIAS). Fisiopatologia breve do AVCI hiperagudo Trombólise, como o próprio nome já define, diz respeito à lise de um trombo. Como o AVC isquêmico decorre da obstrução de um vaso arterial cerebral, seja por um êmbolo proveniente de um sítio proximal, seja por um trombo formado in situ, a ideia fundamental desta terapia é a desobstrução desta artéria antes que haja um grau de lesão tecidual irreversível. Considerando-se que o fluxo sanguíneo cerebral (FSC) normal é no mínimo de 55ml/100g/min, o tecido neuronal começa a apresentar variados graus de disfunção quando este valor se reduz. Vários estudos em animais, corroborados atualmente por estudos de neuroimagem funcional, sugerem que a síntese proteica celular normal começa a diminuir com valores de FSC próximos ao normal (40 a 50ml/100g/min), seguindo- -se a glicólise anaeróbica (35ml/100g/min), a perda de transmissão sináptica (20ml/100g/ min) e, finalmente, a despolarização anóxica das membranas celulares, com cessação de atividade elétrica (15 a 17ml/100g/min). Valores de FSC regional abaixo de 12ml/100g/ min resultam em necrose e morte celular, enquanto déficits transitórios ocorrem quando o FSC se mantém acima de 22ml/100g/min. Os valores de FSC entre 12 e 22ml/100g/ min são de extrema importância na trombólise, já que o tecido neuronal irrigado através do FSC neste intervalo constitui a preciosa penumbra isquêmica. A penumbra isquêmica representa uma área de tecido neuronal comprometido disfuncional, mas com grande capacidade de recuperação, desde que o FSC seja restaurado rapidamente. Atualmente, a terapêutica mais eficaz na restauração do FSC normal é a trombólise (Jones et al. J. Neurosurg., 54: , 1981; e Baron, em Cerebrovascular diseases). Visto que o mecanismo patogênico do AVCI é a obstrução tromboembólica de uma artéria cerebral, o uso de um agente com propriedades de lise deste trombo seria a escolha lógica. Foi ainda na década de 50 que ocorreram os primeiros casos de AVCI em que um agente trombolítico foi usado, mas sem sucesso. A ausência de tomografia computadorizada (TC) foi uma das causas deste insucesso, pois alguns pacientes com hemorragia intracraniana foram tratados com trombólise, piorando sobremaneira a evolução natural destes casos. Em 1985, Zivin et al. demonstraram que o ativador tissular de plasminogênio recombinante (rtpa) foi 20 JBM JULHO/AGOSTO VOL. 100 N o 3
18 A razão do uso do rtpa na trombólise do AVE isquêmico eficaz em promover recanalização arterial em modelos de ratos. Desde então, a comunidade médica foi tomada por um entusiasmo coletivo, no intuito de se estabelecer um tratamento eficaz e seguro, uma droga que promovesse a recanalização arterial com mínimos efeitos colaterais. Racional do uso de trombolíticos mecanismo de ação O restabelecimento do FSC em uma artéria obstruída é fundamental para o salvamento do tecido neuronal em risco. Logo após a obstrução do vaso, mecanismos fibrinolíticos endógenos entram em ação, culminando com a ativação do plasminogênio em plasmina que, de uma forma geral, quebra a malha de fibrina, dissolvendo o trombo. Os ativadores fisiológicos do plasminogênio são encontrados no soro em quantidades muito baixas, em concentração 100 mil vezes menor que a concentração do plasminogênio, e incluem o ativador do plasminogênio tissular e o ativador uroquinase do plasminogênio. Entretanto, este mecanismo fibrinolítico endógeno não é tão eficaz. Recanalização espontânea ocorre em uma minoria de pacientes com AVCI, e as drogas trombolíticas passam a ser grandes aliadas para a restauração do fluxo sanguíneo. O rtpa humano, uma glicoproteína de 65kDA, é uma cadeia simples de 527 aminoácidos organizados em cinco diferentes módulos ou domínios mais carboidratos. Como ocorre naturalmente como ativador plasminogênico tecidual humano, ele é uma enzima que converte plasminogênio em plasmina, que decompõe a fibrina dos coágulos em produtos de decomposição solúveis (PDFs). Esta conversão ocorre mais eficientemente na superfície do coágulo, já que a fibrina oferece locais de ligação específicos para lisina que proporcionam excelente contato entre o plasminogênio e o ativador. Com base em dados in vitro, os agentes trombolíticos podem ser divididos em duas categorias gerais: agentes seletivos e não seletivos para coágulos. Alternativamente, os termos específico para fibrina e inespecífico para fibrina ou seletivo e não seletivo para fibrina também são bastante usados. Embora se suponha que todos os agentes trombolíticos atuem segundo o mesmo mecanismo básico, eles são diferentes em alguns aspectos importantes. Já ficou claramente estabelecido que alguns agentes possuem alta afinidade de ligação para fibrina e ativam primária e seletivamente o plasminogênio na superfície dos coágulos (isto é, são seletivos para coágulos), enquanto outros agentes não fazem esta seleção e ativam tanto plasminogênio em coágulos quanto em circulação. A plasmina em circulação é rapidamente desativada pela antiplasmina alfa 2, enquanto a plasmina ligada por fibrina é parcialmente protegida da desativação e está disponível para lise do coágulo. O uso de agentes não seletivos para coágulos também pode resultar em níveis anormais de plasmina circulante. Isto pode provocar depleção das concentrações de fibrinogênio, plasminogênio, proteínas pró-coagulantes e alfa 2 antiplasmina circulante, promovendo altas concentrações de PDFs. Esta série de eventos aparentemente está implicada em complicações hemorrágicas sistêmicas. In vitro, o rtpa tem alta afinidade de ligação para fibrina, o que permite que atue rapidamente na superfície e nos interstícios do coágulo. É um agente trombolítico altamente seletivo para coágulos e específico para fibrina. É o único ativador plasminogênico tecidual recombinante com a mesma sequência primária de aminoácidos que o tpa humano. Ao contrário disto, a reteplase (rpa), um ativador plasminogênico mutante de deleção, não possui os domínios finger, epidermal growth factor e kringle-1, existentes no tpa humano. Assim, a afinidade de ligação da reteplase é bem mais baixa que a do rtpa, sendo também menos seletiva para coágulos. O desenvolvimento de trombolíticos seletivos para coágulos baseou-se na suposição de que a seletividade para os mesmos forneceria rápida lise sem causar um estado lítico sistêmico, comprometimento hemostático ou reoclusão prematura. Além disto, acredita-se que agentes específicos para fibrina evitem o fenômeno do roubo de plasminogênio, o processo pelo qual o plasminogênio sofre depleção do trombo enquanto tenta manter um equilíbrio com o plasminogênio circulante decomposto por agentes não seletivos para fibrina. A perda de plasminogênio no coágulo deixa menos material para ser convertido em plasmina pelo agente trombolítico dentro do coágulo, In vitro, o rtpa tem alta afinidade de ligação para fibrina, o que permite que atue rapidamente na superfície e nos interstícios do coágulo. É um agente trombolítico altamente seletivo para coágulos e específico para fibrina. Pontos-chave: > O restabelecimento do FSC em uma artéria obstruída é fundamental para o salvamento do tecido neuronal em risco; > Logo após a obstrução do vaso, mecanismos fibrinolíticos endógenos entram em ação; > A ativação do plasminogênio em plasmina, de uma forma geral, quebra a malha de fibrina, dissolvendo o trombo. JBM JULHO/AGOSTO VOL. 100 N o 3 21
19 A razão do uso do rtpa na trombólise do AVE isquêmico Pontos-chave: > Com base no sucesso do rtpa em promover recanalização em modelos experimentais, estudos pilotos com esta droga foram iniciados na década de 80; > O primeiro grande estudo randomizado demonstrou benefício do uso de um agente trombolítico no AVCI na fase hiperaguda; > Foi desenhado com o objetivo de se evidenciar a proporção de pacientes com melhora ou resolução completa e precoce dos sintomas neurológicos. teoricamente diminuindo a atividade lítica do agente trombolítico. Estudos com rtpa Com base no sucesso do rtpa em promover recanalização em modelos experimentais, estudos pilotos com esta droga foram iniciados na década de 80, a fim de se estabelecer o tempo ideal e a dose segura no AVCI. Os resultados dos estudos pilotos foram fundamentais para o planejamento do NINDS tpa Stroke Study, o primeiro grande estudo randomizado que demonstrou benefício do uso de um agente trombolítico no AVCI na fase hiperaguda. Foram basicamente os resultados desse estudo que fundamentaram a aprovação do uso do rtpa pela Food and Drug Administration (FDA), para o tratamento do AVCI, desde que usado numa janela de até três horas do início da instalação do quadro. O estudo NINDS foi executado em duas partes, e foi o primeiro estudo randomizado a demonstrar o benefício do uso do rtpa em até três horas de instalação do quadro. A primeira parte do estudo foi desenhada com o objetivo de se evidenciar a proporção de pacientes com melhora ou resolução completa e precoce dos sintomas neurológicos, o que era definido como uma redução de quatro pontos ou mais na escala NIHSS (escala de déficit neurológico), dentro de um período de 24 horas. Pacientes foram randomizados para receberem placebo ou rtpa na dose de 0,9mg/kg, sendo 10% da dose administrados em bolus e o restante através de infusão contínua em uma hora, sem exceder a dose máxima de 90mg. Tais valores foram determinados a partir dos estudos pilotos que precederam o estudo NINDS. Pacientes com todos os tipos de AVC isquêmico foram incluídos, desde que a duração dos sintomas não ultrapassasse 180 minutos. Foram incluídos 291 pacientes, 139 (48%) com até 90 minutos de início dos sintomas. Dos 144 pacientes randomizados para o tratamento com rtpa, 67 (46%) apresentaram melhora precoce, enquanto 57 (39%) dos 147 que receberam placebo apresentaram o mesmo grau de melhora (risco relativo: 1,2; p = 0,21). Hemorragia intracraniana sintomática aconteceu em 6% dos pacientes que receberam rtpa e não foi observada em nenhum paciente randomizado para o placebo. Embora o desfecho já estivesse definido desde o protocolo do estudo, os resultados da primeira parte do estudo não foram suficientes para se estabelecer um benefício claro, tendo sido necessária a extensão do mesmo, utilizando a mesma droga na mesma dose, mas com objetivos um pouco diferentes. Desta vez, a variável testada foi uma boa recuperação funcional dos pacientes três meses após o tratamento, definida como: escala NIHSS (que mensura o déficit neurológico), índice de Barthel (que mensura a independência para as atividades cotidianas), Rankin modificada (que mensura a incapacidade física) e a escala de evolução de Glasgow, ou outcome scale (que mensura o estado funcional). Nesta segunda parte do estudo, 333 pacientes foram randomizados para receberem rtpa ou placebo, e 163 (49%) pacientes foram tratados com até 90 minutos da instalação do quadro. Os pacientes que foram randomizados para receberem rtpa apresentaram resultados melhores que os pacientes submetidos ao tratamento com placebo. A razão de probabilidade para um resultado favorável no grupo tratado com rtpa foi de 1,7 (IC: 1,2-2,6; p = 0,008). Ao se analisar a diferença absoluta das proporções de bons resultados nos dois grupos, seriam necessários oito pacientes tratados com rtpa para que um paciente adicional apresentasse resolução completa ou recuperação com déficits mínimos. Numa análise combinada das partes 1 e 2 do estudo NINDS, os benefícios do rtpa em três meses foram comprovados em cada escala de avaliação funcional utilizada. Hemorragia intracraniana sintomática em até 36 horas após o início do quadro foi observada em 7% dos pacientes do grupo tratado com rtpa, comparado a apenas 1% dos pacientes que fizeram uso do placebo na parte 2 do estudo. A análise combinada das duas partes do estudo evidenciou uma incidência de hemorragia intracraniana sintomática em 6,4% dos pacientes que fizeram uso de rtpa, em comparação com 0,6% dos pacientes tratados com placebo (p < 0,001). Em uma análise multivariada, os únicos fatores que contribuíram independentemente para um risco maior de sangramento foram a gravidade do déficit clínico medido pela escala do NIHSS (> 20), com uma razão de 22 JBM JULHO/AGOSTO VOL. 100 N o 3
20 A razão do uso do rtpa na trombólise do AVE isquêmico probabilidade de 1,8 (IC: 1,2-2,9), e a presença de edema cerebral, evidenciado por hipodensidade hiperaguda ou efeito de massa razão de probabilidade: 7,8 (IC: 2,2- -27,1). Entretanto, os benefícios do tratamento se mantiveram nesse grupo de pacientes que apresentavam estes achados clínicos ou radiológicos de, em tese, maior risco de sangramento, com melhor recuperação funcional em três meses e semelhante probabilidade de óbito ou incapacidade física grave, quando comparado ao grupo placebo. Ainda no NINDS, numa análise diferenciada de subtipos de AVCI, os benefícios do uso do rtpa no estudo foram observados em pacientes representativos de diferentes graus de comprometimento neurológico assim como em todos os tipos de AVCI, segundo a escala TOAST (elaborada em 1990, e que pode ser subdividida em evidente, provável ou possível), em cinco modalidades de AVC: aterotrombótico de grandes vasos, de pequenos vasos lacunar, cardioembólico, outras etiologias e criptogênico. A probabilidade do uso do rtpa resultar em recuperação completa ou quase completa no grupo tratado em até 90 minutos da instalação do quadro (razão de probabilidade: 2,11; IC: 1,33-3,35) foi maior que a do grupo tratado entre 90 e 180 minutos (razão de probabilidade: 1,69; IC: 1,09-2,62), quando comparados ao grupo placebo. Os benefícios do tratamento com rtpa mantiveram-se por um período mínimo de um ano. Outros estudos com rtpa foram realizados no intuito de se analisar a possibilidade do uso dessa droga em uma janela de tempo superior a três horas como o ECASS III. Antes deste, dois grandes estudos randomizados foram realizados na Europa com este objetivo. O ECASS I foi publicado dois meses antes da publicação do estudo NINDS e sete meses antes da aprovação do uso do rtpa pela FDA. O ECASS foi o primeiro grande estudo multicêntrico, duplo-cego, randomizado, que comparou o uso do rtpa com placebo. O ECASS incluiu pacientes maiores de 18 anos, com diagnóstico clínico de AVCI moderado a grave e com até seis horas de instalação do quadro clínico. Um total de 620 pacientes foram randomizados para receberem rtpa ou placebo. A dose recomendada para ser administrada no grupo que receberia rtpa foi de 1,1mg/kg. Foram excluídos pacientes que apresentassem coma, hemiplegia associada a desvio conjugado do olhar, afasia global, AVC do sistema vertebrobasilar ou TC inicial evidenciando hipodensidade em mais de um terço do território da artéria cerebral média. Os objetivos primários foram a análise da melhora funcional, definida por índice de Barthel em 15 pontos e escala de Rankin modificada em 1 ponto, com avaliação tendo sido realizada 90 dias depois do tratamento. O objetivo secundário foi a análise da mortalidade em 30 dias. Os resultados do ECASS não foram empolgantes, pois não houve diferença significativa na análise dos resultados dos objetivos primários entre os grupos rtpa e placebo. A mortalidade em 90 dias foi de 22,4% no grupo tratado com rtpa e de 16% no grupo placebo (p = 0,04). Entretanto, houve inúmeras violações de protocolo nesse estudo. Dos pacientes incluídos, 18% apresentavam algum critério de exclusão. A violação de protocolo mais comum foi a inclusão de pacientes com hipodensidade maior que 30% da área da artéria cerebral média. Em uma análise diferenciada excluindo os pacientes com violação do protocolo, observou-se uma diferença significativa nos resultados da escala Rankin modificada, favorecendo o grupo que recebeu rtpa. A mortalidade não foi diferente entre os dois grupos. Infartos hemorrágicos aconteceram com maior frequência no grupo placebo (30,3% versus 23%; p < 0,001). Entretanto, hematomas intracranianos foram mais comuns no grupo que recebeu rtpa (19,8% versus 6,5%; p < 0,005). Com o objetivo de excluir o excesso de violações de protocolo e responder outras questões, foi planejado o ECASS II. O estudo foi também duplo-cego, randomizado, multicêntrico, e testou a eficácia e segurança do rtpa em até seis horas da instalação do quadro clínico. Diferente do ECASS I, a dose de rtpa utilizada foi de 0,9mg/kg, e antes do início do estudo os centros envolvidos foram instruídos a cumprir rigorosamente os critérios de inclusão e exclusão, tendo sido inclusive treinados para uma avaliação mais precisa da TC de crânio. Mesmo com todos estes cuidados, houve 72 violações de protocolo no universo de 800 pacientes randomizados. Outros estudos com rtpa foram realizados no intuito de se analisar a possibilidade do uso dessa droga em uma janela de tempo superior a três horas como o ECASS III. JBM JULHO/AGOSTO VOL. 100 N o 3 23
MAPEAMENTO ELETROANATOMICO NA ABLAÇÃO. Cristiane Miranda Hospital São Lucas - RJ
 MAPEAMENTO ELETROANATOMICO NA ABLAÇÃO Cristiane Miranda Hospital São Lucas - RJ Técnica da ablação Ao final do período, 66% dos pacientes tratados com ablação permaneceram livres dos sintomas, contra 16%
MAPEAMENTO ELETROANATOMICO NA ABLAÇÃO Cristiane Miranda Hospital São Lucas - RJ Técnica da ablação Ao final do período, 66% dos pacientes tratados com ablação permaneceram livres dos sintomas, contra 16%
CENTRO DE APOIO OPERACIONAL DE DEFESA DA SAÚDE CESAU. Av. Joana Angélica, 1312, Prédio Principal, sala 404 Nazaré. Tel.: 71 3103-6436 / 6812.
 ORIENTAÇÃO TÉCNICA N.º 08 /2014 - CESAU Salvador, 23 de janeiro de 2014. OBJETO: Parecer. - Centro de Apoio Operacional de Defesa da Saúde- CESAU REFERÊNCIA:xxxPromotoria da Justiça de xxx/dispensação
ORIENTAÇÃO TÉCNICA N.º 08 /2014 - CESAU Salvador, 23 de janeiro de 2014. OBJETO: Parecer. - Centro de Apoio Operacional de Defesa da Saúde- CESAU REFERÊNCIA:xxxPromotoria da Justiça de xxx/dispensação
RESPOSTA RÁPIDA 22/2014. Xarelto
 RESPOSTA RÁPIDA 22/2014 Xarelto SOLICITANTE NÚMERO DO PROCESSO Drª. Juliana Mendes Pedrosa, Juíza de Direito 0327.13.003068-4 DATA 17/01/2014 SOLICITAÇÃO O requerente está acometido de cardiomiopatia dilatada
RESPOSTA RÁPIDA 22/2014 Xarelto SOLICITANTE NÚMERO DO PROCESSO Drª. Juliana Mendes Pedrosa, Juíza de Direito 0327.13.003068-4 DATA 17/01/2014 SOLICITAÇÃO O requerente está acometido de cardiomiopatia dilatada
TEMA: Uso de rivaroxabana (Xarelto ) em portadores de fibrilação atrial crônica
 NT 65 Data: 08/04/2014 Solicitante: Dr. Eduardo Soares de Araújo Juiz de Direito Especial da Comarca Pública de Andradas Número do Processo: 0016044-91.2014.8.13.0026 TEMA: Uso de rivaroxabana (Xarelto
NT 65 Data: 08/04/2014 Solicitante: Dr. Eduardo Soares de Araújo Juiz de Direito Especial da Comarca Pública de Andradas Número do Processo: 0016044-91.2014.8.13.0026 TEMA: Uso de rivaroxabana (Xarelto
Trombofilias. Dr Alexandre Apa
 Trombofilias Dr Alexandre Apa TENDÊNCIA À TROMBOSE TRÍADE DE VIRCHOW Mudanças na parede do vaso Mudanças no fluxo sanguíneo Mudanças na coagulação do sangue ESTADOS DE HIPERCOAGULABILIDADE
Trombofilias Dr Alexandre Apa TENDÊNCIA À TROMBOSE TRÍADE DE VIRCHOW Mudanças na parede do vaso Mudanças no fluxo sanguíneo Mudanças na coagulação do sangue ESTADOS DE HIPERCOAGULABILIDADE
REDE D Or de Hospitais Instituto D Or de Pesquisa e Ensino
 REDE D Or de Hospitais Instituto D Or de Pesquisa e Ensino Serviço de Arritmia, Eletrofisiologia e Estimulação Cardíaca Artificial CURSO DE APERFEIÇOAMENTO EM ARRITMIA CLÍNICA E MÉTODOS DIAGNÓSTICOS NÃO
REDE D Or de Hospitais Instituto D Or de Pesquisa e Ensino Serviço de Arritmia, Eletrofisiologia e Estimulação Cardíaca Artificial CURSO DE APERFEIÇOAMENTO EM ARRITMIA CLÍNICA E MÉTODOS DIAGNÓSTICOS NÃO
Diretrizes. Brasileiras de Fibrilação Atrial (2009) Editor Leandro Ioschpe Zimerman
 Diretrizes Brasileiras de Fibrilação Atrial (2009) Editor Leandro Ioschpe Zimerman Co-Editores Guilherme Fenelon, Martino Martinelli Filho Coordenadores Cesar Grupi, Jacob Atié Participantes Adalberto
Diretrizes Brasileiras de Fibrilação Atrial (2009) Editor Leandro Ioschpe Zimerman Co-Editores Guilherme Fenelon, Martino Martinelli Filho Coordenadores Cesar Grupi, Jacob Atié Participantes Adalberto
Principais Arritmias Cardíacas
 Principais Arritmias Cardíacas Arritmia É qualquer mudança na freqüência ou configuração das ondas individuais do eletrocardiograma. Chamamos de arritmias cardíacas toda alteração na condução elétrica
Principais Arritmias Cardíacas Arritmia É qualquer mudança na freqüência ou configuração das ondas individuais do eletrocardiograma. Chamamos de arritmias cardíacas toda alteração na condução elétrica
Réus: Município de Belo Horizonte e Estado de Minas Gerais
 NOTA TÉCNICA 66/2014 Solicitante: Dra. Patricia Santos Firmo Juíza de Direito Data: 09/04/2014 Medicamento X Material Procedimento Cobertura Réus: Município de Belo Horizonte e Estado de Minas Gerais Processo
NOTA TÉCNICA 66/2014 Solicitante: Dra. Patricia Santos Firmo Juíza de Direito Data: 09/04/2014 Medicamento X Material Procedimento Cobertura Réus: Município de Belo Horizonte e Estado de Minas Gerais Processo
Arritmias Cardíacas Classificação e Tratamento Emergencial. Classificação das Arritmias (Segundo a Freqüência Cardíaca Associada)
 Arritmias Cardíacas Classificação e Tratamento Emergencial Prof. Dr. Luiz F. Junqueira Jr. Universidade de Brasília Departamento de Clínica Médica - Laboratório Cardiovascular Hospital Universitário de
Arritmias Cardíacas Classificação e Tratamento Emergencial Prof. Dr. Luiz F. Junqueira Jr. Universidade de Brasília Departamento de Clínica Médica - Laboratório Cardiovascular Hospital Universitário de
Cardiologia - Global Consolidado 1 / 9
 Cardiologia - Global Consolidado 1 / 9 Tabela 01 - Principais Antecedentes e Fatores de Risco para Doença Cardiovascular à Internação na Unidade Todos os Pacientes Egressos da Unidade Hipertensão Arterial
Cardiologia - Global Consolidado 1 / 9 Tabela 01 - Principais Antecedentes e Fatores de Risco para Doença Cardiovascular à Internação na Unidade Todos os Pacientes Egressos da Unidade Hipertensão Arterial
Cardiologia - Global Consolidado 1 / 9
 Cardiologia - Global Consolidado 1 / 9 Tabela 01 - Principais Antecedentes e Fatores de Risco para Doença Cardiovascular à Internação na Unidade Todos os Pacientes Egressos da Unidade Hipertensão Arterial
Cardiologia - Global Consolidado 1 / 9 Tabela 01 - Principais Antecedentes e Fatores de Risco para Doença Cardiovascular à Internação na Unidade Todos os Pacientes Egressos da Unidade Hipertensão Arterial
Abordagem da reestenosee. Renato Sanchez Antonio
 Abordagem da reestenosee oclusões crônicas coronárias Renato Sanchez Antonio Estudos iniciais de seguimento clínico de pacientes com angina estável demonstraram que o percentual de mortalidade aumentou
Abordagem da reestenosee oclusões crônicas coronárias Renato Sanchez Antonio Estudos iniciais de seguimento clínico de pacientes com angina estável demonstraram que o percentual de mortalidade aumentou
CENTRO DE APOIO OPERACIONAL DE DEFESA DA SAÚDE CESAU ORIENTAÇÃO TÉCNICA N.º 064 /2015 - CESAU
 ORIENTAÇÃO TÉCNICA N.º 064 /2015 - CESAU Salvador, 13 de abril de 2015 OBJETO: Parecer. - Centro de Apoio Operacional de Defesa da Saúde- CESAU REFERÊNCIA: 3 a promotoria de Justiça de Dias D'Àvila / Dispensação
ORIENTAÇÃO TÉCNICA N.º 064 /2015 - CESAU Salvador, 13 de abril de 2015 OBJETO: Parecer. - Centro de Apoio Operacional de Defesa da Saúde- CESAU REFERÊNCIA: 3 a promotoria de Justiça de Dias D'Àvila / Dispensação
INCOR REALIZA MUTIRÃO NESTE FINAL DE SEMANA PARA CORREÇÃO DE ARRITMIA
 SUGESTÃO DE PAUTA INCOR Instituto do Coração do Hospital das Clínicas da FMUSP São Paulo, 31 de agosto de 2012. INCOR REALIZA MUTIRÃO NESTE FINAL DE SEMANA PARA CORREÇÃO DE ARRITMIA Estima se que até 20%
SUGESTÃO DE PAUTA INCOR Instituto do Coração do Hospital das Clínicas da FMUSP São Paulo, 31 de agosto de 2012. INCOR REALIZA MUTIRÃO NESTE FINAL DE SEMANA PARA CORREÇÃO DE ARRITMIA Estima se que até 20%
Arritmias Cardíacas e Morte Súbita
 Arritmias Cardíacas e Morte Súbita SOBRAC Sociedade Brasileira de Arritmias Cardíacas www.sobrac.org (Marco Paulo Tomaz Barbosa) Qual o órgão mais importante do corpo humano? Claro que EU sou o mais Importante!!!
Arritmias Cardíacas e Morte Súbita SOBRAC Sociedade Brasileira de Arritmias Cardíacas www.sobrac.org (Marco Paulo Tomaz Barbosa) Qual o órgão mais importante do corpo humano? Claro que EU sou o mais Importante!!!
DISCIPLINA DE CARDIOLOGIA UNIVERSIDADE FEDERAL FLUMINENSE ARRITMIAS CARDÍACAS
 DISCIPLINA DE CARDIOLOGIA UNIVERSIDADE FEDERAL FLUMINENSE ARRITMIAS CARDÍACAS Prof. Humberto Villacorta Arritmias Cardíacas Ritmo Sinusal, taquicardia e bradicardia sinusais Bradiarritmias Extra-sístoles
DISCIPLINA DE CARDIOLOGIA UNIVERSIDADE FEDERAL FLUMINENSE ARRITMIAS CARDÍACAS Prof. Humberto Villacorta Arritmias Cardíacas Ritmo Sinusal, taquicardia e bradicardia sinusais Bradiarritmias Extra-sístoles
2. HIPERTENSÃO ARTERIAL
 TESTE ERGOMETRICO O teste ergométrico serve para a avaliação ampla do funcionamento cardiovascular, quando submetido a esforço físico gradualmente crescente, em esteira rolante. São observados os sintomas,
TESTE ERGOMETRICO O teste ergométrico serve para a avaliação ampla do funcionamento cardiovascular, quando submetido a esforço físico gradualmente crescente, em esteira rolante. São observados os sintomas,
ARRITMIAS SUPRAVENTRICULARES MARCO AURÉLIO NEROSKY
 ARRITMIAS SUPRAVENTRICULARES MARCO AURÉLIO NEROSKY ARRITMIAS SUPRAVENTRICULARES Definição: Arritmias que necessitam das estruturas localizadas acima da bifurcação do feixe de His para sua manutenção ão.
ARRITMIAS SUPRAVENTRICULARES MARCO AURÉLIO NEROSKY ARRITMIAS SUPRAVENTRICULARES Definição: Arritmias que necessitam das estruturas localizadas acima da bifurcação do feixe de His para sua manutenção ão.
TEMA: Uso de rivaroxabana (Xarelto ) em portadores de fibrilação atrial crônica
 Data: 07/04/2014 NT/63 Solicitante: Dr. Eduardo Soares de Araújo Juiz de Direito Especial da Comarca Pública de Andradas Número do Processo: 0015970-37.2014.8.13.0026 TEMA: Uso de rivaroxabana (Xarelto
Data: 07/04/2014 NT/63 Solicitante: Dr. Eduardo Soares de Araújo Juiz de Direito Especial da Comarca Pública de Andradas Número do Processo: 0015970-37.2014.8.13.0026 TEMA: Uso de rivaroxabana (Xarelto
Fibrilação atrial Resumo de diretriz NHG M79 (segunda revisão parcial, agosto 2013)
 Fibrilação atrial Resumo de diretriz NHG M79 (segunda revisão parcial, agosto 2013) grupo de estudos NHG-fibrilação atrial traduzido do original em holandês por Luiz F.G. Comazzetto 2014 autorização para
Fibrilação atrial Resumo de diretriz NHG M79 (segunda revisão parcial, agosto 2013) grupo de estudos NHG-fibrilação atrial traduzido do original em holandês por Luiz F.G. Comazzetto 2014 autorização para
PROGRAMA TEÓRICO E PRÁTICO PARA ESTÁGIO EM CARDIOLOGIA 2014 Credenciado e reconhecido pela Sociedade Brasileira de Cardiologia
 HOSPITAL SÃO FRANCISCO RIBEIRÃO PRETO ESTADO DE SÃO PAULO PROGRAMA TEÓRICO E PRÁTICO PARA ESTÁGIO EM CARDIOLOGIA 2014 Credenciado e reconhecido pela Sociedade Brasileira de Cardiologia Início 28 de Fevereiro
HOSPITAL SÃO FRANCISCO RIBEIRÃO PRETO ESTADO DE SÃO PAULO PROGRAMA TEÓRICO E PRÁTICO PARA ESTÁGIO EM CARDIOLOGIA 2014 Credenciado e reconhecido pela Sociedade Brasileira de Cardiologia Início 28 de Fevereiro
Cardiologia Hemodinâmica
 1 Concurso Público 2011 Cardiologia Hemodinâmica Questão 1: Homem de 40 anos de idade, brasileiro (RJ), solteiro e comerciante, apresentou dor precordial intensa, acompanhada de palpitações e desencadeada
1 Concurso Público 2011 Cardiologia Hemodinâmica Questão 1: Homem de 40 anos de idade, brasileiro (RJ), solteiro e comerciante, apresentou dor precordial intensa, acompanhada de palpitações e desencadeada
Curso Nacional de Reciclagem em Cardiologia Região Sul 20 a 24 de setembro de 2006 ACM - Florianópolis
 Curso Nacional de Reciclagem em Cardiologia Região Sul 20 a 24 de setembro de 2006 ACM - Florianópolis Dr. José Carlos Moura Jorge Laboratório de Eletrofisiologia de Curitiba Bradicardia Sinusal. Doença
Curso Nacional de Reciclagem em Cardiologia Região Sul 20 a 24 de setembro de 2006 ACM - Florianópolis Dr. José Carlos Moura Jorge Laboratório de Eletrofisiologia de Curitiba Bradicardia Sinusal. Doença
Cardiologia - Síndromes Coronarianas Agudas 1 / 17
 Cardiologia - Síndromes Coronarianas Agudas 1 / 17 Tabela 01 - Pacientes com Síndromes Coronarianas Agudas à Internação na Unidade - Principais Características Clinicas - Todos os Pacientes Egressos da
Cardiologia - Síndromes Coronarianas Agudas 1 / 17 Tabela 01 - Pacientes com Síndromes Coronarianas Agudas à Internação na Unidade - Principais Características Clinicas - Todos os Pacientes Egressos da
Cardiologia - Síndromes Coronarianas Agudas 1 / 17
 Cardiologia - Síndromes Coronarianas Agudas 1 / 17 Tabela 01 - Pacientes com Síndromes Coronarianas Agudas à Internação na Unidade - Principais Características Clinicas - Todos os Pacientes Egressos da
Cardiologia - Síndromes Coronarianas Agudas 1 / 17 Tabela 01 - Pacientes com Síndromes Coronarianas Agudas à Internação na Unidade - Principais Características Clinicas - Todos os Pacientes Egressos da
TEMA: Seretide, para Doença Pulmonar Obstrutiva Crônica (DPOC).
 NOTA TÉCNICA 92/2013 Solicitante Dr. Wellington Reis Braz João Monlevade Processo nº 0362.13.4367-6 Data: 13/06/2013 Medicamento X Material Procedimento Cobertura TEMA: Seretide, para Doença Pulmonar Obstrutiva
NOTA TÉCNICA 92/2013 Solicitante Dr. Wellington Reis Braz João Monlevade Processo nº 0362.13.4367-6 Data: 13/06/2013 Medicamento X Material Procedimento Cobertura TEMA: Seretide, para Doença Pulmonar Obstrutiva
CENTRO DE APOIO OPERACIONAL DE DEFESA DA SAÚDE CESAU ORIENTAÇÃO TÉCNICA N.º10 /2014 - CESAU
 ORIENTAÇÃO TÉCNICA N.º10 /2014 - CESAU Salvador, 27 de janeiro de 2014. OBJETO: Parecer. - Centro de Apoio Operacional de Defesa da Saúde- CESAU REFERÊNCIA: xxx Promotoria da Justiça de Brumado/Dispensação
ORIENTAÇÃO TÉCNICA N.º10 /2014 - CESAU Salvador, 27 de janeiro de 2014. OBJETO: Parecer. - Centro de Apoio Operacional de Defesa da Saúde- CESAU REFERÊNCIA: xxx Promotoria da Justiça de Brumado/Dispensação
25 de Outubro 6ª feira Quem são os doentes em Fibrilhação Auricular com indicação para anticoagulação oral
 2014 25 de Outubro 6ª feira Quem são os doentes em Fibrilhação Auricular com indicação para anticoagulação oral António Pedro Machado Carlos Rabaçal Score de risco isquémico CHA 2 DS 2 - VASc Sexo Fem.
2014 25 de Outubro 6ª feira Quem são os doentes em Fibrilhação Auricular com indicação para anticoagulação oral António Pedro Machado Carlos Rabaçal Score de risco isquémico CHA 2 DS 2 - VASc Sexo Fem.
Sugestões para o rol. Núcleo Amil de Avaliação de Tecnologias em Saúde. Suzana Alves da Silva Maria Elisa Cabanelas Pazos
 Sugestões para o rol Núcleo Amil de Avaliação de Tecnologias em Saúde Suzana Alves da Silva Maria Elisa Cabanelas Pazos S Procedimentos selecionados Cardiologia AngioTC de coronárias Escore de cálcio Cintilografia
Sugestões para o rol Núcleo Amil de Avaliação de Tecnologias em Saúde Suzana Alves da Silva Maria Elisa Cabanelas Pazos S Procedimentos selecionados Cardiologia AngioTC de coronárias Escore de cálcio Cintilografia
Sobre o tromboembolismo venoso (TVE)
 Novo estudo mostra que a profilaxia estendida com Clexane (enoxaparina sódica injetável) por cinco semanas é mais efetiva que o esquema-padrão de 10 dias para a redução do risco de Tromboembolismo Venoso
Novo estudo mostra que a profilaxia estendida com Clexane (enoxaparina sódica injetável) por cinco semanas é mais efetiva que o esquema-padrão de 10 dias para a redução do risco de Tromboembolismo Venoso
HOSPITAL SÃO FRANCISCO RIBEIRÃO PRETO ESTADO DE SÃO PAULO PROGRAMA TEÓRICO E PRÁTICO PARA ESTÁGIO EM CARDIOLOGIA EM 2016
 HOSPITAL SÃO FRANCISCO RIBEIRÃO PRETO ESTADO DE SÃO PAULO PROGRAMA TEÓRICO E PRÁTICO PARA ESTÁGIO EM CARDIOLOGIA EM 2016 Credenciado e reconhecido pela Sociedade Brasileira de Cardiologia Início 2 de Fevereiro
HOSPITAL SÃO FRANCISCO RIBEIRÃO PRETO ESTADO DE SÃO PAULO PROGRAMA TEÓRICO E PRÁTICO PARA ESTÁGIO EM CARDIOLOGIA EM 2016 Credenciado e reconhecido pela Sociedade Brasileira de Cardiologia Início 2 de Fevereiro
O que muda com os novos an.coagulantes? Daniela Calderaro Luciana S. Fornari
 O que muda com os novos an.coagulantes? Daniela Calderaro Luciana S. Fornari Pacientes e clínicos devem receber diretrizes prá5cas sobre o uso dos novos an5coagulantes orais, e a facilidade de uso destes
O que muda com os novos an.coagulantes? Daniela Calderaro Luciana S. Fornari Pacientes e clínicos devem receber diretrizes prá5cas sobre o uso dos novos an5coagulantes orais, e a facilidade de uso destes
CARDIOLOGIA ORIENTAÇÃO P/ ENCAMINHAMENTO À ESPECIALIDADE
 CARDIOLOGIA ORIENTAÇÃO P/ ENCAMINHAMENTO À ESPECIALIDADE DOR TORÁCICA CARDÍACA LOCAL: Precordio c/ ou s/ irradiação Pescoço (face anterior) MSE (interno) FORMA: Opressão Queimação Mal Estar FATORES DESENCADEANTES:
CARDIOLOGIA ORIENTAÇÃO P/ ENCAMINHAMENTO À ESPECIALIDADE DOR TORÁCICA CARDÍACA LOCAL: Precordio c/ ou s/ irradiação Pescoço (face anterior) MSE (interno) FORMA: Opressão Queimação Mal Estar FATORES DESENCADEANTES:
INSTITUTO DE DOENÇAS CARDIOLÓGICAS
 Página: 1/7 1- CONSIDERAÇÕES GERAIS 1.1- As doenças cardiovasculares são, ainda hoje, as principais responsáveis pela mortalidade na população geral, no mundo ocidental. Dentre as inúmeras patologias que
Página: 1/7 1- CONSIDERAÇÕES GERAIS 1.1- As doenças cardiovasculares são, ainda hoje, as principais responsáveis pela mortalidade na população geral, no mundo ocidental. Dentre as inúmeras patologias que
Cardiologia - Global Consolidado 1 / 9
 Cardiologia - Global Consolidado 1 / 9 Tabela 01 - Principais Antecedentes e Fatores de Risco para Doença Cardiovascular à Internação na Unidade Todos os Pacientes Egressos da Unidade Hipertensão Arterial
Cardiologia - Global Consolidado 1 / 9 Tabela 01 - Principais Antecedentes e Fatores de Risco para Doença Cardiovascular à Internação na Unidade Todos os Pacientes Egressos da Unidade Hipertensão Arterial
Prevalência, Conhecimento, Tratamento e Controle da Hipertensão em Adultos dos Estados Unidos, 1999 a 2004.
 Artigo comentado por: Dr. Carlos Alberto Machado Prevalência, Conhecimento, Tratamento e Controle da Hipertensão em Adultos dos Estados Unidos, 1999 a 2004. Kwok Leung Ong, Bernard M. Y. Cheung, Yu Bun
Artigo comentado por: Dr. Carlos Alberto Machado Prevalência, Conhecimento, Tratamento e Controle da Hipertensão em Adultos dos Estados Unidos, 1999 a 2004. Kwok Leung Ong, Bernard M. Y. Cheung, Yu Bun
TES TE T S E ER GOMÉTRIC GOMÉTRIC (Te ( ste de esforço ç )
 TESTE ERGOMÉTRICO (Teste de esforço) Definição - um dos exames mais importantes de diagnóstico, avaliação clínica e prognóstico dos pacientes com doença arterial coronariana (DAC). - método rápido, barato,
TESTE ERGOMÉTRICO (Teste de esforço) Definição - um dos exames mais importantes de diagnóstico, avaliação clínica e prognóstico dos pacientes com doença arterial coronariana (DAC). - método rápido, barato,
Dissociação atrioventricular
 ELETROCARDIOGRAMA Antonio Américo Friedmann I Clínica Geral do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (Professor Milton de Arruda Martins) não é um diagnóstico de arritmia
ELETROCARDIOGRAMA Antonio Américo Friedmann I Clínica Geral do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (Professor Milton de Arruda Martins) não é um diagnóstico de arritmia
Terapêutica anticoagulante oral
 Terapêutica anticoagulante oral Quando iniciar? Quando e como suspender? Quando parar definitivamente? Eugénia Cruz e Sara Morais Serviço de Hematologia Clínica, Hospital de Santo António 1º Encontro Proximidade
Terapêutica anticoagulante oral Quando iniciar? Quando e como suspender? Quando parar definitivamente? Eugénia Cruz e Sara Morais Serviço de Hematologia Clínica, Hospital de Santo António 1º Encontro Proximidade
ESTRATÉGIAS DE TRATAMENTO DAS DOENÇAS CORONÁRIA E CAROTÍDEA CONCOMITANTE
 ESTRATÉGIAS DE TRATAMENTO DAS DOENÇAS CORONÁRIA E CAROTÍDEA CONCOMITANTE MARCOS ANTONIO MARINO COORDENADOR DEPARTAMENTO DE HEMODINÂMICA, CARDIOLOGIA E RADIOLOGIA VASCULAR INTERVENCIONISTA CONFLITO DE INTERESSES
ESTRATÉGIAS DE TRATAMENTO DAS DOENÇAS CORONÁRIA E CAROTÍDEA CONCOMITANTE MARCOS ANTONIO MARINO COORDENADOR DEPARTAMENTO DE HEMODINÂMICA, CARDIOLOGIA E RADIOLOGIA VASCULAR INTERVENCIONISTA CONFLITO DE INTERESSES
Procedimentos Operacionais padrão das unidades integradas de Saúde Unimed Rio
 Jornada Unimed Rio A Prática Cardiológica no Cenário da Alta Complexidade Insuficiência Cardíaca e a Utilização de Marcapassos, Ressincronizadores e Desfibriladores Implantáveis Procedimentos Operacionais
Jornada Unimed Rio A Prática Cardiológica no Cenário da Alta Complexidade Insuficiência Cardíaca e a Utilização de Marcapassos, Ressincronizadores e Desfibriladores Implantáveis Procedimentos Operacionais
PROGRAMA IV BRASIL PREVENT & II LATIN AMERICAN PREVENT DATA: 05 A 07 DEZEMBRO 2013 BAHIA OTHON PALACE HOTEL SALVADOR BAHIA
 PROGRAMA IV BRASIL PREVENT & II LATIN AMERICAN PREVENT DATA: 05 A 07 DEZEMBRO 2013 BAHIA OTHON PALACE HOTEL SALVADOR BAHIA Sábado 07 de Dezembro de 2013 09:00 10:30 Sessão 4 Novas Estratégias Para Prevenção
PROGRAMA IV BRASIL PREVENT & II LATIN AMERICAN PREVENT DATA: 05 A 07 DEZEMBRO 2013 BAHIA OTHON PALACE HOTEL SALVADOR BAHIA Sábado 07 de Dezembro de 2013 09:00 10:30 Sessão 4 Novas Estratégias Para Prevenção
MANUSEIO PERIOPERATÓRIO DA FIBRILAÇÃO ATRIAL EM CIRURGIA NÃO CARDÍACA TUTORIAL DE ANESTESIA DA SEMANA
 MANUSEIO PERIOPERATÓRIO DA FIBRILAÇÃO ATRIAL EM CIRURGIA NÃO CARDÍACA TUTORIAL DE ANESTESIA DA SEMANA Dr. J. Sokhi Professor J. Kinnear Southend University Hospital, UK Tradução autorizada do Anesthesia
MANUSEIO PERIOPERATÓRIO DA FIBRILAÇÃO ATRIAL EM CIRURGIA NÃO CARDÍACA TUTORIAL DE ANESTESIA DA SEMANA Dr. J. Sokhi Professor J. Kinnear Southend University Hospital, UK Tradução autorizada do Anesthesia
RESPOSTA RÁPIDA 396/2013 Naprix, Vastarel, Lasix, Carvedilol, Atorvastatina, Aspirina
 RESPOSTA RÁPIDA 396/2013 Naprix, Vastarel, Lasix, Carvedilol, Atorvastatina, Aspirina SOLICITANTE Dra. Sabrina da Cunha Peixoto Ladeira. Juiza de Direito NÚMERO DO PROCESSO 13 007501-7 DATA 07/11/2013
RESPOSTA RÁPIDA 396/2013 Naprix, Vastarel, Lasix, Carvedilol, Atorvastatina, Aspirina SOLICITANTE Dra. Sabrina da Cunha Peixoto Ladeira. Juiza de Direito NÚMERO DO PROCESSO 13 007501-7 DATA 07/11/2013
Anexo I. Conclusões científicas e fundamentos para a alteração dos termos das Autorizações de Introdução no Mercado
 Anexo I Conclusões científicas e fundamentos para a alteração dos termos das Autorizações de Introdução no Mercado Conclusões científicas Tendo em conta o relatório de avaliação do PRAC sobre os RPS para
Anexo I Conclusões científicas e fundamentos para a alteração dos termos das Autorizações de Introdução no Mercado Conclusões científicas Tendo em conta o relatório de avaliação do PRAC sobre os RPS para
Câncer de Próstata. Fernando Magioni Enfermeiro do Trabalho
 Câncer de Próstata Fernando Magioni Enfermeiro do Trabalho O que é próstata? A próstata é uma glândula que só o homem possui e que se localiza na parte baixa do abdômen. Ela é um órgão muito pequeno, tem
Câncer de Próstata Fernando Magioni Enfermeiro do Trabalho O que é próstata? A próstata é uma glândula que só o homem possui e que se localiza na parte baixa do abdômen. Ela é um órgão muito pequeno, tem
SIMPÓSIO DE ELETROCARDIOGRAMA
 SIMPÓSIO DE ELETROCARDIOGRAMA www.gerenciamentoetreinamento.com Treinamentos Corporativos Contato: XX 12 9190 0182 E mail: gomesdacosta@gerenciamentoetreinamento.com SIMPÓSIO DE ELETROCARDIOGRAMA Márcio
SIMPÓSIO DE ELETROCARDIOGRAMA www.gerenciamentoetreinamento.com Treinamentos Corporativos Contato: XX 12 9190 0182 E mail: gomesdacosta@gerenciamentoetreinamento.com SIMPÓSIO DE ELETROCARDIOGRAMA Márcio
DOENÇAS CARDÍACAS NA INSUFICIÊNCIA RENAL
 DOENÇAS CARDÍACAS NA INSUFICIÊNCIA RENAL As doenças do coração são muito freqüentes em pacientes com insuficiência renal. Assim, um cuidado especial deve ser tomado, principalmente, na prevenção e no controle
DOENÇAS CARDÍACAS NA INSUFICIÊNCIA RENAL As doenças do coração são muito freqüentes em pacientes com insuficiência renal. Assim, um cuidado especial deve ser tomado, principalmente, na prevenção e no controle
CURSO NACIONAL DE ATUALIZAÇÃO EM EMERGÊNCIAS CLÍNICAS
 CURSO NACIONAL DE ATUALIZAÇÃO EM EMERGÊNCIAS CLÍNICAS www.emergenciasclinicas.com.br HISTÓRICO DO EVENTO Em virtude da carência no ensino de urgências e emergências em algumas Faculdades de Medicina de
CURSO NACIONAL DE ATUALIZAÇÃO EM EMERGÊNCIAS CLÍNICAS www.emergenciasclinicas.com.br HISTÓRICO DO EVENTO Em virtude da carência no ensino de urgências e emergências em algumas Faculdades de Medicina de
INFARTO AGUDO DO MIOCÁRDIO
 INFARTO AGUDO DO MIOCÁRDIO Dr. Wilton César Eckert Medicina na Universidade Federal do Rio Grande do Sul Residência Médica em Clínica Médica, Cardiologia e Ecocardiografia na Santa Casa de Misericórdia
INFARTO AGUDO DO MIOCÁRDIO Dr. Wilton César Eckert Medicina na Universidade Federal do Rio Grande do Sul Residência Médica em Clínica Médica, Cardiologia e Ecocardiografia na Santa Casa de Misericórdia
EXERCÍCIO E DIABETES
 EXERCÍCIO E DIABETES Todos os dias ouvimos falar dos benefícios que os exercícios físicos proporcionam, de um modo geral, à nossa saúde. Pois bem, aproveitando a oportunidade, hoje falaremos sobre a Diabetes,
EXERCÍCIO E DIABETES Todos os dias ouvimos falar dos benefícios que os exercícios físicos proporcionam, de um modo geral, à nossa saúde. Pois bem, aproveitando a oportunidade, hoje falaremos sobre a Diabetes,
hipertensão arterial
 hipertensão arterial Quem tem mais risco de ficar hipertenso? Quais são as consequências da Hipertensão Arterial? quem tem familiares Se a HTA» hipertensos não for controlada, causa lesões em diferentes
hipertensão arterial Quem tem mais risco de ficar hipertenso? Quais são as consequências da Hipertensão Arterial? quem tem familiares Se a HTA» hipertensos não for controlada, causa lesões em diferentes
TEMA: Temozolomida para tratamento de glioblastoma multiforme
 NOTA TÉCNICA 2014 Solicitante Dr. Renato Martins Prates Juiz Federal da 8ª Vara Data: 19/02/2014 Medicamento X Material Procedimento Cobertura TEMA: Temozolomida para tratamento de glioblastoma multiforme
NOTA TÉCNICA 2014 Solicitante Dr. Renato Martins Prates Juiz Federal da 8ª Vara Data: 19/02/2014 Medicamento X Material Procedimento Cobertura TEMA: Temozolomida para tratamento de glioblastoma multiforme
Treinamento em Clínica Médica 2014. do Instituto Brasileiro de Estudos e Pesquisas de Gastroenterologia e Outras Especialidades (IBEPEGE)
 Treinamento em Clínica Médica 2014 do Pesquisas de Gastroenterologia (IBEPEGE) Reconhecido pela Sociedade Brasileira de Clínica Médica São Paulo - 2014/2016 Coordenador: Dr. Norton Wagner Ferracini O IBEPEGE
Treinamento em Clínica Médica 2014 do Pesquisas de Gastroenterologia (IBEPEGE) Reconhecido pela Sociedade Brasileira de Clínica Médica São Paulo - 2014/2016 Coordenador: Dr. Norton Wagner Ferracini O IBEPEGE
Segunda-Feira, 21 de Setembro de 2015
 Segunda-Feira, 21 de Setembro de 2015 (19200) Simpósio Insuficiência Cardíaca, Cardiomiopatia e Doenças do Pericárdio Auditório 1 (Capacidade 500) 08:30 10:00 O Desafio da Avaliação de Dispneia em Pacientes
Segunda-Feira, 21 de Setembro de 2015 (19200) Simpósio Insuficiência Cardíaca, Cardiomiopatia e Doenças do Pericárdio Auditório 1 (Capacidade 500) 08:30 10:00 O Desafio da Avaliação de Dispneia em Pacientes
ADA. ão, acesso venoso, e drogas. desfibrilação
 C - CIRCULAÇÃO BÁSICA B E AVANÇADA ADA Monitoração, desfibrilação ão, acesso venoso, e drogas Hospital Municipal Miguel Couto Centro de Terapia Intensiva Dr David Szpilman CONCEITO DE PCR: Cessação súbita
C - CIRCULAÇÃO BÁSICA B E AVANÇADA ADA Monitoração, desfibrilação ão, acesso venoso, e drogas Hospital Municipal Miguel Couto Centro de Terapia Intensiva Dr David Szpilman CONCEITO DE PCR: Cessação súbita
INCIDÊNCIA DE TROMBOEMBOLISMO VENOSO NO PÓS-OPERATÓRIO DE PACIENTES SUBMETIDOS À CIRURGIA ORTOPÉDICA DE QUADRIL E JOELHO EM UM HOSPITAL DE GOIÂNIA.
 INCIDÊNCIA DE TROMBOEMBOLISMO VENOSO NO PÓS-OPERATÓRIO DE PACIENTES SUBMETIDOS À CIRURGIA ORTOPÉDICA DE QUADRIL E JOELHO EM UM HOSPITAL DE GOIÂNIA. ASSIS, Thaís Rocha¹; SILVA, Mara Nunes da²; SANDOVAL,
INCIDÊNCIA DE TROMBOEMBOLISMO VENOSO NO PÓS-OPERATÓRIO DE PACIENTES SUBMETIDOS À CIRURGIA ORTOPÉDICA DE QUADRIL E JOELHO EM UM HOSPITAL DE GOIÂNIA. ASSIS, Thaís Rocha¹; SILVA, Mara Nunes da²; SANDOVAL,
A Meta-Analytic Review of Psychosocial Interventions for Substance Use Disorders
 A Meta-Analytic Review of Psychosocial Interventions for Substance Use Disorders REVISÃO META-ANALÍTICA DO USO DE INTERVENÇÕES PSICOSSOCIAIS NO TRATAMENTO DE DEPENDÊNCIA QUÍMICA Publicado: Am J Psychiattry
A Meta-Analytic Review of Psychosocial Interventions for Substance Use Disorders REVISÃO META-ANALÍTICA DO USO DE INTERVENÇÕES PSICOSSOCIAIS NO TRATAMENTO DE DEPENDÊNCIA QUÍMICA Publicado: Am J Psychiattry
Dimensão Segurança do Doente. Check-list Procedimentos de Segurança
 1. 1.1 1.2 Cultura de Segurança Existe um elemento(s) definido(s) com responsabilidade atribuída para a segurança do doente Promove o trabalho em equipa multidisciplinar na implementação de processos relativos
1. 1.1 1.2 Cultura de Segurança Existe um elemento(s) definido(s) com responsabilidade atribuída para a segurança do doente Promove o trabalho em equipa multidisciplinar na implementação de processos relativos
NOVOS ANTICOAGULANTES NO
 NOVOS ANTICOAGULANTES NO TEV Guilherme Parreiras Médico Pneumologista do HJK Coordenador do Ambulatório de Anticoagulação do HJK 05/2014 OBJETIVOS DA AULA Introdução Características dos novos Anticoagulantes
NOVOS ANTICOAGULANTES NO TEV Guilherme Parreiras Médico Pneumologista do HJK Coordenador do Ambulatório de Anticoagulação do HJK 05/2014 OBJETIVOS DA AULA Introdução Características dos novos Anticoagulantes
Manejo da terapia antitrombótica em pacientes submetidos a procedimentos invasivos ou cirurgia
 Manejo da terapia antitrombótica em pacientes submetidos a procedimentos invasivos ou cirurgia EULER MANENTI MD PhD FACC Ins2tuto de Medicina Cardiovascular Sistema de Saúde Mãe de Deus Porto Alegre Conflito
Manejo da terapia antitrombótica em pacientes submetidos a procedimentos invasivos ou cirurgia EULER MANENTI MD PhD FACC Ins2tuto de Medicina Cardiovascular Sistema de Saúde Mãe de Deus Porto Alegre Conflito
RELATÓRIO PARA A. SOCIEDADE informações sobre recomendações de incorporação de medicamentos e outras tecnologias no SUS
 RELATÓRIO PARA A SOCIEDADE informações sobre recomendações de incorporação de medicamentos e outras tecnologias no SUS RELATÓRIO PARA A SOCIEDADE Este relatório é uma versão resumida do relatório técnico
RELATÓRIO PARA A SOCIEDADE informações sobre recomendações de incorporação de medicamentos e outras tecnologias no SUS RELATÓRIO PARA A SOCIEDADE Este relatório é uma versão resumida do relatório técnico
Variação dos Custos Médicos Hospitalares VCMH/IESS Data-base - junho de 2010
 Variação dos Custos Médicos Hospitalares VCMH/ Data-base - junho de 2010 O VCMH/ é uma medida da variação das despesas médico-hospitalares per capita das operadoras de planos e seguros de saúde. Mede-se
Variação dos Custos Médicos Hospitalares VCMH/ Data-base - junho de 2010 O VCMH/ é uma medida da variação das despesas médico-hospitalares per capita das operadoras de planos e seguros de saúde. Mede-se
O TAMANHO DO PROBLEMA
 FÍSICA MÉDICA O TAMANHO DO PROBLEMA Quantos hipertensos existem no Brasil? Estimativa de Prevalência de Hipertensão Arterial (1998) 13 milhões se considerar cifras de PA > 160 e/ou 95 mmhg 30 milhões
FÍSICA MÉDICA O TAMANHO DO PROBLEMA Quantos hipertensos existem no Brasil? Estimativa de Prevalência de Hipertensão Arterial (1998) 13 milhões se considerar cifras de PA > 160 e/ou 95 mmhg 30 milhões
30/07/2013. Ecocardiografia: PAPs = 64 mmhg VRT = 4,6 m/s Derrame pericárdico = ausente TAPSE = 2,8 cm
 Hipertensão Arterial Pulmonar Idiopática (HAPI) Caso Clínico IV Curso Nacional de Circulação Pulmonar 28-2929 de Junho de 2013 - São Paulo SBPT Hugo Hyung Bok Yoo Pneumologia Jun/2010:, 39 anos, mecânico,
Hipertensão Arterial Pulmonar Idiopática (HAPI) Caso Clínico IV Curso Nacional de Circulação Pulmonar 28-2929 de Junho de 2013 - São Paulo SBPT Hugo Hyung Bok Yoo Pneumologia Jun/2010:, 39 anos, mecânico,
Avaliação de Tecnologias em Saúde
 Câmara Técnica de Medicina Baseada em Evidências Avaliação de Tecnologias em Saúde Assunto: Comparativo entre as marcas de cardioversores desfibriladores(cdi) Canoas, setembro de 2009 Avaliação da Câmara
Câmara Técnica de Medicina Baseada em Evidências Avaliação de Tecnologias em Saúde Assunto: Comparativo entre as marcas de cardioversores desfibriladores(cdi) Canoas, setembro de 2009 Avaliação da Câmara
A Avaliação Ética da Investigação Científica de Novas Drogas:
 Unidade de Pesquisa Clínica A Avaliação Ética da Investigação Científica de Novas Drogas: A importância da caracterização adequada das Fases da Pesquisa Rev. HCPA, 2007 José Roberto Goldim Apresentado
Unidade de Pesquisa Clínica A Avaliação Ética da Investigação Científica de Novas Drogas: A importância da caracterização adequada das Fases da Pesquisa Rev. HCPA, 2007 José Roberto Goldim Apresentado
Pró-Reitoria de Pós-Graduação, Pesquisa, Extensão e Ação Comunitária Coordenadoria de Extensão e Ação Comunitária PROPOSTA DE PROGRAMA
 Pró-Reitoria de Pós-Graduação, Pesquisa, Extensão e Ação Comunitária Coordenadoria de Extensão e Ação Comunitária Coordenadoria de Extensão e Ação Comunitária PROPOSTA DE PROGRAMA Número da Ação (Para
Pró-Reitoria de Pós-Graduação, Pesquisa, Extensão e Ação Comunitária Coordenadoria de Extensão e Ação Comunitária Coordenadoria de Extensão e Ação Comunitária PROPOSTA DE PROGRAMA Número da Ação (Para
INTERVALO E VISITA À EXPOSIÇÃO PARALELA - TEMA LIVRE PÔSTER GRUPO I
 XXII CONGRESSO NACIONAL DO DEPARTAMENTO DE ERGOMETRIA, EXERCÍCIO, REABILITAÇÃO CARDIOVASCULAR, CARDIOLOGIA NUCLEAR E CARDIOLOGIA DO ESPORTE. PROGRAMAÇÃO CIENTÍFICA QUINTA-FEIRA 29 DE OUTUBRO DE 2015 07:30H
XXII CONGRESSO NACIONAL DO DEPARTAMENTO DE ERGOMETRIA, EXERCÍCIO, REABILITAÇÃO CARDIOVASCULAR, CARDIOLOGIA NUCLEAR E CARDIOLOGIA DO ESPORTE. PROGRAMAÇÃO CIENTÍFICA QUINTA-FEIRA 29 DE OUTUBRO DE 2015 07:30H
Conduta no paciente com. isquêmica
 Conduta no paciente com cardiopatia isquêmica Lucas Araujo PET - Medicina Primeira causa de morte nos países ricos e vem aumentando sua incidência nos países de média e baixa renda No coração em repouso
Conduta no paciente com cardiopatia isquêmica Lucas Araujo PET - Medicina Primeira causa de morte nos países ricos e vem aumentando sua incidência nos países de média e baixa renda No coração em repouso
ACOMPANHAMENTO GERENCIAL SANKHYA
 MANUAL DE VISITA DE ACOMPANHAMENTO GERENCIAL SANKHYA Material exclusivo para uso interno. O QUE LEVA UMA EMPRESA OU GERENTE A INVESTIR EM UM ERP? Implantar um ERP exige tempo, dinheiro e envolve diversos
MANUAL DE VISITA DE ACOMPANHAMENTO GERENCIAL SANKHYA Material exclusivo para uso interno. O QUE LEVA UMA EMPRESA OU GERENTE A INVESTIR EM UM ERP? Implantar um ERP exige tempo, dinheiro e envolve diversos
predisposição a diabetes, pois Ablok Plus pode mascarar os sinais e sintomas da hipoglicemia ou causar um aumento na concentração da glicose
 ABLOK PLUS Ablok Plus Atenolol Clortalidona Indicações - ABLOK PLUS No tratamento da hipertensão arterial. A combinação de baixas doses eficazes de um betabloqueador e umdiurético nos comprimidos de 50
ABLOK PLUS Ablok Plus Atenolol Clortalidona Indicações - ABLOK PLUS No tratamento da hipertensão arterial. A combinação de baixas doses eficazes de um betabloqueador e umdiurético nos comprimidos de 50
Pedro e Lucas estão sendo tratados com. Profilaxia
 Pedro e Lucas estão sendo tratados com Profilaxia Este livreto foi planejado para crianças com hemofilia que estejam prestes a iniciar profilaxia, ou que estejam considerando iniciá-la no futuro. Esperamos
Pedro e Lucas estão sendo tratados com Profilaxia Este livreto foi planejado para crianças com hemofilia que estejam prestes a iniciar profilaxia, ou que estejam considerando iniciá-la no futuro. Esperamos
COORDENADOR: PROF. LUIZ F. SALAZAR DISCIPLINA: SEMIOLOGIA CARDIOVASCULAR
 PROCAPE / - CURSO ESPECIALIZAÇÃO EM CARDIOLOGIA ANO: 0 HORÁRIO: 07:30 HS. ( em ponto) COORNADOR: PROF. LUIZ F. SALAZAR DISCIPLINA: SEMIOLOGIA CARDIOVASCULAR 07.0 ª A ANAMNESE EM CARDIOLOGIA SINTOMAS Dr.Luiz
PROCAPE / - CURSO ESPECIALIZAÇÃO EM CARDIOLOGIA ANO: 0 HORÁRIO: 07:30 HS. ( em ponto) COORNADOR: PROF. LUIZ F. SALAZAR DISCIPLINA: SEMIOLOGIA CARDIOVASCULAR 07.0 ª A ANAMNESE EM CARDIOLOGIA SINTOMAS Dr.Luiz
CURSO DE ESPECIALIZAÇÃO EM RESSONÂNCIA E TOMOGRAFIA CARDIOVASCULAR
 CURSO DE ESPECIALIZAÇÃO EM RESSONÂNCIA E TOMOGRAFIA CARDIOVASCULAR Coordenadores: Drs. Clerio Azevedo e Marcelo Hadlich 1. Objetivos do Programa Proporcionar, aos pós-graduandos, formação especializada
CURSO DE ESPECIALIZAÇÃO EM RESSONÂNCIA E TOMOGRAFIA CARDIOVASCULAR Coordenadores: Drs. Clerio Azevedo e Marcelo Hadlich 1. Objetivos do Programa Proporcionar, aos pós-graduandos, formação especializada
A EVITABILIDADE DE MORTES POR DOENÇAS CRÔNICAS E AS POLÍTICAS PÚBLICAS VOLTADAS AOS IDOSOS
 A EVITABILIDADE DE MORTES POR DOENÇAS CRÔNICAS E AS POLÍTICAS PÚBLICAS VOLTADAS AOS IDOSOS Niedja Maria Coelho Alves* nimacoal@hotmail.com Isabelle Carolline Veríssimo de Farias* belleverissimo@hotmail.com
A EVITABILIDADE DE MORTES POR DOENÇAS CRÔNICAS E AS POLÍTICAS PÚBLICAS VOLTADAS AOS IDOSOS Niedja Maria Coelho Alves* nimacoal@hotmail.com Isabelle Carolline Veríssimo de Farias* belleverissimo@hotmail.com
Gerenciamento de Problemas
 Gerenciamento de Problemas O processo de Gerenciamento de Problemas se concentra em encontrar os erros conhecidos da infra-estrutura de TI. Tudo que é realizado neste processo está voltado a: Encontrar
Gerenciamento de Problemas O processo de Gerenciamento de Problemas se concentra em encontrar os erros conhecidos da infra-estrutura de TI. Tudo que é realizado neste processo está voltado a: Encontrar
Protocolo em Rampa Manual de Referência Rápida
 Protocolo em Rampa Manual de Referência Rápida 1 O que é o Protocolo em Rampa O protocolo em rampa é um protocolo para testes de esforço que não possui estágios. Nele o incremento da carga se dá de maneira
Protocolo em Rampa Manual de Referência Rápida 1 O que é o Protocolo em Rampa O protocolo em rampa é um protocolo para testes de esforço que não possui estágios. Nele o incremento da carga se dá de maneira
TROMBOSE VENOSA PROFUNDA (TVP) E TROMBOEMBOLISMO PULMONAR (TEP)
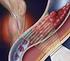 TROMBOSE VENOSA PROFUNDA (TVP) E TROMBOEMBOLISMO PULMONAR (TEP) - Fatores de risco: Idade superior a 40 anos Acidente vascular cerebral (isquêmico ou hemorrágico) Paralisia de membros inferiores Infarto
TROMBOSE VENOSA PROFUNDA (TVP) E TROMBOEMBOLISMO PULMONAR (TEP) - Fatores de risco: Idade superior a 40 anos Acidente vascular cerebral (isquêmico ou hemorrágico) Paralisia de membros inferiores Infarto
Imagem da Semana: Radiografia de tórax
 Imagem da Semana: Radiografia de tórax Figura: Radiografia de tórax em PA. Enunciado Paciente masculino, 30 anos, natural e procedente de Belo Horizonte, foi internado no Pronto Atendimento do HC-UFMG
Imagem da Semana: Radiografia de tórax Figura: Radiografia de tórax em PA. Enunciado Paciente masculino, 30 anos, natural e procedente de Belo Horizonte, foi internado no Pronto Atendimento do HC-UFMG
Check-list Procedimentos de Segurança
 Check-list Procedimentos de Segurança 1. Cultura de Segurança 1.1 1.2 Existe um elemento definido como responsável pelas questões da segurança do doente Promove o trabalho em equipa multidisciplinar na
Check-list Procedimentos de Segurança 1. Cultura de Segurança 1.1 1.2 Existe um elemento definido como responsável pelas questões da segurança do doente Promove o trabalho em equipa multidisciplinar na
UNIDADE DE PESQUISA CLÍNICA Centro de Medicina Reprodutiva Dr Carlos Isaia Filho Ltda.
 UNIDADE DE PESQUISA CLÍNICA Centro de Medicina Reprodutiva Dr Carlos Isaia Filho Ltda. Avaliação do risco de viés de ensaios clínicos randomizados pela ferramentada colaboração Cochrane Alan P. V. de Carvalho,
UNIDADE DE PESQUISA CLÍNICA Centro de Medicina Reprodutiva Dr Carlos Isaia Filho Ltda. Avaliação do risco de viés de ensaios clínicos randomizados pela ferramentada colaboração Cochrane Alan P. V. de Carvalho,
4 Segmentação. 4.1. Algoritmo proposto
 4 Segmentação Este capítulo apresenta primeiramente o algoritmo proposto para a segmentação do áudio em detalhes. Em seguida, são analisadas as inovações apresentadas. É importante mencionar que as mudanças
4 Segmentação Este capítulo apresenta primeiramente o algoritmo proposto para a segmentação do áudio em detalhes. Em seguida, são analisadas as inovações apresentadas. É importante mencionar que as mudanças
Elevação dos custos do setor saúde
 Elevação dos custos do setor saúde Envelhecimento da população: Diminuição da taxa de fecundidade Aumento da expectativa de vida Aumento da demanda por serviços de saúde. Transição epidemiológica: Aumento
Elevação dos custos do setor saúde Envelhecimento da população: Diminuição da taxa de fecundidade Aumento da expectativa de vida Aumento da demanda por serviços de saúde. Transição epidemiológica: Aumento
Tipo de PCR Fibrilação Ventricular Desfibrilação Princípios da Desfibrilação Precoce Tipos de Desfibrilador
 Qual a importância do Desfibrilador Externo Automático (DEA) em praias e balneários e especialmente em casos de afogamento? (versão datada de 24/03/2013) Aprovado pela Diretoria da Sociedade Brasileira
Qual a importância do Desfibrilador Externo Automático (DEA) em praias e balneários e especialmente em casos de afogamento? (versão datada de 24/03/2013) Aprovado pela Diretoria da Sociedade Brasileira
TEMA: Enoxaparina 80mg (Clexane ou Versa) para tratamento de embolia ou trombose venosa profunda
 Data: 08/03/2013 NTRR 12/2013 Medicamento X Material Procedimento Cobertura Solicitante: Juiz de Direito: MARCO ANTONIO MACEDO FERREIRA Número do processo: 0334.14.000024-4 Impetrato: Estado de Minas Gerais
Data: 08/03/2013 NTRR 12/2013 Medicamento X Material Procedimento Cobertura Solicitante: Juiz de Direito: MARCO ANTONIO MACEDO FERREIRA Número do processo: 0334.14.000024-4 Impetrato: Estado de Minas Gerais
Avaliação de Tecnologias em Saúde. Câmara Técnica de Medicina Baseada em Evidências
 Câmara Técnica de Medicina Baseada em Evidências Avaliação de Tecnologias em Saúde Assunto: CARDIOBLATE : Sistema de Ablação Cardíaca para o Tratamento de Arritmias Canoas, Outubro de 2008 AVALIAÇÃO DA
Câmara Técnica de Medicina Baseada em Evidências Avaliação de Tecnologias em Saúde Assunto: CARDIOBLATE : Sistema de Ablação Cardíaca para o Tratamento de Arritmias Canoas, Outubro de 2008 AVALIAÇÃO DA
Eletrocardiograma ELETROCARDIOGRAMA (ECG) Registro gráfico das correntes elétricas do coração que se propagam até a superfície do corpo
 Eletrocardiograma ELETROCARDIOGRAMA () Registro gráfico das correntes elétricas do coração que se propagam até a superfície do corpo FLUXO DE CORRENTE NO TÓRAX Traçado típico de um normal 1 mv 0,20 s DERIVAÇÕES
Eletrocardiograma ELETROCARDIOGRAMA () Registro gráfico das correntes elétricas do coração que se propagam até a superfície do corpo FLUXO DE CORRENTE NO TÓRAX Traçado típico de um normal 1 mv 0,20 s DERIVAÇÕES
PRINCÍPIOS BÁSICOS DO ELETROCARDIOGRAMA
 UNIVERSIDADE COMUNITÁRIA da REGIÃO DE CHAPECÓ - UNOCHAPECÓ ÁREA DE CIÊNCIAS DA SAÚDE CURSO DE ENFERMAGEM PROFESSORA: TÂNIA MARIA ASCARI PRINCÍPIOS BÁSICOS DO ELETROCARDIOGRAMA O eletrocardiograma é o registro
UNIVERSIDADE COMUNITÁRIA da REGIÃO DE CHAPECÓ - UNOCHAPECÓ ÁREA DE CIÊNCIAS DA SAÚDE CURSO DE ENFERMAGEM PROFESSORA: TÂNIA MARIA ASCARI PRINCÍPIOS BÁSICOS DO ELETROCARDIOGRAMA O eletrocardiograma é o registro
Insuficiência Cardíaca Aguda e Síndrome Coronária Aguda. Dois Espectros da Mesma Doença
 Insuficiência Cardíaca Aguda e Síndrome Coronária Aguda Dois Espectros da Mesma Doença Carlos Aguiar Reunião Conjunta dos Grupos de Estudo de Insuficiência Cardíaca e Cuidados Intensivos Cardíacos Lisboa,
Insuficiência Cardíaca Aguda e Síndrome Coronária Aguda Dois Espectros da Mesma Doença Carlos Aguiar Reunião Conjunta dos Grupos de Estudo de Insuficiência Cardíaca e Cuidados Intensivos Cardíacos Lisboa,
I CURSO INTERNACIONAL DE ARRITMIAS BIOCOR INSTITUTO:
 I CURSO INTERNACIONAL DE ARRITMIAS BIOCOR INSTITUTO: Realidade e Tendencias Rua da Paisagem, bairro Vila da Serra, Nova Lima, 5 e 6 de novembro de 2010 DIRETOR DO CURSO DR EDUARDO BACK STERNICK BIOCOR
I CURSO INTERNACIONAL DE ARRITMIAS BIOCOR INSTITUTO: Realidade e Tendencias Rua da Paisagem, bairro Vila da Serra, Nova Lima, 5 e 6 de novembro de 2010 DIRETOR DO CURSO DR EDUARDO BACK STERNICK BIOCOR
Processos Técnicos - Aulas 4 e 5
 Processos Técnicos - Aulas 4 e 5 Trabalho / PEM Tema: Frameworks Públicos Grupo: equipe do TCC Entrega: versão digital, 1ª semana de Abril (de 31/03 a 04/04), no e-mail do professor (rodrigues.yuri@yahoo.com.br)
Processos Técnicos - Aulas 4 e 5 Trabalho / PEM Tema: Frameworks Públicos Grupo: equipe do TCC Entrega: versão digital, 1ª semana de Abril (de 31/03 a 04/04), no e-mail do professor (rodrigues.yuri@yahoo.com.br)
Stents farmacológicos e diabetes
 Stents farmacológicos e diabetes Constantino González Salgado Hospital Pró Cardíaco Realcath-RealCordis HUPE-UERJ DM analisando o problema O Diabetes Mellitus é doença sistêmica de elevada prevalência
Stents farmacológicos e diabetes Constantino González Salgado Hospital Pró Cardíaco Realcath-RealCordis HUPE-UERJ DM analisando o problema O Diabetes Mellitus é doença sistêmica de elevada prevalência
2.1 Os projetos que demonstrarem resultados (quádrupla meta) serão compartilhados na Convenção Nacional.
 O Prêmio Inova+Saúde é uma iniciativa da SEGUROS UNIMED que visa reconhecer as estratégias de melhoria e da qualidade e segurança dos cuidados com a saúde dos pacientes e ao mesmo tempo contribua com a
O Prêmio Inova+Saúde é uma iniciativa da SEGUROS UNIMED que visa reconhecer as estratégias de melhoria e da qualidade e segurança dos cuidados com a saúde dos pacientes e ao mesmo tempo contribua com a
20/12/2012 NOTA TÉCNICA
 Data: 20/12/2012 NOTA TÉCNICA 56/2012 Medicamento X Material Solicitante Procedimento Juiz Almir Prudente dos Santos Cachoeira de Cobertura Minas Refere-se ao Processo nº. 009712001663-5 TEMA: interferon
Data: 20/12/2012 NOTA TÉCNICA 56/2012 Medicamento X Material Solicitante Procedimento Juiz Almir Prudente dos Santos Cachoeira de Cobertura Minas Refere-se ao Processo nº. 009712001663-5 TEMA: interferon
O que é O que é. colesterol?
 O que é O que é colesterol? 1. O que é colesterol alto e por que ele é ruim? Apesar de a dislipidemia (colesterol alto) ser considerada uma doença extremamente prevalente no Brasil e no mundo, não existem
O que é O que é colesterol? 1. O que é colesterol alto e por que ele é ruim? Apesar de a dislipidemia (colesterol alto) ser considerada uma doença extremamente prevalente no Brasil e no mundo, não existem
Curso prático de atualização em anticoagulação oral na FANV Casos especiais. Arminda Veiga
 Curso prático de atualização em anticoagulação oral na FANV Casos especiais Arminda Veiga Anticoagulação oral em populações especiais O doente com doença renal O doente com doença com doença coronária
Curso prático de atualização em anticoagulação oral na FANV Casos especiais Arminda Veiga Anticoagulação oral em populações especiais O doente com doença renal O doente com doença com doença coronária
