Dissertação A INFLUÊNCIA DO GÊNERO NO TRATAMENTO DA SÍNDROME CORONARIANA AGUDA. Juliano Guzzo Zechin
|
|
|
- Ronaldo Guimarães Tuschinski
- 8 Há anos
- Visualizações:
Transcrição
1 Dissertação A INFLUÊNCIA DO GÊNERO NO TRATAMENTO DA SÍNDROME CORONARIANA AGUDA Juliano Guzzo Zechin
2 INSTITUTO DE CARDIOLOGIA DO RIO GRANDE DO SUL FUNDAÇÃO UNIVERSITÁRIA DE CARDIOLOGIA Programa de Pós-Graduação em Medicina: Área de Concentração: Cardiologia e Ciências da Saúde A INFLUÊNCIA DO GÊNERO NO TRATAMENTO DA SÍNDROME CORONARIANA AGUDA Autor: Orientador: Juliano Guzzo Zechin Prof. Dr. José Luiz da Costa Vieira Dissertação submetida como requisito para obtenção de grau de Mestre ao Programa de Pós-Graduação em Ciências da Saúde, área de Concentração: Cardiologia ou Ciências Cardiovasculares, da Fundação Universitária de Cardiologia/Instituto de Cardiologia do Rio Grande do Sul. Porto Alegre 2010
3 Z42i Zechin, Juliano Guzzo. A influência do gênero no tratamento da síndrome coronariana aguda / Juliano Guzzo Zechin; orientação [por] José Luiz da Costa Vieira Porto Alegre, f. Dissertação (Mestrado) - Instituto de Cardiologia do Rio Grande do Sul / Fundação Universitária de Cardiologia - Programa de Pós-Graduação em Ciências da Saúde, Síndrome coronariana aguda.2. Mulheres.3.Terapêutica. 4.Gênero e saúde.5.infarto do miocárdio.i.josé Luiz da Costa Vieira.II.Título. CDU: Bibliotecária Responsável: Marlene Tavares Sodré da Silva CRB 10/1850
4 AGRADECIMENTOS Agradeço ao meu orientador Dr. José Luiz da Costa Vieira pelo tempo e conhecimento dispensados e fundamentais na realização deste trabalho. Agradeço à Márcia, Gabriela e Fabrício pela paciência e compreensão. Agradeço aos professores do Programa de Pós-Graduação do Instituto de Cardiologia do Rio Grande do Sul pelas valiosas lições Agradeço ao Maurício Reche Unidade de Pesquisa do Instituto de Cardiologia, pelo auxílio na formatação final desta dissertação.
5 SUMÁRIO BASE TEÓRICA EPIDEMIOLOGIA ATEROSCLEROSE SÍNDROME CORONARIANA AGUDA SEM SST ESTRATÉGIA CONSERVADORA Analgesia e anti-isquêmicos Anticoagulantes e antiagregantes plaquetários ESTRATÉGIA INVASIVA PRECOCE CIRURGIA DE REVASCULARIZAÇÃO MIOCÁRDICA INFARTO AGUDO DO MIOCÁRDIO COM SST TRATAMENTO CLÍNICO Analgesia Bloqueadores beta-adrenérgicos TERAPIA DE REPERFUSÃO Angioplastia primária Trombolíticos Angioplastia facilitada Estratégia invasiva Angioplastia coronariana Teoria da artéria aberta tardiamente TRATAMENTOS ADJUVANTES Tienopiridinas Antagonistas do receptor da glicoproteína II-b/IIIa Anticoagulantes TRATAMENTO DAS COMPLICAÇÕES Angina pós-infarto e reinfarto Infarto do ventrículo direito Pericardite Insuficiência cardíaca e choque cardiogênico Complicações mecânicas Taquiarritmias Parada cardiorrespiratória... 37
6 5 PRESCRIÇÃO DO TRATAMENTO APÓS O PERÍODO HOSPITALAR ANTIPLAQUETÁRIOS Ácido acetilsalicílico Clopidogrel e Prasugrel Ticlopidina ANTICOAGULANTES BLOQUEADORES BETA-ADRENÉRGICOS INIBIDORES DA ENZIMA CONVERSORA HIPOLIPEMIANTES NITRATOS ANTAGONISTAS DOS CANAIS DE CÁLCIO ANTIARRÍTMICOS DOENÇA ARTERIAL CORONARIANA EM MULHERES TRATAMENTO DA SCA NA MULHER JUSTIFICATIVA HIPÓTESE OBJETIVOS OBJETIVO GERAL OBJETIVOS ESPECÍFICOS REFERÊNCIAS BIBLIOGRÁFICAS ARTIGO RESUMO INTRODUÇÃO MATERIAL E MÉTODOS RESULTADOS DISCUSSÃO LIMITAÇÕES CONCLUSÃO LEGENDAS DAS FIGURAS TABELAS FIGURAS REFERÊNCIAS
7 BASE TEÓRICA
8 2 1 EPIDEMIOLOGIA A incidência de doença arterial coronariana está diminuindo em muitos países desenvolvidos, porém tem aumentado nas nações em desenvolvimento, em parte como resultado do aumento da longevidade, urbanização, e mudança no estilo de vida 1. Nos Estados Unidos, entre 1996 e 2006 a mortalidade por doença cardiovascular sofreu redução de 29,2%. Mas a carga da doença cardiovascular permanece elevada, sendo que em 2006, uma em cada 2,9 mortes ocorridas naquele país foi causada por doença cardiovascular 2. Recente estudo norte-americano sobre redução de mortes causadas por doença arterial coronariana, no período entre 1980 e 2000, sugere que 47% desta redução podem ser atribuídos à aplicação de tratamentos baseados em evidências e 44% devido a mudanças nos fatores de risco. No ano de 1980, mortes foram atribuídas à cardiopatia isquêmica, número reduzido para óbitos em A Organização Mundial de Saúde utiliza um conceito combinando anos de vida perdidos por morte prematura com anos de vida produtiva perdidos por invalidez. Este conceito denomina-se DALYs (disability-ajusted life years). O Brasil apresenta DALYs na mesma faixa de Estados Unidos e Europa Ocidental, China e Austrália, que é de 0 a 9 anos/1000 habitantes. Dados mundiais revelam que nos homens a doença arterial coronariana é a segunda causa de DALYs (6,8%); nas mulheres é a terceira causa de DALYs (5,3%), ficando atrás da depressão (8,4%) e HIV/AIDS (7,2%) e à frente das doenças cerebrovasculares (5,2%) 1. Na América do Norte e Europa Ocidental a mortalidade por doença arterial coronariana vem sofrendo redução, em função de melhores estratégias de prevenção,
9 3 diagnóstico e tratamento. Destacam-se o combate ao tabagismo e o melhor controle dos níveis de pressão arterial e colesterol. Apesar disso, estima-se que um em cada quatro homens e uma em cada três mulheres vítimas de um primeiro infarto do miocárdio morre ao longo de um ano, nos Estados Unidos 4. Os países em desenvolvimento devem ser responsáveis por 82% do aumento global esperado na incidência de doença arterial coronariana nos próximos anos. Atualmente o Brasil apresenta a mesma taxa de óbitos que o Canadá, Alemanha e Reino Unido, na faixa entre 100 e 499 mil óbitos ao ano 4. Estados Unidos e Rússia apresentam mais de 500 mil óbitos por ano. Em mulheres, no ano de 2006, uma em cada 2,8 das mortes em norte-americanas foi em decorrência de doenças cardiovasculares; e uma em cada 6 mortes foi por doença arterial coronariana. Comparativamente observa-se que, no mesmo ano, a relação para óbito devido ao câncer foi 1: 4,5 2. Nos Estados Unidos, no mesmo ano, a mortalidade por doenças cardiovasculares foi de 313,3 por habitantes, nos homens e 221,6 nas mulheres 2. Analisando uma coorte norte-americana organizada pelo NHLBI (National Heart, Lung and Blood Institute), entre 1980 e 2003, observa-se que a taxa anual de eventos cardiovasculares aumenta de 3 por 1000 homens dos 35 aos 44 anos para 74 por 1000 homens de 85 aos 94 anos. Para as mulheres taxas comparáveis ocorrem 10 anos mais tarde. Este hiato apresenta estreitamento com o avançar da idade. Antes dos 75 anos a maior proporção de eventos cardiovasculares devido à doença arterial coronariana recai sobre os homens, enquanto sobre as mulheres recaem as doenças cerebrovasculares 2. A prevalência de doença arterial coronariana, nos Estados Unidos, de 2003 a 2006, em pessoas com mais de 20 anos, foi de 9,1% nos homens e 7% nas mulheres. A
10 4 incidência de infarto agudo do miocárdio, no mesmo período, foi de 4,7% e 2,6%, em homens e mulheres, respectivamente. A idade média do primeiro infarto do miocárdio é 64,5 anos nos homens e 70,3 anos nas mulheres. Segundo dados do NHLBI, o risco de um norte-americano manifestar doença arterial coronariana após os 40 anos é de 49% para o sexo masculino e 32% para o feminino 5. A incidência de eventos clínicos mais severos decorrentes de doença arterial coronariana, tais como infarto do miocárdio e morte súbita, aumenta nas mulheres cerca de 20 anos mais tarde, em comparação com os homens 2. A maioria dos pacientes hospitalizados por diversas causas, nos Estados Unidos, com mais de 65 anos são do sexo feminino. Em relação ao infarto agudo do miocárdio encontra-se que 28,4% das internações de pacientes com idade entre 45 e 64 anos são de mulheres, mas eleva-se para 63,7% na faixa etária acima de 85 anos. A mortalidade das mulheres com infarto agudo do miocárdio é maior que nos homens (9,3% versus 6,2%) 2. No Brasil, a mortalidade proporcional pelo grupo de causas, segundo o Código Internacional das Doenças (CID 10), aponta as doenças do aparelho circulatório como a responsável em 32% das ocorrências. Dessas mortes de causa cardiovascular em 2006, o infarto agudo do miocárdio foi o culpado em 37,2% dos casos, aproximadamente 382 mil mortes 6. A taxa de mortalidade específica por doença arterial coronariana por 100 mil habitantes, no Brasil, em 2004, foi 56 enquanto nos Estados Unidos e França foram respectivamente 65 e O Rio Grande do Sul, junto com o Rio de Janeiro apresentaram em 2006 as maiores taxas de mortalidade específica por doença arterial coronariana do Brasil, com 70 óbitos por 100 mil habitantes. Porto Alegre revelou uma das maiores taxas de mortalidade específica por doença arterial coronariana do país, com 94 nos homens e 79 nas mulheres 7.
11 5 2 ATEROSCLEROSE A aterosclerose com suas complicações é a principal causa de morbimortalidade no mundo. Estima-se que 60 milhões de norte-americanos sejam portadores de aterosclerose, sendo a responsável por 42% de todos os óbitos naquele país 2. A industrialização no século XVI acelerou o desenvolvimento da aterosclerose. Três fatores colaboraram fundamentalmente para sua evolução: tabagismo, redução da atividade física e consumo de dieta rica em gorduras e carboidratos 8. Com a melhor identificação dos fatores de risco de doença arterial coronariana através do estudo de Framingham, a aterosclerose começou a ser combatida com medidas preventivas. Em decorrência disso, a mortalidade por doenças cardiovasculares relacionadas à aterosclerose vem sofrendo redução, porém o declínio é menos acentuado nas mulheres 9. Na década de 80 o número absoluto de óbitos/ano no gênero feminino ultrapassou o dos homens. Tradicionalmente a aterosclerose tem sido vista como uma doença degenerativa, afetando sobretudo idosos, progredindo lentamente ao longo de muitos anos até ocasionar sintomas através da obstrução mecânica ao fluxo sanguíneo. Surgem a cada dia novos estudos enfatizando o diagnóstico e tratamento em pacientes assintomáticos de alto risco. Já o controle das manifestações clínicas, além do tratamento medicamentoso, tem sido parcialmente executado por procedimentos de revascularização: angioplastia ou cirurgia. Recentes avanços na compreensão da patogênese e progressão da aterosclerose tem chamado atenção:
12 6 1) A descrição minuciosa dos mecanismos patológicos que levam à formação da placa aterosclerótica, mostrando que esta difere em sua composição celular, e que o predomínio de certos tipos celulares podem determinar maior risco de eventos fatais, particularmente placas com elevado grau de inflamação; 2) Novos fatores de risco modificáveis foram identificados, além dos tradicionais levantados pelo estudo de Framingham; 3) Grandes ensaios clínicos apresentaram evidências que drogas, principalmente as estatinas, são capazes de reduzir o número de eventos clínicos em pacientes com documentada aterosclerose, afetando ou não o tamanho da placa aterosclerótica 8. Estes novos nichos de evidências tornam o entendimento da aterosclerose como algo mais dinâmico e vinculado ao processo inflamatório. Isso tende a possibilitar o desenvolvimento de novos agentes terapêuticos direcionados a aspectos moleculares e celulares da placa e menos relacionados ao grau de estenose luminal 10, 11. A camada íntima das artérias elásticas é o principal local acometido pela aterosclerose. Artérias carótidas, coronárias, cerebrais, renais e aorta são mais frequentemente afetadas, bem como as artérias dos membros inferiores 8. A lesão aterosclerótica se desenvolve ao longo dos anos. Histologicamente, a alteração mais precoce é o acúmulo de macrófagos carregados de lipídeos (células espumosas) e linfócitos T, denominada estria gordurosa, lesão não-estenótica e que não causa sintomas. Com o tempo a lesão progride até formar uma placa precoce, cujo núcleo se torna necrótico, contendo debris celulares, cristais de colesterol, células inflamatórias e células esponjosas (macrófagos). Este núcleo necrótico torna-se
13 7 circundado em sua face luminal por uma capa fibrótica endotelizada, constituída por miócitos vasculares (músculo liso) embebidos em matriz extracelular de colágeno. Células inflamatórias também estão presentes na capa fibrótica, sobretudo nos ângulos ou regiões de curvatura, onde células T, mastócitos, e especialmente macrófagos tendem a acumular-se. Lesões avançadas são complexas, com calcificação, ulceração, formação neovascular, e sujeitas à ruptura ou erosão 10, 11. A composição da placa aterosclerótica é variável, dinâmica e complexa, sendo a interação entre os vários tipos de células presentes que determina a progressão, complicações e desfechos clínicos 11. Duas formas de ruptura da placa foram descritas: a) ruptura da capa fibrótica com exposição do núcleo lipídico e da matriz extracelular trombogênica; b) erosão endotelial, que ocorre menos frequentemente, sendo particularmente mais freqüente em mulheres. Ambos os mecanismos de ruptura e erosão levam ao acúmulo local das plaquetas e ativação da cascata de coagulação, com formação de trombo no lúmem arterial, e, dependendo da sua extensão, oclusão total do vaso. Os trombos ricos em plaquetas contém quimocinas e mitógenos, em particular o fator de crescimento derivado de plaquetas e trombina. Isto reduz a migração e proliferação dos miócitos da camada média para a placa, e transforma o fator de crescimento β, colaborando para a cicatrização da placa rota 8, 12.
14 8 3 SÍNDROME CORONARIANA AGUDA SEM SUPRADESNIVELAMENTO DO SEGMENTO ST Angina instável e infarto agudo do miocárdio sem supradesnivelamento do segmento ST são manifestações importantes da cardiopatia isquêmica, e tem sofrido evolução no seu diagnóstico, estratificação de risco e condutas terapêuticas. Síndrome coronariana aguda sem supradesnivelamento de segmento ST (SCASSST) é definida pela presença de quadro clínico compatível (dor torácica ou equivalente) com ausência de elevação do segmento ST no eletrocardiograma e com a presença de outras alterações eletrocardiográficas (infradesnivelamento do segmento ST ou inversão da onda T) e/ou biomarcador positivo de necrose miocárdica. Na angina instável, por definição, não há elevação de biomarcadores cardíacos (troponina ou CK- MB) e o eletrocardiograma pode ou não apresentar evidências de isquemia miocárdica. A presença de biomarcador de necrose faz o diagnóstico de infarto agudo do miocárdio 13, 14. O desequilíbrio entre oferta e consumo de oxigênio ao miocárdio é a principal característica da SCASSST, sendo que a redução do suprimento de oxigênio é o mecanismo mais freqüente. A principal causa de SCASSST é a obstrução das artérias coronárias por um trombo, usualmente sem oclusão total, que se desenvolve em uma placa aterosclerótica rota ou erosada. Um mecanismo menos comum é a obstrução dinâmica, por espasmo coronariano focal e intenso. Outra causa é a estenose severa de coronária, por aterosclerose progressiva ou reestenose pós-angioplastia. Mais raramente ocorre SCASSST secundária a outros mecanismos, como febre, anemia, taquicardia, ou dissecção coronariana 14, 15.
15 9 Além de desconforto torácico a SCASSST pode apresentar-se com dispnéia, sudorese ou fadiga extrema. Pacientes sem dor torácica são em sua maioria idosos, mulheres, diabéticos ou portadores de insuficiência cardíaca 16. A estraficação do risco de morte e eventos cardíacos não fatais faz parte da avaliação inicial dos pacientes com SCASSST. Dados da história médico, exame físico, ECG, biomarcadores cardíacos e função renal são elementos fundamentais para definir a estratégia de investigação e tratamento. Os escores de risco TIMI, GRACE, e PURSUIT são os instrumentos mais utilizados na estratificação de risco da SCASSST. O escore TIMI é composto por 7 indicadores de risco na apresentação, útil para predizer mortalidade em 30 dias e em 1 ano 17. Já o escore GRACE foi validado para desfechos intra-hospitalares e dentro de 6 meses 18. A seguir estão listados os 7 indicadores do escore TIMI: 1- Idade de 65 anos ou mais; 2- Pelo menos 3 fatores de risco para doença arterial coronariana; 3- Estenose coronariana prévia documentada de 50% ou mais; 4- Desvio dinâmico do segmento ST, no ECG de apresentação; 5- Pelo menos 2 episódios anginosos nas últimas 24 horas; 6- Uso de ácido acetilsalicílico nos últimos 7 dias; 7- Elevação de biomarcadores cardíacos. O escore de TIMI auxilia na predição de mortalidade por todas causas, infarto do miocárdio novo ou recorrente, ou isquemia severa recorrente que requer revascularização urgente 13, 19.
16 10 Os biomarcadores cardíacos tem evoluído nos últimos anos, particularmente a troponina, que se tornou essencial para o diagnóstico de infarto do miocárdio e estratificação de risco da SCASSST 14, 20. No ano 2000 a tradicional definição de infarto agudo do miocárdio foi revisada pela American Heart Association e American College of Cardiology (AHA/ACC) e incluiu como critério diagnóstico a evidência de necrose miocárdica, através de elevação do valor da troponina acima do percentil 99 14, 20. A creatinoquinase-mb (CK-MB) é menos sensível e específica para o diagnóstico de infarto do miocárdio, e seu maior valor está no diagnóstico de reinfarto precoce, devido a sua curta meia-vida. Aproximadamente 30% dos pacientes com desconforto torácico em repouso sem elevação do segmento ST que recebem o diagnóstico de angina instável, devido a valores não elevados de CK-MB, tem na verdade infarto agudo do miocárdio sem supradesnivelamento do ST (IAMSSST), quando avaliados após a dosagem de troponina 14, 21. A elevação da troponina permite identificação de pacientes de alto risco que podem beneficiar-se de condutas terapêuticas mais agressivas, tais como heparina de baixo peso molecular e inibidores da glicoproteína IIb/IIIa, isolados ou associados ao clopidogrel. Juntamente com outros marcadores de risco, também auxilia na indicação de estratégia invasiva. Quanto maior a elevação da troponina, mais elevada a mortalidade em 42 dias 13, 22. A fim de monitorizar a isquemia e prevenir eventos clínicos adversos, e definir a estratégia de tratamento, invasiva ou conservadora, pacientes com diagnóstico firmado ou provável de SCASSST devem ser hospitalizados em unidade de internação, quando considerados de baixo risco, ou unidade de cuidados coronarianos, quando de alto risco 20.
17 11 Estratégia invasiva está indicada em pacientes com: 1- Angina recorrente, em repouso ou mínimos esforços, apesar do tratamento farmacológico; 2- Elevação de biomarcadores cardíacos; 3- Infradesnivelamento novo de segmento ST; 4- Manifestações de insuficiência cardíaca ou piora de insuficiência mitral; 5- Achados de alto risco em método diagnóstico não-invasivo; 6- Instabilidade hemodinâmica; 7- Taquicardia ventricular sustentada; 8- Angioplastia coronariana nos últimos 6 meses; 9- Cirurgia de revascularização miocárdica prévia; 10- Escore de risco elevado (TIMI, GRACE); 11- Redução da função ventricular esquerda.
18 ESTRATÉGIA CONSERVADORA A estratégia conservadora aplica-se para pacientes com escore de risco baixo ou, conforme a indicação do médico assistente, na ausência de achados de alto risco 14. paciente. Oxigênio deve ser prescrito como medida de rotina até a estabilização do Analgesia e anti-isquêmicos Nitratos A nitroglicerina é um vasodilatador periférico e coronariano que reduz a demanda de oxigênio pelo miocárdio e aumenta sua oferta. Promove dilatação das coronárias mais calibrosas e facilita o fluxo colateral e a redistribuição do fluxo coronariano para regiões isquêmicas. A indicação na SCASSST provém da experiência clínica prévia no tratamento do infarto agudo do miocárdio com supradesnivelamento do ST Morfina Sulfato de morfina é útil para alívio dos sintomas refratários à nitroglicerina, e seu uso está mais restrito após estudo que sugeriu associação com aumento de mortalidade 14, 20.
19 Bloqueadores beta-adrenérgicos (betabloqueadores) Indicados nas primeiras 24 horas, por via oral, em pacientes sem insuficiência cardíaca ou instabilidade hemodinâmica. O uso endovenoso dos betabloqueadores deve ser reservado para situações específicas 13, Antagonistas dos canais de cálcio Reduzem a demanda de oxigênio e melhoram o fluxo coronariano. Tem indicação para controle dos sintomas relacionados à isquemia miocárdica em pacientes que não respondem ou não toleram betabloqueadores e nitratos e naqueles com angina de Prinzmetal. Os agentes com melhor evidência para uso na doença arterial coronariana são verapamil e diltiazen. Estão contra-indicados em pacientes com severa redução da fração de ejeção ou edema pulmonar. O uso concomitante com betabloqueadores pode deprimir significativamente a função ventricular e a condução no nó sinusal e átrio-ventricular 13, 15, Inibidores do sistema renina-angiotensina-aldosterona Os inibidores da enzima conversora da angiotensina reduzem mortalidade de pacientes com infarto agudo do miocárdio recente com redução da função ventricular e nos diabéticos com função ventricular reduzida. Além disso, têm indicação em hipertensos e nos pacientes de risco intermediário e elevado. Bloqueadores do receptor da angiotensina podem ser úteis nos pacientes pós- infarto do miocárdio ou com insuficiência cardíaca de etiologia isquêmica que não toleram os inibidores da enzima conversora 20.
20 Balão intra-aórtico de contrapulsação (BIA) Está indicado no choque cardiogênico, angina pós-infarto refratária, para suporte hemodinâmico durante cateterismo cardíaco e angioplastia, antes de cirurgia de alto risco e nas complicações mecânicas do infarto agudo do miocárdio 13, 14, Anticoagulantes e antiagregantes plaquetários A terapia anticoagulante é fundamental para modificar o curso da síndrome coronariana aguda. A combinação de ácido acetilsalicílico, um anticoagulante e um antiplaquetário adicional representa a terapia mais efetiva 13, Terapia antiplaquetária Acido acetilsalicílico: indicação classe I, nível de evidência A no tratamento da SCASSST. Deve ser iniciado tão logo o diagnóstico de síndrome coronariana é aventado, e mantido indefinidamente. A dose inicial varia de 162 a 325 mg/dia 14. Antagonistas do receptor da adenosina difosfato (Tienopiridinas): a ticlopidina e o clopidogrel são tienopiridínicos aprovados para terapia antiplaquetária. O clopidogrel possui menos efeitos adversos e consiste na primeira escolha para rápida antiagregação plaquetária. O estudo CURE (the Clopidogrel in Unstable angina to prevent Recurrent ischemic Events) randomizou pacientes com SCASSST nas primeiras 24 horas, para receber clopidogrel ou placebo, associados ao ácido acetilsalicílico. Houve redução de morte cardiovascular, infarto do miocárdio ou AVC no grupo randomizado para receber clopidogrel (risco relativo (RR) = 0,80). Um pequeno excesso de sangramento foi observado, que se elevou nos pacientes submetidos à cirurgia de revascularização miocárdica. É necessária uma dose de ataque de 300 mg, e após o uso de 75 mg de
21 15 clopidogrel por dia. No PCI-CURE constatou-se, a partir de dados do CURE, que os pacientes que usaram clopidogrel e foram submetidos à angioplastia coronariana apresentaram redução de 30% no desfecho primário (um composto de óbito cardiovascular, infarto do miocárdio ou revascularização urgente da coronária culpada) e também redução de 31% na incidência de morte cardiovascular 25, 26. O ensaio ISAR- REACT 2 (Intracoronary Stenting and Antithrombotic Regimen-Rapid Early Action for Coronary Treatment) testou se pacientes submetidos à angioplastia coronariana, que recebiam dose de ataque de clopidogrel (600 mg) em associação ao acido acetilsalicílico, poderiam beneficiar-se do uso de abciximab, um antagonista do receptor da glicoproteína IIb/IIIa. Houve redução do desfecho primário em pacientes de alto risco, com troponina elevada (RR=0,71). Concluiu-se que estes pacientes, de alto risco, quando designados à estratégia invasiva devem receber abciximab somado ao tienopiridínico 27. O clopidogrel tem indicação nos pacientes com SCASSST, em ambas as estratégias, conservadora e invasiva. Existe dúvida quanto ao tempo de duração do seu uso, sugerindo-se tratamento por um ano, após a colocação de stent revestido com drogas Anticoagulantes Heparina não-fracionada, enoxaparina, fondaparinux e bivalirudina são os anticoagulantes mais importantes. Diferentes estratégias de anticoagulação podem ser aplicadas (com recomendação classe I e II) dependendo da prática de cada instituição 14. Heparina não-fracionada (HNF): acelera a ação da antitrombina circulante, que inativa os fatores II-a (trombina), IX a e o Xa. Previne a propagação do trombo, porém não faz a lise do mesmo. A resposta anticoagulante da heparina não-fracionada é muito variável e necessita monitorização do seu efeito através do tempo de tromboplastina ativado além de ajuste da dose pelo peso. Idosos e mulheres necessitam redução da dose
22 16 empregada. A duração de tratamento na SCASST é de 2 a 5 dias, e deve-se atentar para anemia e plaquetopenia, efeitos adversos mais freqüentes 14, 20. Heparina de baixo peso molecular (HBPM): as heparinas de baixo peso molecular são mais potentes em inibir o fator Xa e menos em inibir a trombina (fator IIa). Possui vantagens sobre a HNF, meia-vida mais longa, efeito mais previsível e adequada anticoagulação com uma ou duas aplicações diárias, além de não necessitar monitorização laboratorial. A enoxaparina quando comparada à HNF, em pacientes com SCASSST, reduziu o risco de infarto não-fatal e óbito, porém esta vantagem desapareceu quando a estratégia invasiva precoce foi adotada 14, Inibidor do receptor da glicoproteína IIb/IIIa (GP IIb/IIIa) os receptores da glicoproteína IIb/IIIa da membrana celular das plaquetas se acionados aumentam sua afinidade por fibrinogênio. Este mecanismo desencadeia a agregação plaquetária. Existem 3 antagonistas da GP IIb/IIIa aprovados para uso clínico: abciximab, eptifibatide e tirofiban. O uso destes medicamentos tem-se consolidado em pacientes submetidos à angioplastia coronariana, muitos deles com angina instável. O abciximab reduziu as taxas de infarto do miocárdio e necessidade de cirurgia de revascularização urgente. No CAPTURE (C7E3 Fab Antiplatelet Therapy in Unstable Refratory) o abciximab reduziu a mortalidade do infarto agudo do miocárdio, ou revascularização urgente em 30 dias, de 15,9% para 11,3% (RR 0,71, p=0, 012). Com isto o abciximab passou a ser indicado como tratamento adjunto à angioplastia coronariana ou quando a angioplastia é planejada dentro das 24 horas seguintes. O tirofiban, em combinação com heparina, está aprovado para tratamento de pacientes com síndrome coronariana aguda, seja no manejo clínico ou com angioplastia coronariana. Ficou demonstrado por diversos ensaios que o tirofiban reduz infarto nãofatal, morte ou isquemia refratária em 7 e 30 dias, e em 6 meses. O eptifibatide, somado
23 17 ao tratamento padrão reduz óbito ou infarto não-fatal em 30 dias, em pacientes com SCASSST. Concluindo, os inibidores dos receptores da GP IIb/IIIa tem sua indicação mais consistente para os pacientes com SCASSST que são encaminhados para angioplastia coronariana, principalmente aqueles considerados de alto risco 14,
24 ESTRATÉGIA INVASIVA PRECOCE Pacientes com SCASSST tratados com estratégia invasiva precoce geralmente realizam cineangiocoronariografia em 4 a 24 horas após a chegada 14. A estratégia invasiva precoce pode ser subdividida em duas situações distintas. Na primeira, os pacientes são encaminhados para cateterismo cardíaco, com possível angioplastia, de forma urgente (instabilidade hemodinâmica, arritmia ou sintomas de isquemia persistente). Na segunda situação, a indicação de cineangiocoronariografia, não é urgente, podendo o paciente receber clopidogrel e antagonista da GP IIb/IIIa antes do procedimento 14, 15. Na estratégia conservadora os pacientes são referidos para tratamento medicamentoso e podem ou não realizarem cineangiocoronariografia, posteriormente 14. Não existe consenso sobre qual a melhor estratégia, invasiva ou conservadora. Uma das explicações para o relativo sucesso de uma conduta mais conservadora na SCASSST está na utilização rotineira de antiplaquetários e anticoagulantes. Uma metanálise do ano de 2006 com 7 ensaios clínicos randomizados, sobre estratégias de tratamento na SCASSST sugeriu benefício em longo prazo do manejo precoce invasivo, com redução de morte por todas causas em 2 anos. A mortalidade foi de 4,9% com o tratamento invasivo precoce e 6,5% com o conservador. Nos pacientes de maior risco a estratégia precoce é a mais indicada 25, 33. A cineangiocoronariografia é útil no manejo da SCASSST para definir anatomia e identificar pacientes com alto risco, que devem ser encaminhados para revascularização precoce 14.
25 19 As indicações de revascularização coronariana são muito semelhantes nos pacientes com IAMSSST e naqueles com angina estável. Tem como objetivo o alívio dos sintomas, prevenir complicações isquêmicas, melhorar capacidade funcional e aumentar a sobrevida 13, 14. A colocação de stent e o uso de drogas antiplaquetárias e anticoagulantes potentes na angioplastia reduz o risco de oclusão aguda da coronária tratada e de reestenose tardia 13, 14.
26 CIRURGIA DE REVASCULARIZAÇÃO MIOCÁRDICA Estudos clássicos como BARI (The By pass Angioplasty Revascularization Investigation) e CABRI (Coronary Angioplasty versus By pass Revascularization Investigation) mostraram superioridade da cirurgia de revascularização miocárdica (CRM), em comparação com angioplastia, na sobrevida de pacientes com diabete melito e lesão de 3 ou mais coronárias. Não existe consenso, mas sugere-se que sejam encaminhados para CRM aqueles pacientes com lesão de tronco de coronária esquerda, obstrução de 3 vasos, especialmente se envolver a artéria descendente anterior (ADA) em seu terço proximal, e os que apresentam lesão em 3 vasos com redução da fração de ejeção do ventrículo esquerdo e/ou diabete melito. Porém a critério clínico, pacientes com lesão de 3 coronárias também possam ser tratados com stents farmacológicos O estudo AWESOME (The Angina With Extremely Serious Operative Mortality Evaluation) comparou CRM e angioplastia, e encontrou sobrevida comparável. Neste estudo foram incluídos pacientes tratados com stents e aterectomia 34.
27 21 4 INFARTO AGUDO DO MIOCÁRDIO COM SUPRADESNIVELAMENTO DO ST Considerando a avaliação inicial, a dor torácica é o sintoma em 75 a 85% dos pacientes com IAMCSST, normalmente com duração superior a 20 minutos, de forte intensidade, com possibilidade de irradiação e sintomas associados, como náuseas, sudorese e dispnéia. No exame físico, pobre em geral, a presença de estertores pulmonares, hipotensão (pressão arterial sistólica < 110 mm Hg) e taquicardia sinusal são achados indicativos de pior prognóstico nas primeiras 72 horas 35. Na avaliação do eletrocardiograma, o supradesnivelamento do segmento ST, em pacientes com sintomas de isquemia miocárdica tem especificidade de 91% e sensibilidade de 46% para o diagnóstico de IAMCSST. Quanto maior o número de derivações com supradesnivelamento do ST mais elevada a mortalidade 36. Os marcadores de lesão miocárdica são macromoléculas intracelulares liberadas após lesão da membrana do sarcolema dos miócitos decorrente de necrose 37. A creatinoquinase (CK-total) é indicador sensível de lesão muscular, mas pouco específica para necrose miocárdica, sofrendo alteração por diversas causas 36. A CK-MB tem sensibilidade de 93% na 12 a hora do infarto agudo do miocárdio. Inicia sua elevação em 4 a 6 horas após os sintomas e normaliza entre 48 e 72 horas. É mais específica para lesão miocárdica que a CK-total, porém também sofre alterações decorrentes de outras situações, que não o infarto do miocárdio 14, 37, 38. A CK-massa apresenta sensibilidade de 50 e 80% após 3 e 6 horas, respectivamente, do início dos sintomas de IAM, e normaliza em 48 a 72 horas 37. As troponinas estão presentes nos filamentos finos dos músculos estriados, formando um complexo com três polipeptídios: troponina C, troponina I e troponina T.
28 22 Elevam-se 4 a 8 horas após início dos sintomas e normalizam entre 5 a 14 dias. São consideradas bastante específicas para pequenos infartos. Os biomarcadores cardíacos não são essenciais para o manejo inicial do IAMCSST, pois as medidas de reperfusão devem tomadas antes do início da elevação enzimática. A CK-MB e a troponina I podem ser utilizadas para avaliar o sucesso da reperfusão coronariana 14. É fundamental a estratificação de risco inicial nos pacientes com IAMCSST, a fim de avaliar a probabilidade de desenvolverem eventos e complicações decorrentes de isquemia miocárdica. O escore TIMI (Thrombolysis in Myocardial Infarction) para pacientes com IAMCSST, tem maior validade naqueles submetidos à terapia de reperfusão. Escore TIMI inferior a 2 representa baixo risco de morte hospitalar (<2%), escore 5 prediz mortalidade de 10%, e escores acima de 8 estão associados à mortalidade superior a 20%. O escore TIMI pode variar seu resultado de 1 a 14, conforme tabela abaixo 19, 37, 39.
29 23 Tabela 1: Escore de TIMI para IAMCSST Características pontuação Idade História HAS, DM, Angina 1 Exame Físico PAS < 100 mmhg 3 FC > 100 bpm 2 Classe Killip II-IV 2 Peso < 67 Kg 1 ECG Supradesnivelamento ST em parede anterior ou BRE 1 Reperfusão Tempo para terapia de reperfusão > 4 horas 1 Total 14 HAS - hipertensão arterial sistêmica; DM - diabete melito; PAS - pressão arterial sistólica; FC - frequência cardíaca; ECG - eletrocardiograma; BRE - bloqueio de ramos esquerdo 19.
30 TRATAMENTO CLÍNICO Analgesia A morfina permanece sendo o analgésico de primeira escolha no IAM, com indicação classe I 40, Bloqueadores beta-adrenérgicos Tradicionalmente os betabloqueadores endovenosos sempre foram indicados no tratamento do IAMCSST, com objetivo de reduzir a incidência de re-infarto e isquemia recorrente em pacientes que recebiam fibrinolíticos. Em análises posteriores dos dados do GUSTO (Global Utilization of Streptokinase and TPA for Occluded Coronary Arteries) os benefícios dos betabloqueadores sobre a mortalidade não foram confirmados 42. O estudo COMMIT/CCS-2 (Clopidogrel and Metoprolol in Myocardial Infarction Trial / Second Chinese Cardiac Study) randomizou pacientes com IAM nas primeiras 24 horas para receber metoprolol endovenoso inicialmente e via oral por no máximo 4 semanas. Os desfechos analisados: 1) desfecho composto de óbito, reinfarto ou parada cardíaca e 2) óbito por qualquer causa, não foram reduzidos com uso de betabloqueadores. No grupo que recebeu metoprolol houve aumento de 30% no risco de choque cardiogênico 43. Os betabloqueadores administrados por via endovenosa podem ser utilizados nos pacientes com IAMCSST, nos dias 0 e 1 de hospitalização quando observar-se
31 25 hipertensão. No entanto devem ser evitados nas situações de risco, como pressão arterial sistólica abaixo de 120 mmhg, freqüência cardíaca maior que 110 bpm, Killip maior que 1 (um), idosos ou redução da fração de ejeção. A partir do 2 o dia de hospitalização os betabloqueadores via oral podem ser iniciados, nos pacientes hemodinamicamente estáveis e sem contra-indicações 40. Na última atualização sobre tratamento do IAMCSST, da American Heart Association, o nível de evidência de benefício dos betabloqueadores, via oral, administrados nas primeiras 24 horas foi alterado de A para B. Permanecendo recomendação classe I para pacientes sem risco elevado de complicações 40.
32 TERAPIA DE REPERFUSÃO A despeito do tipo de reperfusão, o objetivo principal é reduzir o tempo de isquemia, definido como tempo entre o início dos sintomas de IAMCSST até o começo do tratamento de reperfusão Angioplastia primária Os hospitais que atendem pacientes com IAMCSST são divididos naqueles que contam com laboratório de hemodinâmica capaz de realizar angioplastia coronariana (ACTP) e naqueles sem tal condição. Hospitais que contam com a possibilidade de angioplastia primária, com a redução do tempo porta-balão, dimimuem a mortalidade hospitalar (RR 0,6 e p=0, 006) 45. O tempo de noventa (90) minutos é definido como razoável, entre o primeiro contato médico e a realização da angioplastia coronariana primária (tempo porta-balão). Esse tempo também deve ser observado quando o paciente com IAMCSST é atendido primeiramente em hospital sem condições de angioplastia primária e encaminhado para centro de referência com laboratório de hemodinâmica 40, Trombolíticos Os pacientes com IAMCSST que não tem a possibilidade de serem tratados com angioplastia primária em 90 minutos devem receber trombolíticos (exceto se contraindicado) em até 30 minutos após sua entrada no hospital (tempo porta-agulha) 40.
33 27 Todos pacientes com IAMCSST que chegam com até 12 horas após o início dos sintomas devem ser considerados para algum tipo de terapia de reperfusão 39, 41. Pacientes com novo bloqueio de ramo esquerdo associado à dor torácica também são candidatos à reperfusão. Os benefícios da reperfusão são independentes da idade, gênero, e da maioria das comorbidades 39, 41. Atualmente a terapia de reperfusão preferencial, quando disponível, é a angioplastia primária. A utilização de stents na angioplastia primária é a conduta mais recomendada, mostrando reduzir desfechos como óbito, acidente vascular cerebral e reinfarto 40, Angioplastia facilitada Angioplastia facilitada é um termo utilizado para designar uma estratégia de angioplastia coronariana após a administração de um tratamento farmacológico. Os fármacos utilizados podem ser heparina em alta dose, inibidores da glicoproteína IIb/IIIa, fibrinolíticos ou combinação destes inibidores com fibrinolíticos em dose reduzida (50%) 39. Apesar dos potenciais benefícios anunciados para a angioplastia facilitada, ensaios clínicos sugerem sua aplicação apenas em casos selecionados 40, Estratégia invasiva emergencial ou imediata e angioplastia coronariana de resgate Quando a reperfusão coronariana não é atingida após dose plena de trombolítico, considera-se a cineangiocoronariografia com intenção de realizar angioplastia
34 28 coronariana. Pacientes com choque cardiogênico (especialmente aqueles com menos de 75 anos); insuficiência cardíaca congestiva grave ou edema pulmonar, ou arritmia ventricular com repercussão hemodinâmica devem ter considerada, inicialmente, a estratégia de reperfusão com angioplastia 36. No grupo que não apresenta a instabilidade supracitada, a angioplastia pode ser realizada quando há suspeita de falha de reperfusão com trombolítico. Esta estratégia chama-se angioplastia de resgate. Acredita-se que 90 (noventa) minutos após o início do trombolítico seja um tempo razoável para considerar-se a angioplastia de resgate. O critério de indicação é a redução de menos de 50% no supradesnivelamento do ST em relação ao ECG de apresentação 40, 41. Dois estudos randomizados, MERLIN (Middlesbrough Early Revascularization to Limit Infarction) e REACT (Rescue Angioplasty versus Conservative Treatment or Repeat Thrombolysis) e uma metanálise realizada por Wijeysundera abordaram a questão de angioplastia de resgate, recentemente. Esta estratégia reduziu eventos clínicos adversos quando comparada ao tratamento clínico. Houve redução da mortalidade de 10,4 para 7,3%, da taxa de reinfarto de 10,7 para 6,1% e da taxa de insuficiência cardíaca de 17,8 para 12,7%. Estes benefícios foram observados em pacientes de alto risco A recomendação para angioplastia de resgate nos pacientes considerados como falha de reperfusão com trombolítico por critério eletrocardiográfico ou angina persistente é classe II-b, nível C de evidência, naqueles considerados de risco moderado a severo 40.
35 Angioplastia coronariana após fibrinólise ou para pacientes que não receberam tratamento de reperfusão primário A angioplastia coronariana em artéria com estenose hemodinamicamente significativa relacionada a infarto com supradesnivelamento do ST, além do período de 24 horas, pode ser considerada como parte de estratégia invasiva, com indicação classe II-b 40. Estudo recente sugere que angioplastia rotineira, realizada até 6 horas após a administração de fibrinolítico, reduz desfecho composto (óbito, reinfarto, isquemia recorrente, início ou piora de insuficiência cardíaca ou choque cardiogênico) em pacientes de alto risco Teoria da artéria aberta tardiamente A hipótese da artéria aberta sugere que o restabelecimento tardio do fluxo coronariano no vaso culpado está associado com melhora da função ventricular, aumento da estabilidade elétrica e fornecimento de fluxo colateral para outros leitos coronarianos. O estudo OAT (Occluded Artery Trial) comparou tratamento clínico otimizado com a realização de angioplastia de rotina em vasos com oclusão total no 3 o e 28 o dias após o infarto do miocárdio. Não houve diferença significativa no número de desfechos: óbito, reinfarto, ou insuficiência cardíaca classe IV, após o seguimento de quatro anos 58. Os estudos sobre recanalização tardia, obtida por angioplastia de artérias ocluídas totalmente não demonstraram benefícios sobre o tratamento clínico otimizado, em preservar a função ventricular e prevenir eventos cardiovasculares subseqüentes 41.
36 TRATAMENTOS ADJUVANTES Pacientes com IAMCSST que são tratados com fibrinolíticos devem receber anticoagulação durante o período de hospitalização (por mais de oito dias). Quando o regime de anticoagulação inicial for com heparina não-fracionada, está deverá ser substituída após 48 horas de infusão. O anticoagulante ideal não está definido. Estudos foram realizados com heparina de baixo peso molecular (enoxaparina), fondaparinux e bivalirudina. Todos se mostraram efetivos 59, 60. Quando o paciente for encaminhado para angioplastia coronariana tendo recebido determinado anticoagulante previamente, este esquema deverá ser mantido após o procedimento. O fondaparinux não deve ser utilizado isoladamente como único anticoagulante nos pacientes que são encaminhados para angioplastia devido ao risco de trombose do cateter Tienopiridinas A partir de dados dos estudos COMMIT-CCS-2 e CLARITY-TIMI-28 (Clopidogrel as Adjuntive Reperfusion Therapy Thrombolysis In Myocardial Infarction -28) o uso de clopidogrel adicionado a baixa dose de acido acetilsalicílico provou beneficiar pacientes com IAMCSST que foram tratados com fibrinolíticos e também os que foram encaminhados para angioplastia coronariana (pós-trombólise) 61, 62. A indicação de dose de ataque é menos precisa, principalmente em idosos e necessita mais estudos 41.
37 31 O clopidogrel nos pacientes com IAMCSST reduziu a mortalidade e um desfecho composto por óbito, reinfarto e acidente vascular cerebral. Deve ser usado por 14 dias, exceto naqueles que receberam stent, que devem estender o uso por um ano 52, 62. O prasugrel em comparação com clopidogrel reduz desfechos desfavoráveis (composto de morte cardiovascular, infarto não fatal e acidente vascular cerebral não fatal) em pacientes com síndrome coronariana aguda encaminhados para angioplastia 52, Antagonistas do receptor da glicoproteína II-b/IIIa Atualmente é aceito o uso de abciximab, tirofiban ou eptifibatide no momento da angioplastia primária, em casos selecionados, como trombos coronarianos extensos ou pacientes que não receberam dose de ataque de tienopiridínicos Anticoagulantes Pacientes com IAMCSST que não receberam tratamento de reperfusão podem ser tratados com anticoagulantes durante a internação índice (por mais de 8 dias), sendo a heparina de baixo molecular e o fondaparinux os agentes indicados 40, 59. A bivalirudina pode ser utilizada no contexto da angioplastia primária 52.
38 TRATAMENTO DAS COMPLICAÇÕES Angina pós-infarto e reinfarto Angina durante a hospitalização após infarto agudo do miocárdio ocorre em cerca de 20 a 58% dos casos. A ocorrência de angina pós-infarto representa um risco de 18,5% de infarto e óbito em um ano. O diagnóstico de reinfarto baseia-se na recorrência da dor isquêmica, alteração de segmento ST e nova elevação enzimática 39. O tratamento baseia-se no alívio dos sintomas isquêmicos, com nitratos e betabloqueadores, bem como readministração de fibrinolítico ou angioplastia primária nos pacientes com elevação do segmento ST 41. A cineangiocoronariografia tem indicação na avaliação de pacientes com angina pós-infarto, sobretudo nos de risco elevado. Após sua realização pode-se planejar procedimentos de revascularização, percutâneo ou cirúrgico 39, Infarto do ventrículo direito (VD) Pode ser demonstrado em até 50% de todos os infartos do miocárdio da parede inferior, porém em apenas 10 a 15% são observadas alterações hemodinâmicas clássicas. O infarto do ventrículo direito é um marcador de alto risco nos casos de infarto inferior, com cerca de 30% de mortalidade 37. O manejo do infarto do ventrículo direito inclui manutenção adequada da précarga, suporte inotrópico e reperfusão precoce. Administração de volume e dobutamina
39 33 são as principais medidas para tratar a hipotensão relacionada à isquemia do ventrículo direito 37. A fibrilação atrial e o bloqueio atrioventricular (BAV) são distúrbios do ritmo que frequentemente acompanham o infarto de VD. A colocação de marcapasso transitório e cardioversão elétrica são condutas terapêuticas que podem ser necessárias nestes casos. Quando ocorre disfunção do ventrículo esquerdo, o ventrículo direito com infarto tem sua pós-carga elevada e o volume de ejeção reduzido. Nestes casos o uso de nitroprussiato e balão intra-aórtico devem ser considerados 37, 39. Sempre que possível a terapia de reperfusão com fibrinolíticos ou angioplastia coronariana devem ser realizados, pois aumentam a fração de ejeção do VD e reduzem a incidência de BAV total 14, Pericardite Pericardite precoce ocorre 24 horas após o diagnóstico de IAM, e deve ser manejada com acido acetilsalicílico ou paracetamol, evitando outros anti-inflamatórios e corticosteróides, por 1 ou 2 semanas. Síndrome de Dressler ou pericardite tardia ocorre 2 a 12 semanas após o evento índice. O tratamento é similar ao da pericardite precoce, porém os corticóides podem ser utilizados. Raramente o tratamento cirúrgico pode ser necessário para resolver derrames volumosos 36, Insuficiência cardíaca (IC) e choque cardiogênico A insuficiência cardíaca quando ocorre na fase aguda do infarto está associada a pior prognóstico, a curto e longo prazo. A classificação de Killip é a ferramenta mais
40 34 conhecida e aceita para avaliação da insuficiência cardíaca no infarto agudo do miocárdio:
41 35 Classificação de Killip 39 CLASSE I CLASSE II CLASSE III CLASSE IV Ausência de estertores pulmonares ou B3 Estertores em bases ou B3 Estertores até o 1/3 médio pulmonar Choque cardiogênico Na insuficiência cardíaca grave pode ser necessária ventilação mecânica, invasiva ou não. No choque cardiogênico agentes inotrópicos como a dobutamina, a dopamina ou a noradrenalina podem ser empregados. Outros procedimentos invasivos, como balão intra-aórtico, monitorizações hemodinâmica, intra-arterial e com cateter de Swan-Ganz podem ser utilizados 37. A cineangiocoronariografia com vistas à revascularização está indicada no choque cardiogênico 41. A mortalidade do choque cardiogênico está em torno de 60 a 70% Complicações mecânicas Complicações mecânicas ocorrem com mais freqüência no IAMCSST. São elas: insuficiência mitral, ruptura do septo ventricular, ruptura da parede livre do ventrículo esquerdo, aneurisma do ventrículo esquerdo. As rupturas ventriculares são situações de alto risco, responsáveis por 15% dos óbitos entre os IAMCSST, e devem sofrer urgente intervenção cirúrgica 37, 41.
42 36 O cateter de artéria pulmonar e o balão intra-aórtico são meios que auxiliam na estabilização hemodinâmica e funcionam como ponte para procedimentos cirúrgicos 36, Taquiarritmias Fibrilação atrial (e flutter atrial) Ocorre entre 10-20% dos pacientes com infarto agudo do miocárdio, mais frequentemente em idosos, e com disfunção ventricular. A fibrilação atrial é um marcador de risco, podendo originar embolização sistêmica e instabilidade hemodinâmica. A cardioversão elétrica está indicada nos casos de fibrilação atrial com instabilidade hemodinâmica ou sinais de isquemia miocárdica refratária. Digitálicos, betabloqueadores e heparina também podem ser utilizados no tratamento da fibrilação atrial, no curso do infarto agudo do miocárdio Taquicardia supraventricular paroxística (TSVP) Se associada à instabilização hemodinâmica deve ser revertida com cardioversão elétrica, caso contrário a manobra vagal ou o tratamento farmacológico podem ser administardos Taquicardia Ventricular (TV) Comum na fase aguda do infarto do miocárdio é potencialmente fatal e devem ser identificadas e tratadas com rapidez. Após a tentativa de identificar fatores causadores da arritmia ventricular, como hipocalemia, hipomagnesemia, hipercalcemia e acidose, o tratamento deve ser iniciado com antiarrítmicos. Inicialmente os betabloqueadores podem ser utilizados nas taquicardias não sustentadas, mas amiodarona e lidocaína são as drogas de escolha nas arritmias ventriculares mais graves, porém sem repercussão hemodinâmica. A TV monomórfica deve ser avaliada através de
43 37 estudo eletrofisiológico e tratada com antiarrítmicos e/ou cardiodesfibrilador implantável. A taquicardia ventricular polimórfica deve ser tratada como fibrilação ventricular Bradiarritmias, Bloqueio Atrioventricular total e Indicações para Marcapasso Temporário e Permanente Bradicardia sinusal é freqüente na evolução do IAM (30 a 40%), sobretudo nos infartos de parede inferior. O bloqueio atrioventricular total ocorre em 6 a 14% dos pacientes com IAMCSST, sendo marcador de óbito hospitalar, porque está associado a infartos mais extensos. A atropina é a medicação utilizada para tratar bradicardia sinusal e outros tipos de bloqueio átrio-ventricular com repercussão hemodinâmica 37. O marcapasso temporário transcutâneo é um recurso muito útil no manejo inicial das bradiarritmias na fase aguda do IAM; tem a vantagem de dispensar o acesso vascular, complicado pelo uso de fibrinolíticos e anticoagulantes. Pacientes que necessitam estímulo prolongado tem indicada a colocação de marcapasso transvenoso. Se o bloqueio persistir após vários dias pode ser necessário o implante de marcapasso definitivo Parada cardiorrespiratória A fibrilação e a taquicardia ventricular são ritmos predominantes como causa de PCR na fase aguda do IAMCSST. O tratamento com fibrinolíticos reduz a taxa de fibrilação ventricular. A ocorrência de fibrilação ventricular aumenta a mortalidade hospitalar. A PCR pode apresentar-se, além de fibrilação e taquicardia ventricular, com assistolia ou atividade elétrica sem pulso. O atendimento da parada cardíaca intrahospitalar deve seguir os protocolos de reanimação preconizados pelas diretrizes da American Heart Association 37.
INFARTO AGUDO DO MIOCÁRDIO
 INFARTO AGUDO DO MIOCÁRDIO Dr. Wilton César Eckert Medicina na Universidade Federal do Rio Grande do Sul Residência Médica em Clínica Médica, Cardiologia e Ecocardiografia na Santa Casa de Misericórdia
INFARTO AGUDO DO MIOCÁRDIO Dr. Wilton César Eckert Medicina na Universidade Federal do Rio Grande do Sul Residência Médica em Clínica Médica, Cardiologia e Ecocardiografia na Santa Casa de Misericórdia
a. CONSIDERAÇÕES ESPECIAIS DE AVALIAÇÃO Objetivos do tratamento pré-hospitalar da síndrome coronariana aguda
 Parte II P R O T O C O L O S D E D O E N Ç A S C A R D I O V A S C U L A R E S [111] 47. SÍNDROME CORONARIANA AGUDA a. CONSIDERAÇÕES ESPECIAIS DE AVALIAÇÃO A isquemia do miocárdio resulta do desequilíbrio
Parte II P R O T O C O L O S D E D O E N Ç A S C A R D I O V A S C U L A R E S [111] 47. SÍNDROME CORONARIANA AGUDA a. CONSIDERAÇÕES ESPECIAIS DE AVALIAÇÃO A isquemia do miocárdio resulta do desequilíbrio
Cardiologia - Global Consolidado 1 / 9
 Cardiologia - Global Consolidado 1 / 9 Tabela 01 - Principais Antecedentes e Fatores de Risco para Doença Cardiovascular à Internação na Unidade Todos os Pacientes Egressos da Unidade Hipertensão Arterial
Cardiologia - Global Consolidado 1 / 9 Tabela 01 - Principais Antecedentes e Fatores de Risco para Doença Cardiovascular à Internação na Unidade Todos os Pacientes Egressos da Unidade Hipertensão Arterial
AULA 11: CRISE HIPERTENSIVA
 AULA 11: CRISE HIPERTENSIVA 1- INTRODUÇÃO No Brasil a doença cardiovascular ocupa o primeiro lugar entre as causas de óbito, isto implica um enorme custo financeiro e social. Assim, a prevenção e o tratamento
AULA 11: CRISE HIPERTENSIVA 1- INTRODUÇÃO No Brasil a doença cardiovascular ocupa o primeiro lugar entre as causas de óbito, isto implica um enorme custo financeiro e social. Assim, a prevenção e o tratamento
ESTRATÉGIAS DE TRATAMENTO DAS DOENÇAS CORONÁRIA E CAROTÍDEA CONCOMITANTE
 ESTRATÉGIAS DE TRATAMENTO DAS DOENÇAS CORONÁRIA E CAROTÍDEA CONCOMITANTE MARCOS ANTONIO MARINO COORDENADOR DEPARTAMENTO DE HEMODINÂMICA, CARDIOLOGIA E RADIOLOGIA VASCULAR INTERVENCIONISTA CONFLITO DE INTERESSES
ESTRATÉGIAS DE TRATAMENTO DAS DOENÇAS CORONÁRIA E CAROTÍDEA CONCOMITANTE MARCOS ANTONIO MARINO COORDENADOR DEPARTAMENTO DE HEMODINÂMICA, CARDIOLOGIA E RADIOLOGIA VASCULAR INTERVENCIONISTA CONFLITO DE INTERESSES
INSTITUTO DE DOENÇAS CARDIOLÓGICAS
 Página: 1/7 1- CONSIDERAÇÕES GERAIS 1.1- As doenças cardiovasculares são, ainda hoje, as principais responsáveis pela mortalidade na população geral, no mundo ocidental. Dentre as inúmeras patologias que
Página: 1/7 1- CONSIDERAÇÕES GERAIS 1.1- As doenças cardiovasculares são, ainda hoje, as principais responsáveis pela mortalidade na população geral, no mundo ocidental. Dentre as inúmeras patologias que
Conduta no paciente com. isquêmica
 Conduta no paciente com cardiopatia isquêmica Lucas Araujo PET - Medicina Primeira causa de morte nos países ricos e vem aumentando sua incidência nos países de média e baixa renda No coração em repouso
Conduta no paciente com cardiopatia isquêmica Lucas Araujo PET - Medicina Primeira causa de morte nos países ricos e vem aumentando sua incidência nos países de média e baixa renda No coração em repouso
Administração dos riscos cardiovasculares Resumo de diretriz NHG M84 (segunda revisão, janeiro 2012)
 Administração dos riscos cardiovasculares Resumo de diretriz NHG M84 (segunda revisão, janeiro 2012) traduzido do original em holandês por Luiz F.G. Comazzetto 2014 autorização para uso e divulgação sem
Administração dos riscos cardiovasculares Resumo de diretriz NHG M84 (segunda revisão, janeiro 2012) traduzido do original em holandês por Luiz F.G. Comazzetto 2014 autorização para uso e divulgação sem
TEMAS LIVRES PÔSTERS APROVADOS DO XII CONGRESSO SERGIPANO DE CARDIOLOGIA. Observação:
 TEMAS LIVRES PÔSTERS APROVADOS DO XII CONGRESSO SERGIPANO DE CARDIOLOGIA Observação: Exposição dos temas livres TL 01 a TL 21 sexta de 08h as 12h, com apresentação 09:45h Exposição dos temas livres TL
TEMAS LIVRES PÔSTERS APROVADOS DO XII CONGRESSO SERGIPANO DE CARDIOLOGIA Observação: Exposição dos temas livres TL 01 a TL 21 sexta de 08h as 12h, com apresentação 09:45h Exposição dos temas livres TL
MARCADORES CARDÍACOS
 Maria Alice Vieira Willrich, MSc Farmacêutica Bioquímica Mestre em Análises Clínicas pela Universidade de São Paulo Diretora técnica do A Síndrome Coronariana Aguda MARCADORES CARDÍACOS A síndrome coronariana
Maria Alice Vieira Willrich, MSc Farmacêutica Bioquímica Mestre em Análises Clínicas pela Universidade de São Paulo Diretora técnica do A Síndrome Coronariana Aguda MARCADORES CARDÍACOS A síndrome coronariana
CASO CLÍNICO DAC III. HOSPITAL VERA CRUZ CAMPINAS SP gioppato@terra.com.br
 CASO CLÍNICO DAC III SILVIO GIOPPATO SILVIO GIOPPATO HOSPITAL VERA CRUZ CAMPINAS SP gioppato@terra.com.br Antecedentes Feminino, 90 anos HAS; DLP; Obesidade (IMC: 31) IM prévio com ICP primária para ACD
CASO CLÍNICO DAC III SILVIO GIOPPATO SILVIO GIOPPATO HOSPITAL VERA CRUZ CAMPINAS SP gioppato@terra.com.br Antecedentes Feminino, 90 anos HAS; DLP; Obesidade (IMC: 31) IM prévio com ICP primária para ACD
Tratamento do Aneurisma da Aorta Abdominal por Cateter. anos, principalmente nos últimos cinqüenta anos. Uma doença antes não tratável, hoje
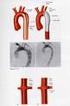 Tratamento do Aneurisma da Aorta Abdominal por Cateter Felipe Puricelli Faccini Cirurgião Vascular Introdução: O tratamento do aneurisma da aorta abdominal tem evoluído muito ao longo dos anos, principalmente
Tratamento do Aneurisma da Aorta Abdominal por Cateter Felipe Puricelli Faccini Cirurgião Vascular Introdução: O tratamento do aneurisma da aorta abdominal tem evoluído muito ao longo dos anos, principalmente
TROMBOSE VENOSA PROFUNDA (TVP) E TROMBOEMBOLISMO PULMONAR (TEP)
 TROMBOSE VENOSA PROFUNDA (TVP) E TROMBOEMBOLISMO PULMONAR (TEP) - Fatores de risco: Idade superior a 40 anos Acidente vascular cerebral (isquêmico ou hemorrágico) Paralisia de membros inferiores Infarto
TROMBOSE VENOSA PROFUNDA (TVP) E TROMBOEMBOLISMO PULMONAR (TEP) - Fatores de risco: Idade superior a 40 anos Acidente vascular cerebral (isquêmico ou hemorrágico) Paralisia de membros inferiores Infarto
Cardiologia - Síndromes Coronarianas Agudas 1 / 17
 Cardiologia - Síndromes Coronarianas Agudas 1 / 17 Tabela 01 - Pacientes com Síndromes Coronarianas Agudas à Internação na Unidade - Principais Características Clinicas - Todos os Pacientes Egressos da
Cardiologia - Síndromes Coronarianas Agudas 1 / 17 Tabela 01 - Pacientes com Síndromes Coronarianas Agudas à Internação na Unidade - Principais Características Clinicas - Todos os Pacientes Egressos da
Cardiologia - Síndromes Coronarianas Agudas 1 / 17
 Cardiologia - Síndromes Coronarianas Agudas 1 / 17 Tabela 01 - Pacientes com Síndromes Coronarianas Agudas à Internação na Unidade - Principais Características Clinicas - Todos os Pacientes Egressos da
Cardiologia - Síndromes Coronarianas Agudas 1 / 17 Tabela 01 - Pacientes com Síndromes Coronarianas Agudas à Internação na Unidade - Principais Características Clinicas - Todos os Pacientes Egressos da
predisposição a diabetes, pois Ablok Plus pode mascarar os sinais e sintomas da hipoglicemia ou causar um aumento na concentração da glicose
 ABLOK PLUS Ablok Plus Atenolol Clortalidona Indicações - ABLOK PLUS No tratamento da hipertensão arterial. A combinação de baixas doses eficazes de um betabloqueador e umdiurético nos comprimidos de 50
ABLOK PLUS Ablok Plus Atenolol Clortalidona Indicações - ABLOK PLUS No tratamento da hipertensão arterial. A combinação de baixas doses eficazes de um betabloqueador e umdiurético nos comprimidos de 50
Diretrizes Assistenciais. Medicina Psicossomática e Psiquiatria
 Diretrizes Assistenciais Medicina Psicossomática e Psiquiatria Versão eletrônica atualizada em fev/2012 TRATAMENTO DE TABAGISMO Indicação: Pacientes tabagistas atendidos na SBIBAE Contraindicação: Não
Diretrizes Assistenciais Medicina Psicossomática e Psiquiatria Versão eletrônica atualizada em fev/2012 TRATAMENTO DE TABAGISMO Indicação: Pacientes tabagistas atendidos na SBIBAE Contraindicação: Não
PROGRAMA DE PÓS-GRADUAÇÃO EM CIÊNCIAS DA REABILITAÇÃO PROCESSO SELETIVO 2013 Nome: PARTE 1 BIOESTATÍSTICA, BIOÉTICA E METODOLOGIA
 PROGRAMA DE PÓS-GRADUAÇÃO EM CIÊNCIAS DA REABILITAÇÃO PROCESSO SELETIVO 2013 Nome: PARTE 1 BIOESTATÍSTICA, BIOÉTICA E METODOLOGIA 1) Um histograma construído a partir de informações amostrais de uma variável
PROGRAMA DE PÓS-GRADUAÇÃO EM CIÊNCIAS DA REABILITAÇÃO PROCESSO SELETIVO 2013 Nome: PARTE 1 BIOESTATÍSTICA, BIOÉTICA E METODOLOGIA 1) Um histograma construído a partir de informações amostrais de uma variável
Teste seus conhecimentos: Caça-Palavras
 Teste seus conhecimentos: Caça-Palavras Batizada pelos médicos de diabetes mellitus, a doença ocorre quando há um aumento do açúcar no sangue. Dependendo dos motivos desse disparo, pode ser de dois tipos.
Teste seus conhecimentos: Caça-Palavras Batizada pelos médicos de diabetes mellitus, a doença ocorre quando há um aumento do açúcar no sangue. Dependendo dos motivos desse disparo, pode ser de dois tipos.
Ateroembolismo renal
 Ateroembolismo renal Samuel Shiraishi Rollemberg Albuquerque 1 Introdução O ateroembolismo é uma condição clínica muito comum em pacientes idosos com ateroesclerose erosiva difusa. Ocorre após a ruptura
Ateroembolismo renal Samuel Shiraishi Rollemberg Albuquerque 1 Introdução O ateroembolismo é uma condição clínica muito comum em pacientes idosos com ateroesclerose erosiva difusa. Ocorre após a ruptura
PERFIL MEDICAMENTOSO DE SERVIDORES HIPERTENSOS DA UEPG
 8. CONEX Apresentação Oral Resumo Expandido 1 ÁREA TEMÁTICA: SAÚDE PERFIL MEDICAMENTOSO DE SERVIDORES HIPERTENSOS DA UEPG HEDLER, Priscila 1 HALILA, Gerusa Clazer 2 MADALOZZO, Josiane Cristine Bachmann
8. CONEX Apresentação Oral Resumo Expandido 1 ÁREA TEMÁTICA: SAÚDE PERFIL MEDICAMENTOSO DE SERVIDORES HIPERTENSOS DA UEPG HEDLER, Priscila 1 HALILA, Gerusa Clazer 2 MADALOZZO, Josiane Cristine Bachmann
Dissecção Aguda da Aorta
 Dissecção Aguda da Aorta SD de Dissecção Aguda da Aorta PAM não invasiva, monitorização cardíaca, débito urinário, acesso IV com Gelco 14(02). Se choque / ICC ou hipotensão instalar Swan-Ganz para PCP,
Dissecção Aguda da Aorta SD de Dissecção Aguda da Aorta PAM não invasiva, monitorização cardíaca, débito urinário, acesso IV com Gelco 14(02). Se choque / ICC ou hipotensão instalar Swan-Ganz para PCP,
COLÉGIO AMERICANO DE MEDICINA ESPORTIVA Posicionamento Oficial Exercício para Pacientes com Doença Arterial Coronariana
 COLÉGIO AMERICANO DE MEDICINA ESPORTIVA Posicionamento Oficial Exercício para Pacientes com Doença Arterial Coronariana RESUMO Posicionamento Oficial do Colégio Americano de Medicina Esportiva: Exercise
COLÉGIO AMERICANO DE MEDICINA ESPORTIVA Posicionamento Oficial Exercício para Pacientes com Doença Arterial Coronariana RESUMO Posicionamento Oficial do Colégio Americano de Medicina Esportiva: Exercise
Consulta de Enfermagem para Pessoas com Hipertensão Arterial Sistêmica. Ms. Enf. Sandra R. S. Ferreira
 Consulta de Enfermagem para Pessoas com Hipertensão Arterial Sistêmica Ms. Enf. Sandra R. S. Ferreira O QUE É HIPERTENSÃO ARTERIAL? Condição clínica multifatorial caracterizada por níveis elevados e sustentados
Consulta de Enfermagem para Pessoas com Hipertensão Arterial Sistêmica Ms. Enf. Sandra R. S. Ferreira O QUE É HIPERTENSÃO ARTERIAL? Condição clínica multifatorial caracterizada por níveis elevados e sustentados
Cardiologia - Global Consolidado 1 / 9
 Cardiologia - Global Consolidado 1 / 9 Tabela 01 - Principais Antecedentes e Fatores de Risco para Doença Cardiovascular à Internação na Unidade Todos os Pacientes Egressos da Unidade Hipertensão Arterial
Cardiologia - Global Consolidado 1 / 9 Tabela 01 - Principais Antecedentes e Fatores de Risco para Doença Cardiovascular à Internação na Unidade Todos os Pacientes Egressos da Unidade Hipertensão Arterial
Cardiologia - Global Consolidado 1 / 9
 Cardiologia - Global Consolidado 1 / 9 Tabela 01 - Principais Antecedentes e Fatores de Risco para Doença Cardiovascular à Internação na Unidade Todos os Pacientes Egressos da Unidade Hipertensão Arterial
Cardiologia - Global Consolidado 1 / 9 Tabela 01 - Principais Antecedentes e Fatores de Risco para Doença Cardiovascular à Internação na Unidade Todos os Pacientes Egressos da Unidade Hipertensão Arterial
PREVENÇÃO DAS DOENÇAS CRÔNICAS NÃO TRANSMISSÍVEIS PREVENIR É PRECISO MANUAL DE ORIENTAÇÕES AOS SERVIDORES VIGIAS DA PREFEITURA DE MONTES CLAROS
 PREVENÇÃO DAS DOENÇAS MANUAL DE ORIENTAÇÕES AOS SERVIDORES CRÔNICAS NÃO TRANSMISSÍVEIS VIGIAS DA PREFEITURA DE MONTES CLAROS design ASCOM-PMMC PREVENIR É PRECISO DOENÇAS CRÔNICAS NÃO TRANSMISSÍVEIS No
PREVENÇÃO DAS DOENÇAS MANUAL DE ORIENTAÇÕES AOS SERVIDORES CRÔNICAS NÃO TRANSMISSÍVEIS VIGIAS DA PREFEITURA DE MONTES CLAROS design ASCOM-PMMC PREVENIR É PRECISO DOENÇAS CRÔNICAS NÃO TRANSMISSÍVEIS No
INSUFICIÊNCIA CARDÍACA CONGESTIVA (ICC)
 INSUFICIÊNCIA CARDÍACA CONGESTIVA (ICC) Categorias: - ICC aguda sem diagnóstico prévio - ICC crônica agudizada - ICC crônica refratária Apresentações clínicas: - Edema agudo de pulmão: rápido aumento da
INSUFICIÊNCIA CARDÍACA CONGESTIVA (ICC) Categorias: - ICC aguda sem diagnóstico prévio - ICC crônica agudizada - ICC crônica refratária Apresentações clínicas: - Edema agudo de pulmão: rápido aumento da
Imagem da Semana: Radiografia de tórax
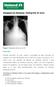 Imagem da Semana: Radiografia de tórax Figura: Radiografia de tórax em PA. Enunciado Paciente masculino, 30 anos, natural e procedente de Belo Horizonte, foi internado no Pronto Atendimento do HC-UFMG
Imagem da Semana: Radiografia de tórax Figura: Radiografia de tórax em PA. Enunciado Paciente masculino, 30 anos, natural e procedente de Belo Horizonte, foi internado no Pronto Atendimento do HC-UFMG
PRINCÍPIOS BÁSICOS DO ELETROCARDIOGRAMA
 UNIVERSIDADE COMUNITÁRIA da REGIÃO DE CHAPECÓ - UNOCHAPECÓ ÁREA DE CIÊNCIAS DA SAÚDE CURSO DE ENFERMAGEM PROFESSORA: TÂNIA MARIA ASCARI PRINCÍPIOS BÁSICOS DO ELETROCARDIOGRAMA O eletrocardiograma é o registro
UNIVERSIDADE COMUNITÁRIA da REGIÃO DE CHAPECÓ - UNOCHAPECÓ ÁREA DE CIÊNCIAS DA SAÚDE CURSO DE ENFERMAGEM PROFESSORA: TÂNIA MARIA ASCARI PRINCÍPIOS BÁSICOS DO ELETROCARDIOGRAMA O eletrocardiograma é o registro
Intervenção Coronária Percutânea de Salvamento, Facilitada e Tardia (> 12 horas), no Infarto Agudo do Miocárdio.
 Intervenção Coronária Percutânea de Salvamento, Facilitada e Tardia (> 12 horas), no Infarto Agudo do Miocárdio. Dr. Maurício de Rezende Barbosa Cordenador do Departamento de Hemodinâmica no Hospital Biocor
Intervenção Coronária Percutânea de Salvamento, Facilitada e Tardia (> 12 horas), no Infarto Agudo do Miocárdio. Dr. Maurício de Rezende Barbosa Cordenador do Departamento de Hemodinâmica no Hospital Biocor
fundação portuguesa de cardiologia Nº. 12 Dr. João Albuquerque e Castro REVISÃO CIENTÍFICA: [CIRURGIA VASCULAR DO CENTRO HOSPITALAR LISBOA CENTRAL]
![fundação portuguesa de cardiologia Nº. 12 Dr. João Albuquerque e Castro REVISÃO CIENTÍFICA: [CIRURGIA VASCULAR DO CENTRO HOSPITALAR LISBOA CENTRAL] fundação portuguesa de cardiologia Nº. 12 Dr. João Albuquerque e Castro REVISÃO CIENTÍFICA: [CIRURGIA VASCULAR DO CENTRO HOSPITALAR LISBOA CENTRAL]](/thumbs/33/16646676.jpg) fundação portuguesa de cardiologia TUDO O QUE DEVE SABER SOBRE ANEURISMAS DA AORTA ABDOMINAL Nº. 12 REVISÃO CIENTÍFICA: Dr. João Albuquerque e Castro [CIRURGIA VASCULAR DO CENTRO HOSPITALAR LISBOA CENTRAL]
fundação portuguesa de cardiologia TUDO O QUE DEVE SABER SOBRE ANEURISMAS DA AORTA ABDOMINAL Nº. 12 REVISÃO CIENTÍFICA: Dr. João Albuquerque e Castro [CIRURGIA VASCULAR DO CENTRO HOSPITALAR LISBOA CENTRAL]
Cardiologia Hemodinâmica
 1 Concurso Público 2011 Cardiologia Hemodinâmica Questão 1: Homem de 40 anos de idade, brasileiro (RJ), solteiro e comerciante, apresentou dor precordial intensa, acompanhada de palpitações e desencadeada
1 Concurso Público 2011 Cardiologia Hemodinâmica Questão 1: Homem de 40 anos de idade, brasileiro (RJ), solteiro e comerciante, apresentou dor precordial intensa, acompanhada de palpitações e desencadeada
Abordagem da reestenosee. Renato Sanchez Antonio
 Abordagem da reestenosee oclusões crônicas coronárias Renato Sanchez Antonio Estudos iniciais de seguimento clínico de pacientes com angina estável demonstraram que o percentual de mortalidade aumentou
Abordagem da reestenosee oclusões crônicas coronárias Renato Sanchez Antonio Estudos iniciais de seguimento clínico de pacientes com angina estável demonstraram que o percentual de mortalidade aumentou
Sobre o tromboembolismo venoso (TVE)
 Novo estudo mostra que a profilaxia estendida com Clexane (enoxaparina sódica injetável) por cinco semanas é mais efetiva que o esquema-padrão de 10 dias para a redução do risco de Tromboembolismo Venoso
Novo estudo mostra que a profilaxia estendida com Clexane (enoxaparina sódica injetável) por cinco semanas é mais efetiva que o esquema-padrão de 10 dias para a redução do risco de Tromboembolismo Venoso
Síndrome Coronariana Aguda
 Síndrome Coronariana Aguda CLASSIFICAÇÃO DA DOR TORÁCICA AGUDA. - Dor anginosa típica (tipo A) - Dor provavelmente anginosa (tipo B) - Dor provavelmente não anginosa (tipo C) - Dor não anginosa (tipo D):
Síndrome Coronariana Aguda CLASSIFICAÇÃO DA DOR TORÁCICA AGUDA. - Dor anginosa típica (tipo A) - Dor provavelmente anginosa (tipo B) - Dor provavelmente não anginosa (tipo C) - Dor não anginosa (tipo D):
 Pós-trombólise. O que fazer? Dr. Salomón Soriano Ordinola Rojas Hospital Beneficência Portuguesa São Paulo Universidade Estadual de Campinas - UNICAMP Fibrinolíticos menor tempo isquemia mioc aguda menor
Pós-trombólise. O que fazer? Dr. Salomón Soriano Ordinola Rojas Hospital Beneficência Portuguesa São Paulo Universidade Estadual de Campinas - UNICAMP Fibrinolíticos menor tempo isquemia mioc aguda menor
SIMPÓSIO DE ELETROCARDIOGRAMA
 SIMPÓSIO DE ELETROCARDIOGRAMA www.gerenciamentoetreinamento.com Treinamentos Corporativos Contato: XX 12 9190 0182 E mail: gomesdacosta@gerenciamentoetreinamento.com SIMPÓSIO DE ELETROCARDIOGRAMA Márcio
SIMPÓSIO DE ELETROCARDIOGRAMA www.gerenciamentoetreinamento.com Treinamentos Corporativos Contato: XX 12 9190 0182 E mail: gomesdacosta@gerenciamentoetreinamento.com SIMPÓSIO DE ELETROCARDIOGRAMA Márcio
PROTOCOLOS DE REABILITAÇÃO CARDÍACA FASE II
 PROTOCOLOS DE REABILITAÇÃO CARDÍACA FASE II III SIMPÓSIO DE FISIOTERAPIA EM CARDIOLOGIA 30 de Outubro a 02 de Novembro de 2004 DAIANA CRISTINE BÜNDCHEN INSTITUTO DE CARDIOLOGIA DE CRUZ ALTA-CT SERVIÇO
PROTOCOLOS DE REABILITAÇÃO CARDÍACA FASE II III SIMPÓSIO DE FISIOTERAPIA EM CARDIOLOGIA 30 de Outubro a 02 de Novembro de 2004 DAIANA CRISTINE BÜNDCHEN INSTITUTO DE CARDIOLOGIA DE CRUZ ALTA-CT SERVIÇO
ALTERAÇÕES A INCLUIR NAS SECÇÕES RELEVANTES DO RESUMO DAS CARACTERÍSTICAS DOS MEDICAMENTOS QUE CONTENHAM NIMESULIDA (FORMULAÇÕES SISTÉMICAS)
 ANEXO III 58 ALTERAÇÕES A INCLUIR NAS SECÇÕES RELEVANTES DO RESUMO DAS CARACTERÍSTICAS DOS MEDICAMENTOS QUE CONTENHAM NIMESULIDA (FORMULAÇÕES SISTÉMICAS) Adições aparecem em itálico e sublinhado; rasuras
ANEXO III 58 ALTERAÇÕES A INCLUIR NAS SECÇÕES RELEVANTES DO RESUMO DAS CARACTERÍSTICAS DOS MEDICAMENTOS QUE CONTENHAM NIMESULIDA (FORMULAÇÕES SISTÉMICAS) Adições aparecem em itálico e sublinhado; rasuras
Distúrbios do Coração e dos Vasos Sangüíneos Capítulo14 - Biologia do Coração e dos Vasos Sangüíneos (Manual Merck)
 Texto de apoio ao curso de Especialização Atividade física adaptada e saúde Prof. Dr. Luzimar Teixeira Distúrbios do Coração e dos Vasos Sangüíneos Capítulo14 - Biologia do Coração e dos Vasos Sangüíneos
Texto de apoio ao curso de Especialização Atividade física adaptada e saúde Prof. Dr. Luzimar Teixeira Distúrbios do Coração e dos Vasos Sangüíneos Capítulo14 - Biologia do Coração e dos Vasos Sangüíneos
TOMOGRAFIA E RESSONÂNCIA CARDIOVASCULAR. Renato Sanchez Antonio Santa Casa RP
 TOMOGRAFIA E RESSONÂNCIA CARDIOVASCULAR Renato Sanchez Antonio Santa Casa RP Tomografia Técnica baseada em radiografia com uso colimadores para restringir feixes Realizada na mesma fase do ciclo cardíaco
TOMOGRAFIA E RESSONÂNCIA CARDIOVASCULAR Renato Sanchez Antonio Santa Casa RP Tomografia Técnica baseada em radiografia com uso colimadores para restringir feixes Realizada na mesma fase do ciclo cardíaco
TES TE T S E ER GOMÉTRIC GOMÉTRIC (Te ( ste de esforço ç )
 TESTE ERGOMÉTRICO (Teste de esforço) Definição - um dos exames mais importantes de diagnóstico, avaliação clínica e prognóstico dos pacientes com doença arterial coronariana (DAC). - método rápido, barato,
TESTE ERGOMÉTRICO (Teste de esforço) Definição - um dos exames mais importantes de diagnóstico, avaliação clínica e prognóstico dos pacientes com doença arterial coronariana (DAC). - método rápido, barato,
Diretrizes. Brasileiras de Fibrilação Atrial (2009) Editor Leandro Ioschpe Zimerman
 Diretrizes Brasileiras de Fibrilação Atrial (2009) Editor Leandro Ioschpe Zimerman Co-Editores Guilherme Fenelon, Martino Martinelli Filho Coordenadores Cesar Grupi, Jacob Atié Participantes Adalberto
Diretrizes Brasileiras de Fibrilação Atrial (2009) Editor Leandro Ioschpe Zimerman Co-Editores Guilherme Fenelon, Martino Martinelli Filho Coordenadores Cesar Grupi, Jacob Atié Participantes Adalberto
INTERVENÇÃO FISIOTERAPÊUTICA CARDIOVASCULAR NO PÓS- OPERATÓRIO DE REVASCULARIZAÇÃO DO MIOCÁRDIO
 INTERVENÇÃO FISIOTERAPÊUTICA CARDIOVASCULAR NO PÓS- OPERATÓRIO DE REVASCULARIZAÇÃO DO MIOCÁRDIO Michael Jaickson de Jesus Chaves* NOVAFAPI Gilderlene Alves Fernandes** NOVAFAPI INTRODUÇÃO O coração é um
INTERVENÇÃO FISIOTERAPÊUTICA CARDIOVASCULAR NO PÓS- OPERATÓRIO DE REVASCULARIZAÇÃO DO MIOCÁRDIO Michael Jaickson de Jesus Chaves* NOVAFAPI Gilderlene Alves Fernandes** NOVAFAPI INTRODUÇÃO O coração é um
SEGUIMENTO DO DOENTE CORONÁRIO APÓS A ALTA HOSPITALAR. Uma viagem a quatro mãos
 SEGUIMENTO DO DOENTE CORONÁRIO APÓS A ALTA HOSPITALAR Uma viagem a quatro mãos Doença coronária Uma das principais causas de morte no mundo ocidental Responsável por 1 em cada 6 mortes nos E.U.A. 1 evento
SEGUIMENTO DO DOENTE CORONÁRIO APÓS A ALTA HOSPITALAR Uma viagem a quatro mãos Doença coronária Uma das principais causas de morte no mundo ocidental Responsável por 1 em cada 6 mortes nos E.U.A. 1 evento
Protocolo de Choque no Pósoperatório. Cardíaca
 Protocolo de Choque no Pósoperatório de Cirurgia Cardíaca Acadêmico Lucas K. Krum Prof. Dr. Mário Augusto Cray da Costa Choque no pós operatório da CC Função miocárdica declina nas 6 a 8 horas iniciais
Protocolo de Choque no Pósoperatório de Cirurgia Cardíaca Acadêmico Lucas K. Krum Prof. Dr. Mário Augusto Cray da Costa Choque no pós operatório da CC Função miocárdica declina nas 6 a 8 horas iniciais
2. HIPERTENSÃO ARTERIAL
 TESTE ERGOMETRICO O teste ergométrico serve para a avaliação ampla do funcionamento cardiovascular, quando submetido a esforço físico gradualmente crescente, em esteira rolante. São observados os sintomas,
TESTE ERGOMETRICO O teste ergométrico serve para a avaliação ampla do funcionamento cardiovascular, quando submetido a esforço físico gradualmente crescente, em esteira rolante. São observados os sintomas,
PROVA DE CONHECIMENTOS ESPECÍFICOS MÉDICO ANGIOLOGISTA
 12 PROVA DE CONHECIMENTOS ESPECÍFICOS MÉDICO ANGIOLOGISTA QUESTÃO 21 Um paciente de 75 anos, ex-garçom, tem há três anos o diagnóstico já confirmado de síndrome isquêmica crônica dos membros inferiores.
12 PROVA DE CONHECIMENTOS ESPECÍFICOS MÉDICO ANGIOLOGISTA QUESTÃO 21 Um paciente de 75 anos, ex-garçom, tem há três anos o diagnóstico já confirmado de síndrome isquêmica crônica dos membros inferiores.
Drogas Utilizadas em Terapia Intensiva. Prof. Fernando Ramos Gonçalves -Msc
 Drogas Utilizadas em Terapia Intensiva Prof. Fernando Ramos Gonçalves -Msc Tipos de Drogas Utilizadas em UTI Drogas Vasoativas; Sedação e Analgesia: Antibióticos; Medicamentos especiais: Imunoglobulinas,
Drogas Utilizadas em Terapia Intensiva Prof. Fernando Ramos Gonçalves -Msc Tipos de Drogas Utilizadas em UTI Drogas Vasoativas; Sedação e Analgesia: Antibióticos; Medicamentos especiais: Imunoglobulinas,
Uso de antiagregantes plaquetários e antitrombóticos em pacientes adultos com dengue Protocolo
 INSTITUTO NACIONAL DE CARDIOLOGIA DE LARANJEIRAS / NÚCLEO DE BIOESTATÍSTICA E BIOINFORMÁTICA Uso de antiagregantes plaquetários e antitrombóticos em pacientes adultos com dengue Protocolo Bernardo Rangel
INSTITUTO NACIONAL DE CARDIOLOGIA DE LARANJEIRAS / NÚCLEO DE BIOESTATÍSTICA E BIOINFORMÁTICA Uso de antiagregantes plaquetários e antitrombóticos em pacientes adultos com dengue Protocolo Bernardo Rangel
Novas diretrizes para pacientes ambulatoriais HAS e Dislipidemia
 Novas diretrizes para pacientes ambulatoriais HAS e Dislipidemia Dra. Carla Romagnolli JNC 8 Revisão das evidências Ensaios clínicos randomizados controlados; Pacientes hipertensos com > 18 anos de idade;
Novas diretrizes para pacientes ambulatoriais HAS e Dislipidemia Dra. Carla Romagnolli JNC 8 Revisão das evidências Ensaios clínicos randomizados controlados; Pacientes hipertensos com > 18 anos de idade;
INTRODUÇÃO. Diabetes & você
 INTRODUÇÃO Diabetes & você Uma das coisas mais importantes na vida de uma pessoa com diabetes é a educação sobre a doença. Conhecer e saber lidar diariamente com o diabetes é fundamental para levar uma
INTRODUÇÃO Diabetes & você Uma das coisas mais importantes na vida de uma pessoa com diabetes é a educação sobre a doença. Conhecer e saber lidar diariamente com o diabetes é fundamental para levar uma
INCIDÊNCIA DE TROMBOEMBOLISMO VENOSO NO PÓS-OPERATÓRIO DE PACIENTES SUBMETIDOS À CIRURGIA ORTOPÉDICA DE QUADRIL E JOELHO EM UM HOSPITAL DE GOIÂNIA.
 INCIDÊNCIA DE TROMBOEMBOLISMO VENOSO NO PÓS-OPERATÓRIO DE PACIENTES SUBMETIDOS À CIRURGIA ORTOPÉDICA DE QUADRIL E JOELHO EM UM HOSPITAL DE GOIÂNIA. ASSIS, Thaís Rocha¹; SILVA, Mara Nunes da²; SANDOVAL,
INCIDÊNCIA DE TROMBOEMBOLISMO VENOSO NO PÓS-OPERATÓRIO DE PACIENTES SUBMETIDOS À CIRURGIA ORTOPÉDICA DE QUADRIL E JOELHO EM UM HOSPITAL DE GOIÂNIA. ASSIS, Thaís Rocha¹; SILVA, Mara Nunes da²; SANDOVAL,
CHECKLIST PROTOCOLO GERENCIADO IAM COM SUPRA ST
 Nome do paciente: Atendimento: Idade: Sexo: ( ) M ( ) F Peso: Altura: Chegada ao hospital: / / Hora: ALERGIAS: Início da dor anginosa Data: Hora: Marcar o que se aplica: ESCORE TIMI PARA IAM COM SST HISTÓRIA
Nome do paciente: Atendimento: Idade: Sexo: ( ) M ( ) F Peso: Altura: Chegada ao hospital: / / Hora: ALERGIAS: Início da dor anginosa Data: Hora: Marcar o que se aplica: ESCORE TIMI PARA IAM COM SST HISTÓRIA
Data: 07/04/2014 NTRR 67/2014. Medicamento x Material Procedimento Cobertura
 NTRR 67/2014 Solicitante: Juiz Alex Matoso Silva Município de Itaúna - MG Número do processo: 0338.14.003128-1 Data: 07/04/2014 Medicamento x Material Procedimento Cobertura TEMA: Pegvisomanto para acromegalia
NTRR 67/2014 Solicitante: Juiz Alex Matoso Silva Município de Itaúna - MG Número do processo: 0338.14.003128-1 Data: 07/04/2014 Medicamento x Material Procedimento Cobertura TEMA: Pegvisomanto para acromegalia
DOBEVEN. dobesilato de cálcio. APRESENTAÇÕES Cápsula gelatinosa dura contendo 500 mg de dobesilato de cálcio: Caixas com 5 e 30 cápsulas.
 DOBEVEN dobesilato de cálcio APSEN FORMA FARMACÊUTICA Cápsula gelatinosa dura APRESENTAÇÕES Cápsula gelatinosa dura contendo 500 mg de dobesilato de cálcio: Caixas com 5 e 30 cápsulas. USO ORAL USO ADULTO
DOBEVEN dobesilato de cálcio APSEN FORMA FARMACÊUTICA Cápsula gelatinosa dura APRESENTAÇÕES Cápsula gelatinosa dura contendo 500 mg de dobesilato de cálcio: Caixas com 5 e 30 cápsulas. USO ORAL USO ADULTO
PROVA ESPECÍFICA Cargo 51
 11 PROVA ESPECÍFICA Cargo 51 QUESTÃO 26 A heparina administrada por via endovenosa necessita de um co-fator para interferir no mecanismo da coagulação. Identifique-o: a) antitrombina III. b) plaquetário
11 PROVA ESPECÍFICA Cargo 51 QUESTÃO 26 A heparina administrada por via endovenosa necessita de um co-fator para interferir no mecanismo da coagulação. Identifique-o: a) antitrombina III. b) plaquetário
XXII CONGRESSO NACIONAL DO DEPARTAMENTO DE ERGOMETRIA, EXERCÍCIO, REABILITAÇÃO CARDIOVASCULAR, CARDIOLOGIA NUCLEAR E CARDIOLOGIA DO ESPORTE.
 PROGRAMAÇÃO CIENTÍFICA QUINTA-FEIRA 29 DE OUTUBRO DE 2015 CREDENCIAMENTO 07:30H MENSAGEM DA COMISSÃO ORGANIZADORA CURSO INTERATIVO E CONJUGADO DE ERGOMETRIA E TESTE CARDIOPULMONAR DE EXERCÍCIO. CURSO INTERATIVO
PROGRAMAÇÃO CIENTÍFICA QUINTA-FEIRA 29 DE OUTUBRO DE 2015 CREDENCIAMENTO 07:30H MENSAGEM DA COMISSÃO ORGANIZADORA CURSO INTERATIVO E CONJUGADO DE ERGOMETRIA E TESTE CARDIOPULMONAR DE EXERCÍCIO. CURSO INTERATIVO
Projeto de Resolução n.º 238/XIII/1.ª. Recomenda ao Governo que implemente medidas de prevenção e combate à Diabetes e à Hiperglicemia Intermédia.
 Projeto de Resolução n.º 238/XIII/1.ª Recomenda ao Governo que implemente medidas de prevenção e combate à Diabetes e à Hiperglicemia Intermédia. O aumento da esperança de vida, conseguido através do desenvolvimento,
Projeto de Resolução n.º 238/XIII/1.ª Recomenda ao Governo que implemente medidas de prevenção e combate à Diabetes e à Hiperglicemia Intermédia. O aumento da esperança de vida, conseguido através do desenvolvimento,
Prevenção Cardio vascular. Dra Patricia Rueda Cardiologista e Arritmologista
 Prevenção Cardio vascular Dra Patricia Rueda Cardiologista e Arritmologista Principal causa de morte em todo o mundo Considerada uma EPIDEMIA pela OMS em 2009 Alta mortalidade Alta morbidade = Muitas
Prevenção Cardio vascular Dra Patricia Rueda Cardiologista e Arritmologista Principal causa de morte em todo o mundo Considerada uma EPIDEMIA pela OMS em 2009 Alta mortalidade Alta morbidade = Muitas
Apnéia do Sono e Ronco Guia Rápido
 Homehealth provider Apnéia do Sono e Ronco Guia Rápido Ronco: atrás do barulho, um problema de saúde mais sério www.airliquide.com.br O que é Apnéia do Sono? Apnéia do sono é uma síndrome que pode levar
Homehealth provider Apnéia do Sono e Ronco Guia Rápido Ronco: atrás do barulho, um problema de saúde mais sério www.airliquide.com.br O que é Apnéia do Sono? Apnéia do sono é uma síndrome que pode levar
ESCOLHA DO REGIME ANTIPLAQUETÁRIO NAS SÍNDROMES CORONÁRIAS AGUDAS
 CURSO ANUAL DE REVISÃO EM HEMODINAMICA E CARDIOLOGIA INTERVENCIONISTA SBHCI - 23/10/2014 : SÃO PAULO ESCOLHA DO REGIME ANTIPLAQUETÁRIO NAS SÍNDROMES CORONÁRIAS AGUDAS Marinella Patrizia Centemero Serviço
CURSO ANUAL DE REVISÃO EM HEMODINAMICA E CARDIOLOGIA INTERVENCIONISTA SBHCI - 23/10/2014 : SÃO PAULO ESCOLHA DO REGIME ANTIPLAQUETÁRIO NAS SÍNDROMES CORONÁRIAS AGUDAS Marinella Patrizia Centemero Serviço
FORMAS FARMACÊUTICAS E APRESENTAÇÕES - ALDACTONE
 ALDACTONE Espironolactona FORMAS FARMACÊUTICAS E APRESENTAÇÕES - ALDACTONE Comprimidos de 25 mg - caixas contendo 20 unidades. Comprimidos de 100 mg - caixas contendo 16 unidades. USO PEDIÁTRICO E ADULTO
ALDACTONE Espironolactona FORMAS FARMACÊUTICAS E APRESENTAÇÕES - ALDACTONE Comprimidos de 25 mg - caixas contendo 20 unidades. Comprimidos de 100 mg - caixas contendo 16 unidades. USO PEDIÁTRICO E ADULTO
Biologia. Sistema circulatório
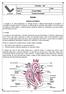 Aluno (a): Série: 3ª Turma: TUTORIAL 10R Ensino Médio Equipe de Biologia Data: Biologia Sistema circulatório O coração e os vasos sanguíneos e o sangue formam o sistema cardiovascular ou circulatório.
Aluno (a): Série: 3ª Turma: TUTORIAL 10R Ensino Médio Equipe de Biologia Data: Biologia Sistema circulatório O coração e os vasos sanguíneos e o sangue formam o sistema cardiovascular ou circulatório.
DOBEVEN. Apsen Farmacêutica S.A. Cápsula gelatinosa dura 500 mg
 DOBEVEN Apsen Farmacêutica S.A. Cápsula gelatinosa dura 500 mg DOBEVEN dobesilato de cálcio APSEN FORMA FARMACÊUTICA Cápsula gelatinosa dura APRESENTAÇÕES Cápsula gelatinosa dura contendo 500 mg de dobesilato
DOBEVEN Apsen Farmacêutica S.A. Cápsula gelatinosa dura 500 mg DOBEVEN dobesilato de cálcio APSEN FORMA FARMACÊUTICA Cápsula gelatinosa dura APRESENTAÇÕES Cápsula gelatinosa dura contendo 500 mg de dobesilato
IDENTIFICAÇÃO DO MEDICAMENTO. BenicarAnlo olmesartana medoxomila anlodipino
 IDENTIFICAÇÃO DO MEDICAMENTO BenicarAnlo olmesartana medoxomila anlodipino APRESENTAÇÕES BenicarAnlo é apresentado em embalagens com 7 comprimidos revestidos de olmesartana medoxomila e anlodipino (como
IDENTIFICAÇÃO DO MEDICAMENTO BenicarAnlo olmesartana medoxomila anlodipino APRESENTAÇÕES BenicarAnlo é apresentado em embalagens com 7 comprimidos revestidos de olmesartana medoxomila e anlodipino (como
Reabilitação Cardíaca A reabil
 Reabilitação Cardíaca Reabilitação Cardíaca A reabilitação cardiovascular (RCV) pode ser conceituada como um ramo de atuação da cardiologia que, implementada por equipe de trabalho multiprofissional, permite
Reabilitação Cardíaca Reabilitação Cardíaca A reabilitação cardiovascular (RCV) pode ser conceituada como um ramo de atuação da cardiologia que, implementada por equipe de trabalho multiprofissional, permite
INSTITUTO LATINO AMERICANO DE SEPSE CAMPANHA DE SOBREVIVÊNCIA A SEPSE PROTOCOLO CLÍNICO. Atendimento ao paciente com sepse grave/choque séptico
 CAMPANHA DE SOBREVIVÊNCIA A SEPSE PROTOCOLO CLÍNICO Atendimento ao paciente com sepse grave/choque séptico 1. Importância do protocolo Elevada prevalência Elevada taxa de morbidade Elevada taxa de mortalidade
CAMPANHA DE SOBREVIVÊNCIA A SEPSE PROTOCOLO CLÍNICO Atendimento ao paciente com sepse grave/choque séptico 1. Importância do protocolo Elevada prevalência Elevada taxa de morbidade Elevada taxa de mortalidade
azul NOVEMBRO azul Saúde também é coisa de homem. Doenças Cardiovasculares (DCV)
 Doenças Cardiovasculares (DCV) O que são as Doenças Cardiovasculares? De um modo geral, são o conjunto de doenças que afetam o aparelho cardiovascular, designadamente o coração e os vasos sanguíneos. Quais
Doenças Cardiovasculares (DCV) O que são as Doenças Cardiovasculares? De um modo geral, são o conjunto de doenças que afetam o aparelho cardiovascular, designadamente o coração e os vasos sanguíneos. Quais
Carne suína e dietas saudáveis para o coração. Semíramis Martins Álvares Domene Prof a. Titular Fac. Nutrição PUC-Campinas
 Carne suína e dietas saudáveis para o coração Semíramis Martins Álvares Domene Prof a. Titular Fac. Nutrição PUC-Campinas As doenças cardiovasculares representam uma preocupação crescente para os profissionais
Carne suína e dietas saudáveis para o coração Semíramis Martins Álvares Domene Prof a. Titular Fac. Nutrição PUC-Campinas As doenças cardiovasculares representam uma preocupação crescente para os profissionais
Atendimento do Acidente Vascular Cerebral Agudo. Emergência HNSC
 Atendimento do Acidente Vascular Cerebral Agudo Emergência HNSC SINAIS DE ALERTA PARA O AVC Perda súbita de força ou sensibilidade de um lado do corpo face, braços ou pernas Dificuldade súbita de falar
Atendimento do Acidente Vascular Cerebral Agudo Emergência HNSC SINAIS DE ALERTA PARA O AVC Perda súbita de força ou sensibilidade de um lado do corpo face, braços ou pernas Dificuldade súbita de falar
Angina Instável-IAM sem supra de ST
 Angina Instável-IAM sem supra de ST Dor precordial típica com quadro clínico compatível com SCA Faça ECG 1 com 12 derivações em até 10 min da admissão na Sala de Emergência Colha enzimas cardíacas e serie
Angina Instável-IAM sem supra de ST Dor precordial típica com quadro clínico compatível com SCA Faça ECG 1 com 12 derivações em até 10 min da admissão na Sala de Emergência Colha enzimas cardíacas e serie
Ethamolin. oleato de monoetanolamina FORMA FARMACÊUTICA E APRESENTAÇÃO:
 Ethamolin oleato de monoetanolamina FORMA FARMACÊUTICA E APRESENTAÇÃO: ETHAMOLIN consiste em uma solução aquosa de oleato de monoetanolamina a 5% para uso injetável apresentado em caixas contendo 6 ampolas
Ethamolin oleato de monoetanolamina FORMA FARMACÊUTICA E APRESENTAÇÃO: ETHAMOLIN consiste em uma solução aquosa de oleato de monoetanolamina a 5% para uso injetável apresentado em caixas contendo 6 ampolas
A situação do câncer no Brasil 1
 A situação do câncer no Brasil 1 Fisiopatologia do câncer 23 Introdução O câncer é responsável por cerca de 13% de todas as causas de óbito no mundo: mais de 7 milhões de pessoas morrem anualmente da
A situação do câncer no Brasil 1 Fisiopatologia do câncer 23 Introdução O câncer é responsável por cerca de 13% de todas as causas de óbito no mundo: mais de 7 milhões de pessoas morrem anualmente da
TROMBOSE VENOSA PROFUNDA (TVP)
 TROMBOSE VENOSA PROFUNDA (TVP) José de Arimatea Barreto Os fenômenos tromboembólicos incidem em 0,2% a 1% durante o ciclo gravídico-puerperal. Metade das tromboses venosas é identificada antes do parto
TROMBOSE VENOSA PROFUNDA (TVP) José de Arimatea Barreto Os fenômenos tromboembólicos incidem em 0,2% a 1% durante o ciclo gravídico-puerperal. Metade das tromboses venosas é identificada antes do parto
Diretrizes. Editor José Carlos Nicolau. Editores Associados Ari Timerman, Leopoldo Soares Piegas, José Antonio Marin-Neto
 Diretrizes da Sociedade Brasileira de Cardiologia sobre Angina Instável e Infarto Agudo do Miocárdio sem Supradesnível do Segmento ST (II Edição, 2007) Editor José Carlos Nicolau Editores Associados Ari
Diretrizes da Sociedade Brasileira de Cardiologia sobre Angina Instável e Infarto Agudo do Miocárdio sem Supradesnível do Segmento ST (II Edição, 2007) Editor José Carlos Nicolau Editores Associados Ari
Sistema Circulatório
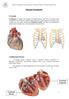 Sistema Circulatório O coração Localização: O coração está situado na cavidade torácica, entre a 2ª e 5ª costelas, entre os pulmões, com 2/3 para a esquerda, ápice para baixo e para esquerda e base para
Sistema Circulatório O coração Localização: O coração está situado na cavidade torácica, entre a 2ª e 5ª costelas, entre os pulmões, com 2/3 para a esquerda, ápice para baixo e para esquerda e base para
Drenol hidroclorotiazida. Drenol 50 mg em embalagem contendo 30 comprimidos. Cada comprimido de Drenol contém 50 mg de hidroclorotiazida.
 Drenol hidroclorotiazida PARTE I IDENTIFICAÇÃO DO PRODUTO Nome: Drenol Nome genérico: hidroclorotiazida Forma farmacêutica e apresentações: Drenol 50 mg em embalagem contendo 30 comprimidos. USO ADULTO
Drenol hidroclorotiazida PARTE I IDENTIFICAÇÃO DO PRODUTO Nome: Drenol Nome genérico: hidroclorotiazida Forma farmacêutica e apresentações: Drenol 50 mg em embalagem contendo 30 comprimidos. USO ADULTO
Sistema AngelMed Guardian para o Monitoramento Ambulatorial de Isquemia do Miocárdio
 Ministério da Saúde Secretaria de Ciência, Tecnologia e Insumos Estratégicos Departamento de Gestão e Incorporação de Tecnologias em Saúde Sistema AngelMed Guardian para o Monitoramento Ambulatorial de
Ministério da Saúde Secretaria de Ciência, Tecnologia e Insumos Estratégicos Departamento de Gestão e Incorporação de Tecnologias em Saúde Sistema AngelMed Guardian para o Monitoramento Ambulatorial de
EXAME 2014 RESIDÊNCIA COM PRÉ-REQUISITO: CARDIOLOGIA
 EXAME 2014 Instruções Leia atentamente e cumpra rigorosamente as instruções que seguem, pois elas são parte integrante das provas e das normas que regem o Exame AMRIGS e ACM. 1. Atente-se a todos os avisos
EXAME 2014 Instruções Leia atentamente e cumpra rigorosamente as instruções que seguem, pois elas são parte integrante das provas e das normas que regem o Exame AMRIGS e ACM. 1. Atente-se a todos os avisos
Em que situações se deve realizar um eco- doppler arterial dos membros inferiores.
 O que é um eco- doppler? O eco- doppler, ultrassonografia vascular ou triplex- scan é um método de imagem que se baseia na emissão e reflecção de de ondas de som (ultra- sons). Através deste exame é possível
O que é um eco- doppler? O eco- doppler, ultrassonografia vascular ou triplex- scan é um método de imagem que se baseia na emissão e reflecção de de ondas de som (ultra- sons). Através deste exame é possível
BULA PACIENTE AMINOLEX HALEX ISTAR
 BULA PACIENTE AMINOLEX HALEX ISTAR SOLUÇÃO INJETÁVEL 24 mg/ml Aminolex IDENTIFICAÇÃO DO MEDICAMENTO Aminolex FORMA FARMACÊUTICA E APRESENTAÇÕES Solução injetável 24mg/ml. Ampola de vidro de 10 ml Solução
BULA PACIENTE AMINOLEX HALEX ISTAR SOLUÇÃO INJETÁVEL 24 mg/ml Aminolex IDENTIFICAÇÃO DO MEDICAMENTO Aminolex FORMA FARMACÊUTICA E APRESENTAÇÕES Solução injetável 24mg/ml. Ampola de vidro de 10 ml Solução
HOSPITAL UNIVERSITÁRIO PROF. EDGARD SANTOS- UFBA - HUPES
 DADOS DO PROJETO DE PESQUISA Pesquisador: PARECER CONSUBSTANCIADO DO CEP Título da Pesquisa: IMPACTO DE EXERCÍCIOS BASEADOS NO PILATES SOLO VERSUS EXERCÍCIO AERÓBICO NA DOENÇA HEPÁTICA GORDUROSA NÃO ALCOÓLICA,
DADOS DO PROJETO DE PESQUISA Pesquisador: PARECER CONSUBSTANCIADO DO CEP Título da Pesquisa: IMPACTO DE EXERCÍCIOS BASEADOS NO PILATES SOLO VERSUS EXERCÍCIO AERÓBICO NA DOENÇA HEPÁTICA GORDUROSA NÃO ALCOÓLICA,
DOENÇA ARTERIAL PERIFÉRICA (DAP) Prof. Abdo Farret Neto
 DOENÇA ARTERIAL PERIFÉRICA (DAP) Prof. Abdo Farret Neto DOENÇA ARTERIAL PERIFÉRICA (DAP) OBJETIVOS DO APRENDIZADO SOBRE DAP 1. Aprender a DIANOSTICAR a doença 2. Identificar e tratar adequadamente os FATORES
DOENÇA ARTERIAL PERIFÉRICA (DAP) Prof. Abdo Farret Neto DOENÇA ARTERIAL PERIFÉRICA (DAP) OBJETIVOS DO APRENDIZADO SOBRE DAP 1. Aprender a DIANOSTICAR a doença 2. Identificar e tratar adequadamente os FATORES
Tipo de PCR Fibrilação Ventricular Desfibrilação Princípios da Desfibrilação Precoce Tipos de Desfibrilador
 Qual a importância do Desfibrilador Externo Automático (DEA) em praias e balneários e especialmente em casos de afogamento? (versão datada de 24/03/2013) Aprovado pela Diretoria da Sociedade Brasileira
Qual a importância do Desfibrilador Externo Automático (DEA) em praias e balneários e especialmente em casos de afogamento? (versão datada de 24/03/2013) Aprovado pela Diretoria da Sociedade Brasileira
O USO DE MEDICAÇÃO ANTI-HIPERTENSIVA NA GESTAÇÃO
 O USO DE MEDICAÇÃO ANTI-HIPERTENSIVA NA GESTAÇÃO LUSTOSA, L. S 1 ; MOREIRA, A. S 2 ; ABRANTES, M 3 ; FALCÃO, K. P. M 4 1 Bacharelando em Fisioterapia, Universidade Federal da Paraíba, João Pessoa, PB,
O USO DE MEDICAÇÃO ANTI-HIPERTENSIVA NA GESTAÇÃO LUSTOSA, L. S 1 ; MOREIRA, A. S 2 ; ABRANTES, M 3 ; FALCÃO, K. P. M 4 1 Bacharelando em Fisioterapia, Universidade Federal da Paraíba, João Pessoa, PB,
Arritmias Cardíacas Classificação e Tratamento Emergencial. Classificação das Arritmias (Segundo a Freqüência Cardíaca Associada)
 Arritmias Cardíacas Classificação e Tratamento Emergencial Prof. Dr. Luiz F. Junqueira Jr. Universidade de Brasília Departamento de Clínica Médica - Laboratório Cardiovascular Hospital Universitário de
Arritmias Cardíacas Classificação e Tratamento Emergencial Prof. Dr. Luiz F. Junqueira Jr. Universidade de Brasília Departamento de Clínica Médica - Laboratório Cardiovascular Hospital Universitário de
AVALIAÇÃO PERIOPERATÓRIA Cirurgia Não Cardíaca. Nome do paciente: Registro: Cirurgia a ser realizada: Data da avaliação: / / Sugestões: Sugestões:
 AVALIAÇÃO PERIOPERATÓRIA Cirurgia Não Cardíaca Nome do paciente: Registro: Cirurgia a ser realizada: Data da avaliação: / / Risco intrínseco da cirurgia: ( ) Baixo ( ) Intermediário ( ) Alto Risco cardiológico:
AVALIAÇÃO PERIOPERATÓRIA Cirurgia Não Cardíaca Nome do paciente: Registro: Cirurgia a ser realizada: Data da avaliação: / / Risco intrínseco da cirurgia: ( ) Baixo ( ) Intermediário ( ) Alto Risco cardiológico:
CENTRO DE APOIO OPERACIONAL DE DEFESA DA SAÚDE CESAU ORIENTAÇÃO TÉCNICA N.º 064 /2015 - CESAU
 ORIENTAÇÃO TÉCNICA N.º 064 /2015 - CESAU Salvador, 13 de abril de 2015 OBJETO: Parecer. - Centro de Apoio Operacional de Defesa da Saúde- CESAU REFERÊNCIA: 3 a promotoria de Justiça de Dias D'Àvila / Dispensação
ORIENTAÇÃO TÉCNICA N.º 064 /2015 - CESAU Salvador, 13 de abril de 2015 OBJETO: Parecer. - Centro de Apoio Operacional de Defesa da Saúde- CESAU REFERÊNCIA: 3 a promotoria de Justiça de Dias D'Àvila / Dispensação
DOBEVEN. dobesilato de cálcio. APRESENTAÇÕES Cápsula gelatinosa dura contendo 500 mg de dobesilato de cálcio: Caixas com 5 e 30 cápsulas.
 DOBEVEN dobesilato de cálcio APRESENTAÇÕES Cápsula gelatinosa dura contendo 500 mg de dobesilato de cálcio: Caixas com 5 e 30 cápsulas. USO ORAL USO ADULTO COMPOSIÇÃO Cada cápsula gelatinosa dura contém:
DOBEVEN dobesilato de cálcio APRESENTAÇÕES Cápsula gelatinosa dura contendo 500 mg de dobesilato de cálcio: Caixas com 5 e 30 cápsulas. USO ORAL USO ADULTO COMPOSIÇÃO Cada cápsula gelatinosa dura contém:
ANADOR PRT paracetamol 750 mg. Forma farmacêutica e apresentação Comprimidos 750 mg: embalagem com 20 e 256 comprimidos.
 ANADOR PRT paracetamol 750 mg Antitérmico e analgésico Forma farmacêutica e apresentação Comprimidos 750 mg: embalagem com 20 e 256 comprimidos. Outra forma farmacêutica e apresentação Solução oral: frasco
ANADOR PRT paracetamol 750 mg Antitérmico e analgésico Forma farmacêutica e apresentação Comprimidos 750 mg: embalagem com 20 e 256 comprimidos. Outra forma farmacêutica e apresentação Solução oral: frasco
Copyright Proibida Reprodução. Prof. Éder Clementino dos Santos
 NOÇÕES DE OHSAS 18001:2007 CONCEITOS ELEMENTARES SISTEMA DE GESTÃO DE SSO OHSAS 18001:2007? FERRAMENTA ELEMENTAR CICLO DE PDCA (OHSAS 18001:2007) 4.6 ANÁLISE CRÍTICA 4.3 PLANEJAMENTO A P C D 4.5 VERIFICAÇÃO
NOÇÕES DE OHSAS 18001:2007 CONCEITOS ELEMENTARES SISTEMA DE GESTÃO DE SSO OHSAS 18001:2007? FERRAMENTA ELEMENTAR CICLO DE PDCA (OHSAS 18001:2007) 4.6 ANÁLISE CRÍTICA 4.3 PLANEJAMENTO A P C D 4.5 VERIFICAÇÃO
Anexo III. Alterações a incluir nas secções relevantes do Resumo das Características do Medicamento e do Folheto Informativo
 Anexo III Alterações a incluir nas secções relevantes do Resumo das Características do Medicamento e do Folheto Informativo Nota: Este Resumo das Características do Medicamento, rotulagem e folheto informativo
Anexo III Alterações a incluir nas secções relevantes do Resumo das Características do Medicamento e do Folheto Informativo Nota: Este Resumo das Características do Medicamento, rotulagem e folheto informativo
( ) A concentração intracelular de íons cálcio é o grande determinante da força de contração da musculatura cardíaca.
 Grupo de Fisiologia Geral da Universidade de Caxias do Sul Exercícios: Fisiologia do Sistema Cardiovascular (parte III) 1. Leia as afirmativas abaixo e julgue-as verdadeiras (V) ou falsas (F): ( ) A concentração
Grupo de Fisiologia Geral da Universidade de Caxias do Sul Exercícios: Fisiologia do Sistema Cardiovascular (parte III) 1. Leia as afirmativas abaixo e julgue-as verdadeiras (V) ou falsas (F): ( ) A concentração
DOENTE DE RISCO EM CIRURGIA ORAL
 DOENTE DE RISCO EM CIRURGIA ORAL I AVALIAÇÃO PRÉVIA DO DOENTE Uma boa metodologia para avaliação de um doente candidato a cirurgia oral é tentar enquadrá-lo na classificação da American Society of Anesthesiologists
DOENTE DE RISCO EM CIRURGIA ORAL I AVALIAÇÃO PRÉVIA DO DOENTE Uma boa metodologia para avaliação de um doente candidato a cirurgia oral é tentar enquadrá-lo na classificação da American Society of Anesthesiologists
CLÍNICA MÉDICA LIGA DE CLÍNICA MÉDICA UNICID DOENÇA RENAL CRÔNICA DOENÇA RENAL CRÔNICA DOENÇA RENAL CRÔNICA
 Volume 1 - Fevereiro 2009 CLÍNICA MÉDICA LIGA DE CLÍNICA MÉDICA UNICID Dr. Egidio Lima Dórea DIFERENÇAS ÉTNICAS NA RESPOSTA RENAL À FUROSEMIDA Tae-Yon Chun, Lise Bankir, George J. Eckert, et al. Hypertension
Volume 1 - Fevereiro 2009 CLÍNICA MÉDICA LIGA DE CLÍNICA MÉDICA UNICID Dr. Egidio Lima Dórea DIFERENÇAS ÉTNICAS NA RESPOSTA RENAL À FUROSEMIDA Tae-Yon Chun, Lise Bankir, George J. Eckert, et al. Hypertension
INFORMAÇÃO IMPORTANTE PARA PROFISSIONAIS DE SAÚDE SOBRE A UTILIZAÇÃO SEGURA E ADEQUADA DE BRINAVESS
 INFORMAÇÃO IMPORTANTE PARA PROFISSIONAIS DE SAÚDE SOBRE A UTILIZAÇÃO SEGURA E ADEQUADA DE BRINAVESS (vernacalant) concentrado para solução para perfusão BRINAVESS está indicado para rápida conversão da
INFORMAÇÃO IMPORTANTE PARA PROFISSIONAIS DE SAÚDE SOBRE A UTILIZAÇÃO SEGURA E ADEQUADA DE BRINAVESS (vernacalant) concentrado para solução para perfusão BRINAVESS está indicado para rápida conversão da
